→ Definition: Die Bypass-Operation stellt ein operatives Therapieverfahren zur Wiederherstellung der Gefäßdurchlässigkeit durch eine primäre „Überbrückung“ (= Bypass) des verengten Gefäßes dar. Hierfür können allogene Gefäßtransplantate oder (alloplastische) Kunststoffprothesen verwendet werden.
→ Indikation:
→ I: Insbesondere bei Umgehung langstreckiger, stenosierter/verschlossener, nicht rekanalisierbarer Arterienabschnitte.
→ II: Als aortokoronarer Bypass z.B. bei der 3-Gefäß-KHK.
→ Klassifikation: Bei der Bypass-Operation kann man abhängig vom Verlauf des Bypasses und der Art des Material verschiedene Formen differenzieren:
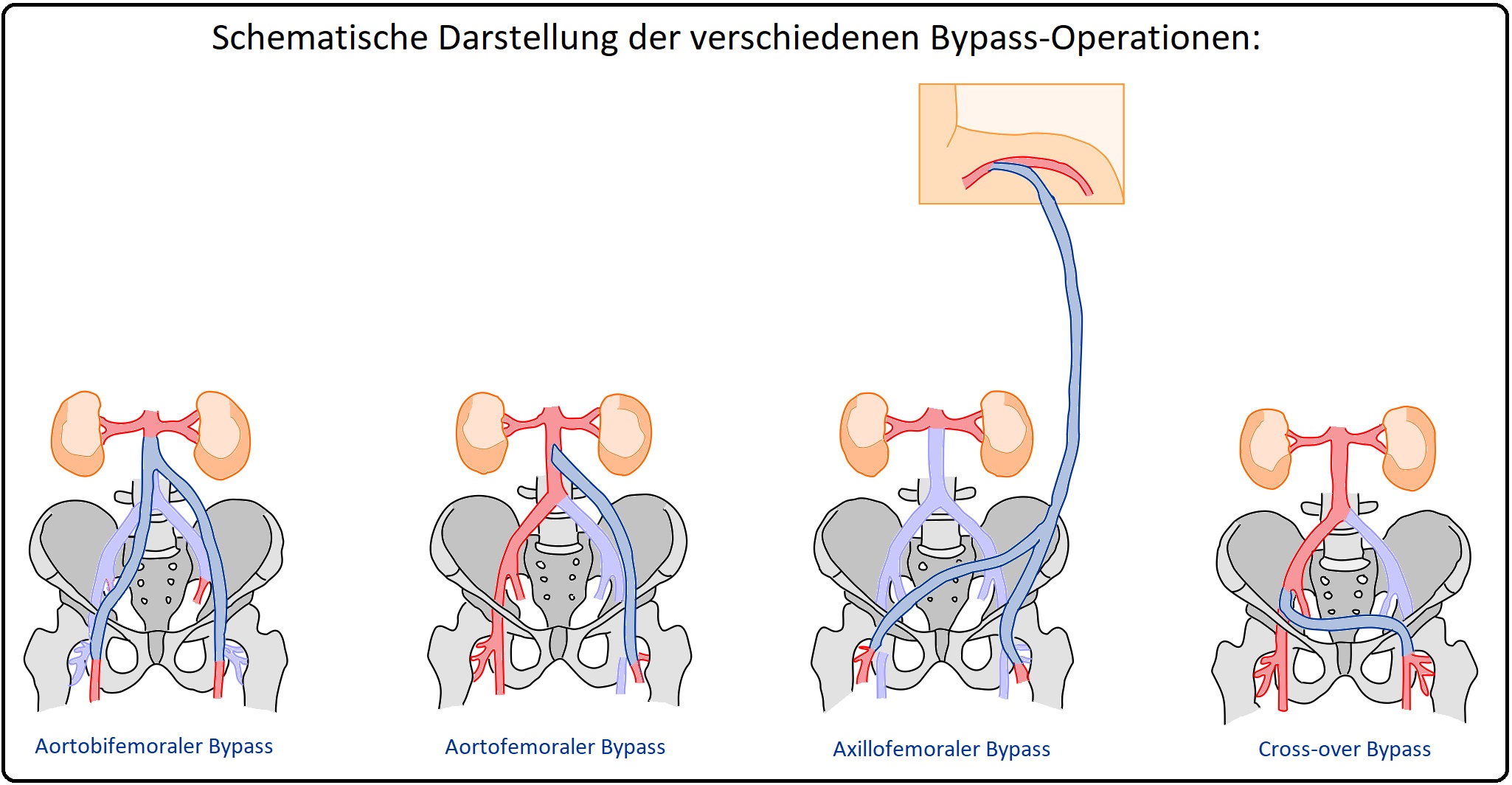
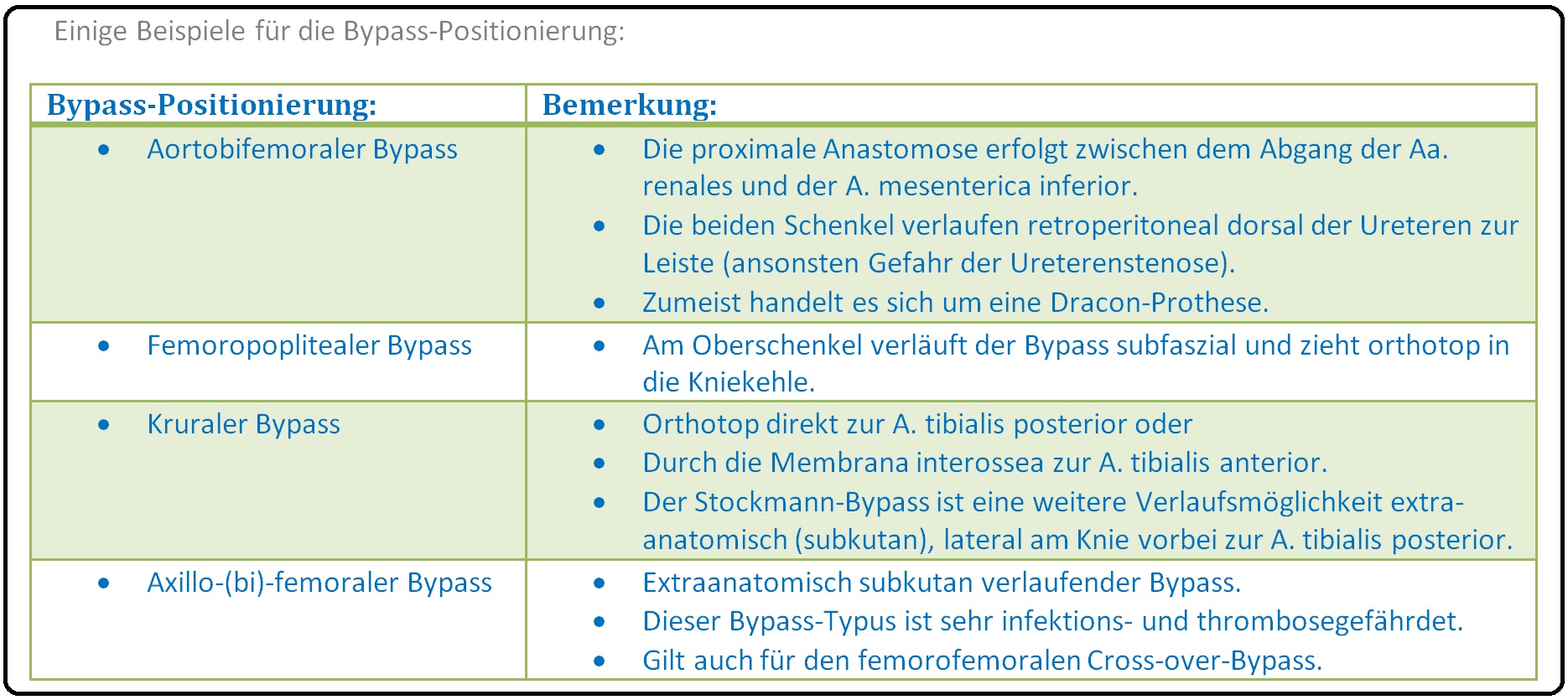
→ I: Anatomischer Bypass: (= orthotop) Hierbei entspricht der Bypass dem normalen Gefäßverlauf wie z.B. beim aorto-bifemoralen Bypass oder
→ II: Extraanatomischer Bypass: Ist nicht dem normalen Gefäßverlauf entsprechend; extraanatomische Transplantatverläufe findet man u.a. beim axillo(bi)femoralen Bypass oder dem femorofemoralen Cross-over-Bypass.
→ Klinisch-relevant:
→ A) Extraanatomische Bypässe sind insbesondere indiziert, wenn dem Patient aufgrund seines schlechten Allgemeinzustandes eine längere Operation zugemutet werden kann (z.B. Alter, schwere Begleiterkrankungen) oder der Lokalbefund aufgrund z.B. einer Infektionen oder eines Gefäßverschlusses durch einen inoperablen Tumor einen orthotopen Transplantat-Verlauf nicht zulässt.
→ B) Bei den extraanatomischen Rekonstruktionen handelt es sich bis auf die Freilegung der A. axillaris und der A. femoralis um Eingriffe an der Körperoberfläche (Cave: Aufgrund der ungünstigeren Hämodynamik ist eine lebenslange Antikoagulation mit Macumar indiziert).
→ III: Allogenes/autologes Gefäßtransplantat: Hierbei können sowohl Arterien als auch Venen verwendet werden.
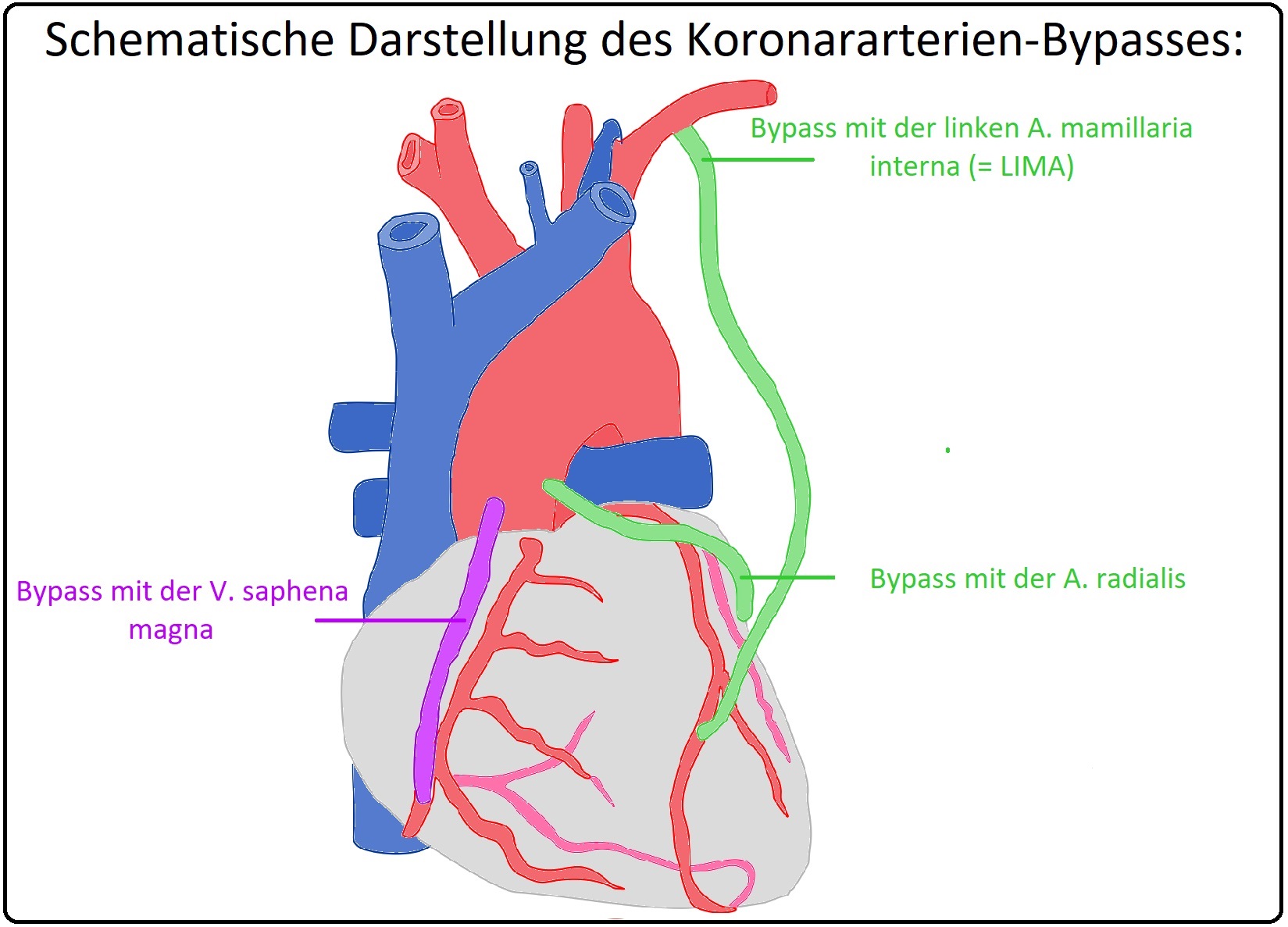
→ 1) Arterien werden vor allem beim splenorenalen oder aortokoronaren Bypass (z.B. A. mammaria = A. thoracia interna) eingesetzt.
→ 2) Mittlere und kleine Arterien werden durch autologe Venen ersetzt. In der Regel dient hierfür die V. saphena magna:
→ A) Sie kann entweder in orthograde Richtung eingesetzt werden; hierbei ist jedoch die Zerstörung der Venenklappen obligat oder
→ B) Dient als „Reversed-Bypass“ und wird in umgekehrter Richtung eingefügt; das arterielle Blut fließt dann in die gleiche Richtung wie das ursprünglich venöse Blut.
→ IV: Alloplastische Kunststoffgefäße: Sie gewinnen in der Gefäßchirurgie zunehmend an Bedeutung, da die Verfügbarkeit der autologen Venen begrenzt ist. Insbesondere große Arterien werden durch Kunststoffprothesen ersetzt.
→ 1) Polyesterprothesen: (= Dacron-Prothesen) Es handelt sich um feine, gestrickte Kunststofffäden, die zur primären Dichtigkeit mit Gelatine oder Kollagen imprägniert werden. Sie haben sich im aortoiliakalen und femoralen Bereich etabliert.
→ 2) Polytetrafluorethylen-Prothesen: (= Teflon-Prothesen): Sie werden gegossen und gestreckt. Zur Verhinderung der Abknickung (z.B. gelenkübergreifend) können zusätzliche Ringverstärker vorhanden sein. Sie werden bei fehlender Verfügbarkeit der V. saphena magna immer häufiger auch unterhalb des Leistenbandes eingesetzt.
→ Operationstechnik:
→ I: Im Ablauf der Bypass Operation wird in der Regel primär die distale Anastomose angefertigt. Sie wird partiell zur abschließenden Spülung und Kontrolle des Blutfusses partiell offen gelassen.
→ II: Nach Fertigung der proximalen Anastomose wird die Perfusion freigegeben und der Blutzustrom (= run in) und -abstrom (= run out) überprüft; schließlich wird die distale Anastomose beendet.
→ III: Die Bypass-Verlegung sollte im lockeren Bindegewebe erfolgen und komprimierende (z.B. Muskeln) oder scharfe Strukturen müssen ausgeschaltet werden. So wird der femoropopliteale Bypass locker hinter dem M. satorius verlegt.
→ IV: Auch muss darauf geachtet werden, dass auf die Anastomosen kein Zug entsteht; dies wird durch eine geringfügige Überlänge der Prothese erreicht.
→ Postoperative Nachbehandlung:
→ I: Im Vordergrund der Nachbehandlung steht:
→ 1) Die Verbesserung der Fließeigenschaften des Blutes und die
→ 2) Vermeidung von Thrombosebildungen.
→ II: Medikamentöse Therapie:
→ 1) Weitlumige Bypässe und Interponate mit hohem Fluss und geringem peripherem Widerstand können frühzeitig auf Thrombozytenaggregationshemmer (z.B. Acetylsalicylsäure 100-300mg/d) umgestellt werden.
→ 2) Bei kleinen Arterien-Bypässen auf z.B. kruraler Ebene oder langen Transplantatwegen (axillofemoral) ist aufgrund des hohen peripheren Widerstandes und der geringen Flussrate (< 200ml/min) eine langfristige Macumarisierung indiziert.
→ Postoperative Komplikationen:
→ I: Blutungen: Sie treten mit einer Häufigkeit von 0,5- 3% auf. Blutungen entstehen zumeist aufgrund operativer Fehler z.B. bei der Freipräparation des Gefäßes oder der Anastomosierung. Weitere wichtige Risikofaktoren sind u.a. arterielle Hypertonie, Gerinnungsstörungen oder die zu hohe Gabe von Antikoagulantien.
→ II: Reverschluss: Hierbei werden 3 Subtypen unterschieden:
→ 1) Sofortverschluss: Dieser erfolgt innerhalb von 24 Stunden; Sofortverschlüsse sind überwiegend Fehler bei der Operationstechnik wie z.B. intraoperative Thrombosierung, Einengung der Zufluss- oder Abflussbahn etc.
→ 2) Frühverschluss: Ein Frühverschluss ist definiert als eine Gefäßobliterationen bis zu einem Jahr nach der OP. Ursachen können iatrogene und indikatorische Fehler sein.
→ 3) Spätverschluss: Tritt nach dem 12. Monat nach OP auf und ist Ausdruck einer progredienten Arteriosklerose bzw. Intimahyperplasie im Anastomosebereich.
→ III: Infektionen:
→ 1) Die postoperative Infektion stellt die gefürchtetste Komplikation in der Gefäßchirurgie dar und tritt in 2-6% der Fälle auf; insofern wird eine staphylokkenwirksame Antibiotikatherapie mit einem Cephalosporinen der 2. Generation empfohlen.
→ 2) Risikofaktoren: Für die Entwicklung einer Infektion sind vor allem:
→ A) Anämie, Hypovolämie und Hypoxie.
→ B) Schlechter Ernährungszustand, Diabetes mellitus und Adipositas.
→ C) Kortison-Therapien verantwortlich.
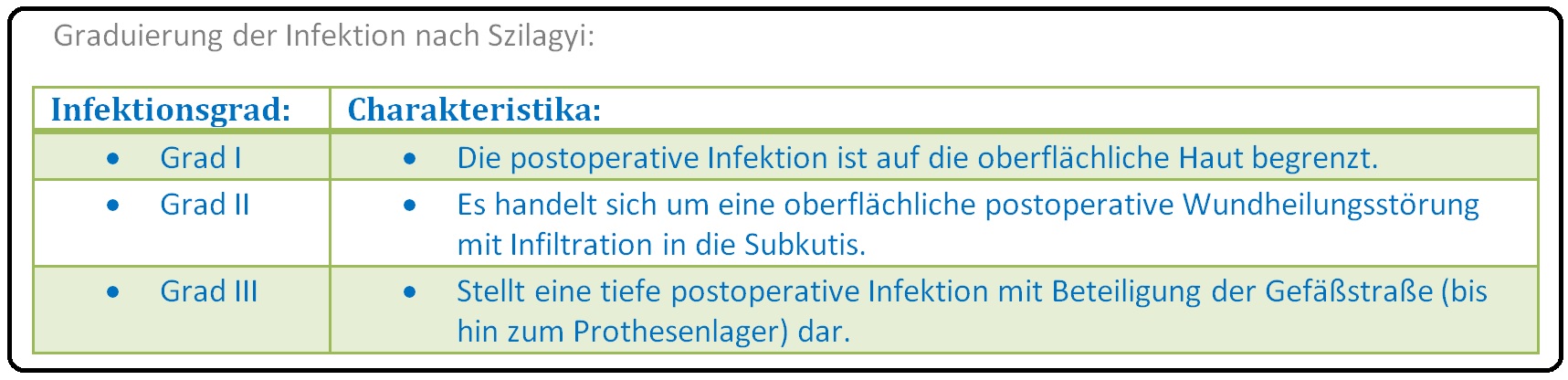
→ 3) Der Schweregrad der Infektion wird nach Szilagyi unterteilt in:
→ 4) Klinik: Lokale klinische Symptome einer Infektion sind lokale Entzündungszeichen, Abszessbildung, Blutung und Gefäßthrombosen. Bei einer tiefen Infektion können sich Lymphfistel, Schmerzen, Fieber und schließlich die Sepsis manifestieren. Laborchemisch sind Leukozytose, CRP-Erhöhung nachweisbar. Als Spätfolgen einer Protheseninfektion treten nicht selten falsche Aneurysmen (= Aneurysma spurium) und/oder eine Anastomoseninsuffizienz auf.
→ 5) Therapie: Bei oberflächlicher Infektionen reicht meist eine lokale Wundbehandlung aus. Bei tiefer Infektion ist eine Prothesen-Explantation obligat. Zur Rekonstruktion sollte wenn möglich eine autologe Prothese verwendet oder aber das infizierte Gebiet mittels extraanatomischen Bypass umgangen werden.