→ Definition:
→ I: Das Lisfranc-Gelenk wird einerseits durch das Os cuboideum und die ossa cuneiforme I-III und andererseits durch die ossa metatarsalia gebildet.
→ II: Stabilisiert wird das Gelenk durch die gewölbebildende Ossa cuneiforme sowie die Sehnen des M. tibialis posterior und M. peroneus longus.
→ III: Eine besondere Bedeutung hat der 2. Mittelfußknochen; dieser ist nämlich zwischen den Ossa cuneiforme I und III und durch die Verkürzung des cuneiforme II verzahnt.
→ Pathomechanismus:
→ I: Die Ossa metatarsalia luxieren gerade bei direkter oder indirekter Gewalteinwirkung nach dorsal, da hier der Bandapparat deutlich schwächer ist.
→ II: Charakteristischer Unfallmechanismus ist der Reitunfall, bei dem der fallende Reiter im Steigbügel hängen bleibt, aber auch Verkehrsunfälle bei denen der Fuß im Pedalraum eingeklemmt ist.
→ III: Folglich kommt es zur Zerreißung der dorsalen Bandstrukturen, währenddessen die plantaren zumeist intakt bleiben.
→ Klinisch-relevant: Sie ist häufig mit Begleitfrakturen, wie der Basisfraktur des Metatarsale II, der Impressionsfraktur bzw. Abscherfraktur des Os cuboideum oder Frakturen der unteren Extremität sowie der Chopart-Luxation kombiniert.
→ Klinik:
→ I: Weichteilschwellung,
→ II: Deformität des Fußes
→ III: Schmerzhafte Einschränkung bzw. Aufhebung der Belastbarkeit (die Gehfähigkeit geht zumeist verloren).
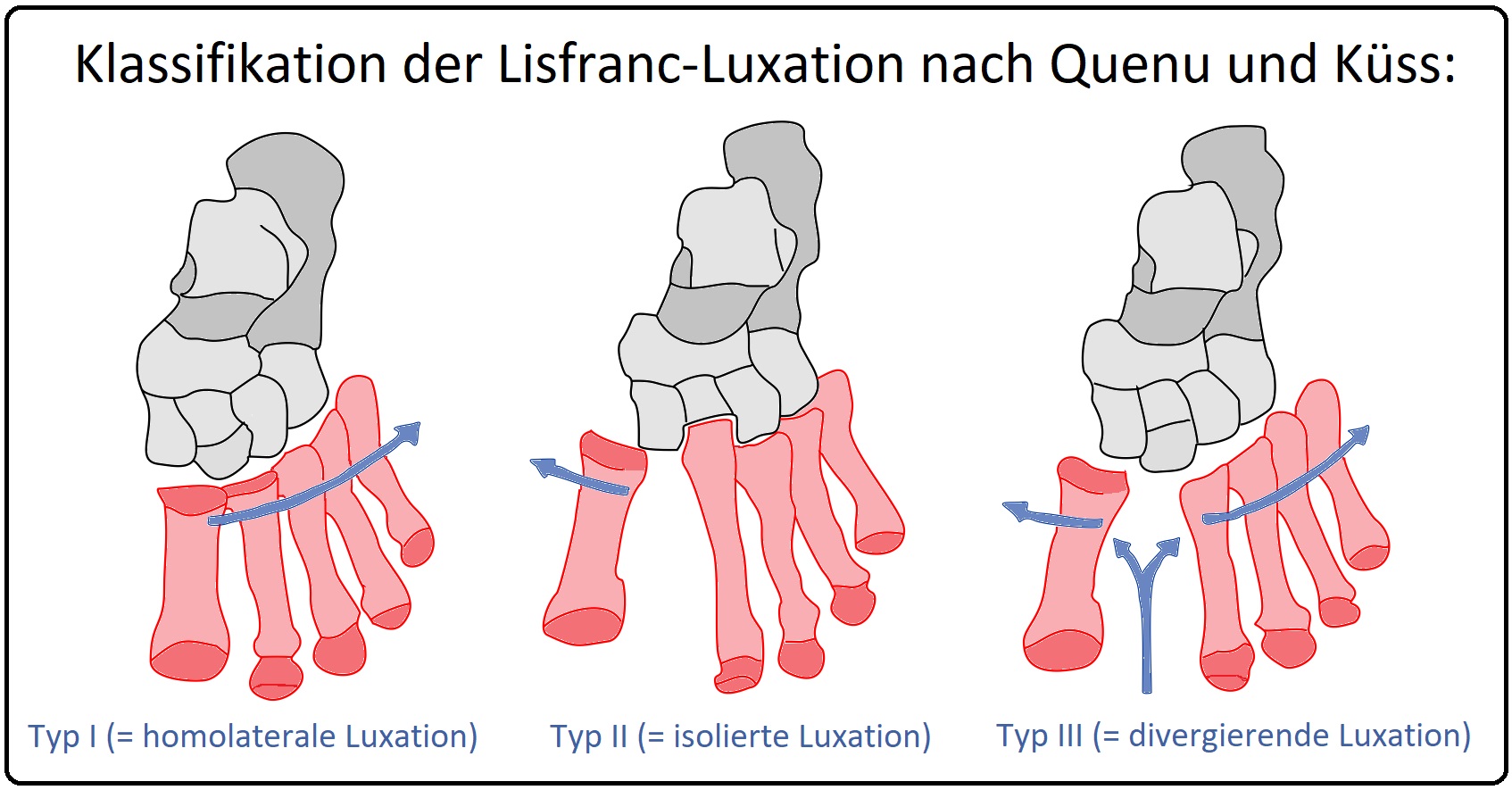
→ Klassifikation: Bei der Lisfranc-Luxation unterscheidet man nach Quenu und Küss 3 Typen:
→ I: Typ 1: (= Homolaterale Luxation) Hierbei luxieren die Metatarsalia I-V (alle) in eine Richtung.
→ II: Typ 2: (= Isolierte Luxation) im ersten Tarsometatarsalgelenk.
→ III: Typ 3: (= Divergierende Luxation) Charakteristikum ist die Dislokation des 1. Strahl nach medial, der 2.-5. Strahl nach lateral.
→ Komplikationen:
→ I: Ausbildung eines Kompartmentsyndroms in bis zu 25% der Fälle.
→ II: Jede 5te Lisfranc-Luxation tritt im Rahmen eines Polytraumas auf.
→ III: Aseptische Nekrosen einzelner Fußwurzelknochen,
→ IV: Aufhebung des Fußquergewölbes.
→ Diagnose:
→ I: Inspektion/klinische Untersuchung:
→ 1) Bei plantarer Dislokation manifestiert sich eine Abflachung bis Aufhebung des Fußquergewölbes. Hierbei sind die Zehen eingekrallt und nicht streckbar.
→ 2) Dorsaler Dislokation mit vermehrter Ausbildung einer Pes-cavus-Deformität.
→ 3) Überprüfung von Durchblutung, Motorik und Sensibilität.
→ II: Bildgebende Verfahren:
→ 1) Röntgen: Des Fußes in 3 Ebenen: Sagittal, dorsoplantar (20°) und Schräg im 45° Winkel .
→ 2) CT: Bei Verdacht auf komplexere Verletzungen.
→ Klinisch-relevant: Wichtige radiologische Zeichen sind v.a.:
→ A) Verbreiterung des intercarpalen Gelenkspaltes der Metatarsale I/II > 3mm.
→ B) Verschiebung des Metatarsale II gegenüber dem Os cuneiforme 2.
→ C) Begleitfrakturen der Ossa cuneiforme, des Os naviculare und der Ossa metatarsalia.
→ Therapie: Bei der Reposition ist die exakte Wiederherstellung der Gelenkflächen/Gelenklinien und des Fußquergewölbes von großer Bedeutung.
→ I: Konservativ: Die geschlossene Reposition mit anschließender Anlage eines Unterschenkelliegegips für ca. 6 Wochen ansonsten
→ II: Operativ:
→ 1) Indikationen für die operative Therapie ist u.a. die:
→ A) Homolaterale Luxation,
→ B) Instabile Luxation,
→ C) Luxationsfraktur sowie das
→ D) Kompartmentsyndrom.
→ 2) Es erfolgt eine offene Reposition und Wiederherstellung der anatomischen Verhältnisse durch Fixation mit Kirschner-Draht oder evtl. Schraubenosteosynthese.
→ III: Postoperativ: Postoperative Stellungskontrolle mittels CT. Gipschienenruhigstellung für 6-8 Wochen.
→ Komplikationen:
→ I: Posttraumatische Arthrose mit schmerzhafter Bewegungseinschränkung, evtl. Arthrodese,
→ II: Nekrosegefahr der beteiligten Fußwurzelknochen,
→ III: Abflachung des Fußquergewölbes mit Fehlbelastung der anderen Gelenke.