→ Definition: Der Gasbrand ist definiert als eine sich diffus ausbreitende schwerste und lebensgefährliche Muskelnekrose infolge einer Infektion mit dem seltenen Anaeronier Clostridium perfrigens (durch gasbildende Bakterien).
→ Ätiologie:
→ I: Die Infektion wird in 80% der Fälle durch das Clostridium perfringens hervorgerufen; seltener durch das Clostridium septicum, oedematiens (novyi) oder histolyticum.
→ II: Es handelt sich um ein ubiquitär vorkommendes, obligat anaerobes, Sporen-bildendes, gram-positives Stäbchenbakterium aus der Familie der Clostridien.
→ III: Die Destruktion des Gewebes erfolgt durch die von Clostridien gebildeten Exotoxine. Vor allem bei der Muskelnekrose spielt das Alpha-Toxin (Clostridium perfringens), ein Lecithinase, eine wichtige Rolle, indem es zu einer ausgedehnten Kapillarschädigung mit konsekutivem Zelluntergang führt.
→ IV: Weitere, besonders für die Ausbreitung der Infektion bedeutende Toxine sind das Teta-Toxin (Zytolysin) und das Xi-Toxin (Kollagenase).
→ Pathogenese:
→ I: Der Gasbranderreger produziert unter anaeroben Bedingungen, die Inkubationszeit beträgt durchschnittlich 4 Tage:
→ 1) Enzyme: Wie Kollagenasen, Proteasen, Desoxyribunukleasen und
→ 2) Exotoxine: Das aggressivste hierunter ist das Alpha-Toxin.
→ II: Alpha-Toxin: Hierbei handelt es sich um eine Lecithinase, die zur Zerstörung der Membran verschiedener Zellen führt:
→ 1) Erythrozyten: Hämolyse mit konsekutiver Anämie.
→ 2) Myozyten: Myolyse sowie ein durch das Exotoxin verursachter anaerober Glukogenabbau, der zur Gasbildung führt.
→ 3) Abwehrzellen: Zerstörung von Granulozyten, Lymphozyten und Makrophagen, welches die Immunabwehr schwächt und demzufolge die Entstehung der Exotoxine fördert.
→ III: In seltenen Fällen kann sich eine spontane Gasgangrän, zumeist durch das Clostridium septicum verursacht, manifestieren; betroffen sind v.a. Patienten mit malignen Neoplasien oder Immunsuppression.
→ IV: Prädisponierende Faktoren: Sind u.a.:
→ 1) Anaerobes Milieu,
→ 2) Tiefe, stark verschmutzte Wunden, Quetschverletzungen, sowie Amputationswunden; z.B. Behandlung von Durchblutungsstörungen wie Z.n. arterielle Verschlusskrankheit, Diabetes mellitus etc.
→ 3) Aber auch kleinere Traumata oder Laparotomiewunden z.B. nach Darmresektion (Clostridium Bestandteil der Fäkalflora) können mögliche Ausgangspunkte sein.
→ Klinik: Nach einer Inkubationszeit von 24-72 Stunden:
→ I: Es manifestieren sich starke Wundschmerzen, eine ödematöse Schwellung sowie eine blaugrüne bis bräunliche Verfärbung der Haut.
→ II: Entleerung eines serösen evtl. mit Blut durchsetzten Exsudat (unter Druck evtl. auch spontan entweicht Gas).
→ III: Zu diesem Zeitpunkt besteht bereits ein schlechter Allgemeinzustand mit Desorientierung, Tachykardie und hohem Fieber (> 40°C).
→ IV: Im weiteren Krankheitsverlauf verfärbt sich die Haut kupfer- bis bronzefarben und ein süßlich-faulig bis übel-riechendes Wundsekret ist nachweisbar.
→ V: Schließlich entwickelt sich eine lebensbedrohliche systemische Intoxikation (Sepsis) mit Hypotonie, Tachkardie, Anämie und Ikterus (verursacht durch eine Hämolyse), Ateminsuffizienz und Anurie (infolge eines akuten Nierenversagens).
→ Klinisch-relevant:
→ A) Ein spätes jedoch charakteristisches Zeichen für eine Grasbrandinfektion ist die Krepitation (Knistern) über der betroffenen Haut infolge der Gasbildung.
→ B) In 90% der Fälle sind die Extremitäten (70% der Oberschenkel- und Gesäßbereich) betroffen.
→ Diagnose:
→ I: Das klinisches Bild ist wegweisend für die Diagnosestellung.
→ II: Mikrobiologische Untersuchung: Gram-Färbung des gewonnenen Materials aus dem Wundsekret und/oder der Probeexzision.
→ III: Röntgen: Charakteristische Darstellung einer gefiederten Muskulatur.
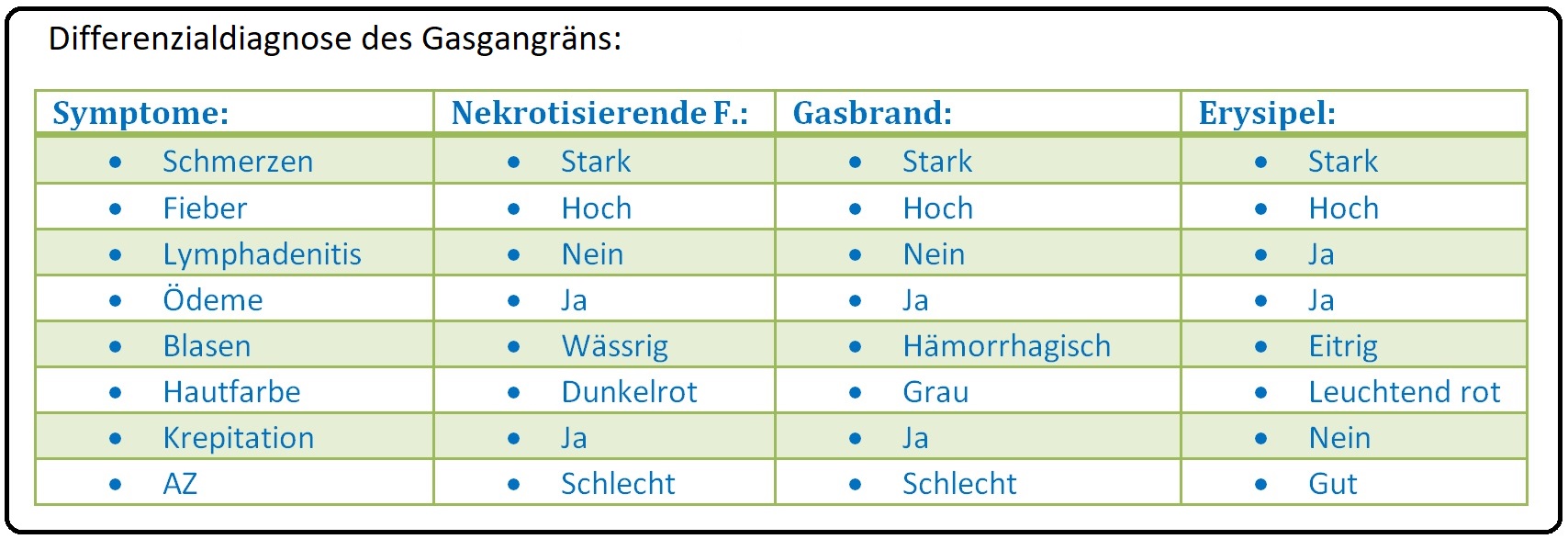
→ Differenzialdiagnose: Hiervon abzugrenzen sind:
→ I: Nekrotisierende Fasziitis, aber auch Erysipel und Phlegmone sowie
→ II: Streptokokken-Grangrän, hervorgerufen durch ß-hämolysierende Streptokokken der Gruppe A.
→ Therapie: Bei Patienten mit Verdacht auf Gasbrand ist immer eine intensivmedizinische Überwachung indiziert.
→ I: Operative Therapie:
→ 1) Schon bei klinischem Verdacht ohne mikrobiologischem Befund besteht eine OP-Indikation.
→ 2) Hierbei erfolgt eine radikale Exzision des nekrotischen Muskelgewebes sowie eine Resektion der umliegenden Weichteile im Gesunden (führt nicht selten zur Amputation). Anschließende Spülung der Wunde mit 1%iger Wasserstoffperoxid-Lösung (die Wunde bleibt offen).
→ 3) Eine Second-Look-Operation mit erneutem großzügigem Debridement sollte spätestens nach 24 Stunden durchgeführt werden.
→ II: Medikamentöse Therapie:
→ 1) Unterstützend ist eine hochdosierte Antibiotikatherapie mit z.B. Penicillin G 40 Millionen IE/Tag + Metronidazol + Tetrazyclin indiziert.
→ 2) Penicillin G ist das Mittel der Wahl bei einer Clostridium perfringens Infektion.
→ 3) Des Weiteren kann zur Exotoxin-Reduktion Clindamycin appliziert werden.
→ III: Überdruckkammer: Bei stabilen Patienten kann zusätzlich begleitend eine Behandlung mit hyperbarem Sauerstoff (kontrovers diskutiert) erfolgen. Hierbei soll es zur Bildung von freien Sauerstoffradikalen kommen, die die Toxinproduktion der Clostridien hemmen sollen.
→ Prognose: Da die Ausbreitung der Gasbrand-Infektion innerhalb von Stunden erfolgt, liegt die Letalität trotz rechtzeitiger Behandlung noch bei 30-50% (allgemein schlechte Prognose).