→ Definition: Die Tibiakopffraktur ist definiert als eine mono- oder bikondyläre Fraktur der proximalen Tibia meist in Verbindung mit Band-, Meniskus- und/oder Knorpelläsionen. Sie ist zumeist intraartikulär lokalisiert.
→ Ätiologie: Sie entsteht überwiegend durch axiale Kompression z.B. bei Sturz aus hoher Höhe, aber auch durch seitliche Gewalteinwirkung in Kombination mit Rotationskräften sowie bei Varus- oder Valgusstress.
→ Klassifikation:
→ I: AO-Klassifikation: Die AO-Klassifikation unterscheidet zwischen extraartikulären Fakturen (A-Frakturen), unikondylären Spalt- und Impressionfrakturen (B-Frakturen) sowie bikondylären - und Trümmerfrakturen (Typ C).
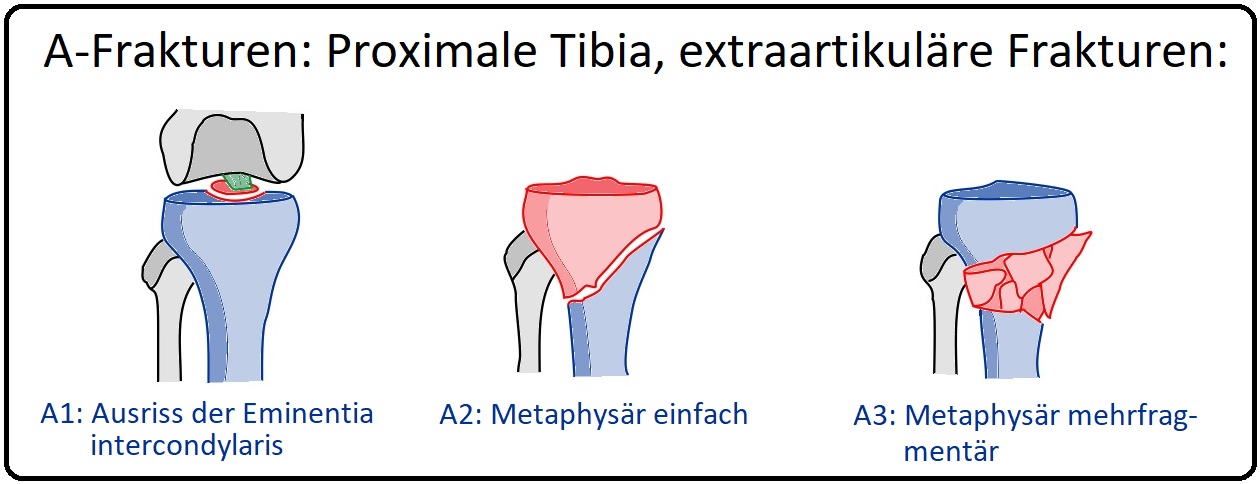
→ 1) A-Fraktur: (Extraartikulär / machen 10% der Tibiakopffrakturen aus). Hierzu zählen die isolierten Eminentia-Ausrisse (A1), die aufgrund ihrer geringen bzw. fehlenden Beeinträchtigung der Gelenkflächen zu den extraartikulären Frakturen gezählt werden, die A2 und A3-Frakturen, die einfache und Mehrfragment-Frakturen der proximalen Tibiametaphyse darstellen.
→ A1: Abrissfraktur,
→ A2: Metaphysär einfach,
→ A3: Metaphysär mehrfragment.
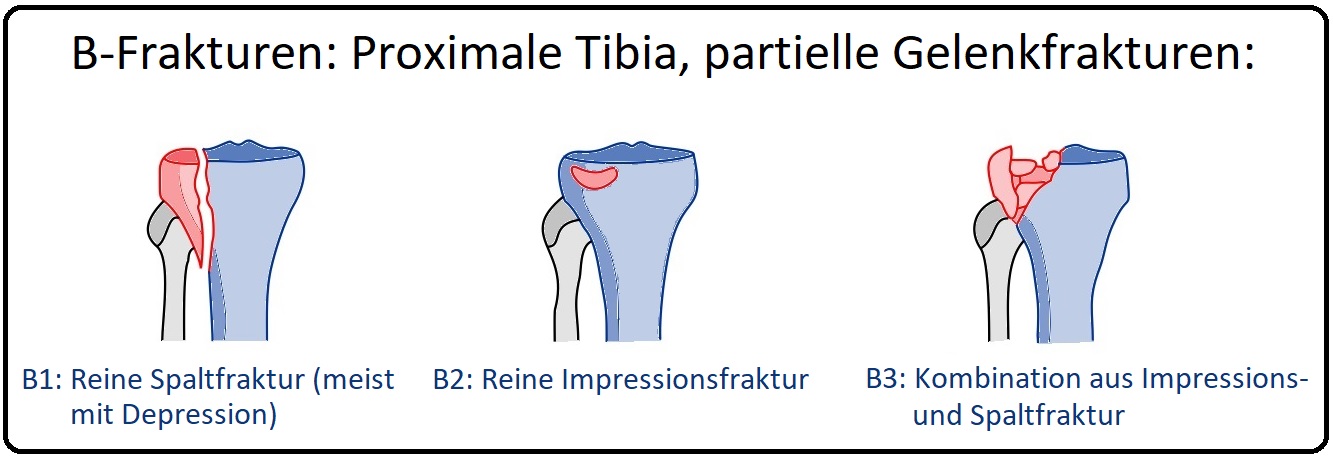
→ 2) B-Fraktur: (Monokondylär / ist mit ca. 60% der häufigste Frakturtyp) Es handelt sich um unikondyläre Spalt- oder Impressionsfrakturen oder einer Kombination aus beiden Formen:
→ B1: Reine Spaltfraktur,
→ B2: Reine Impressionsfraktur,
→ B3: Impression mit Spaltung.
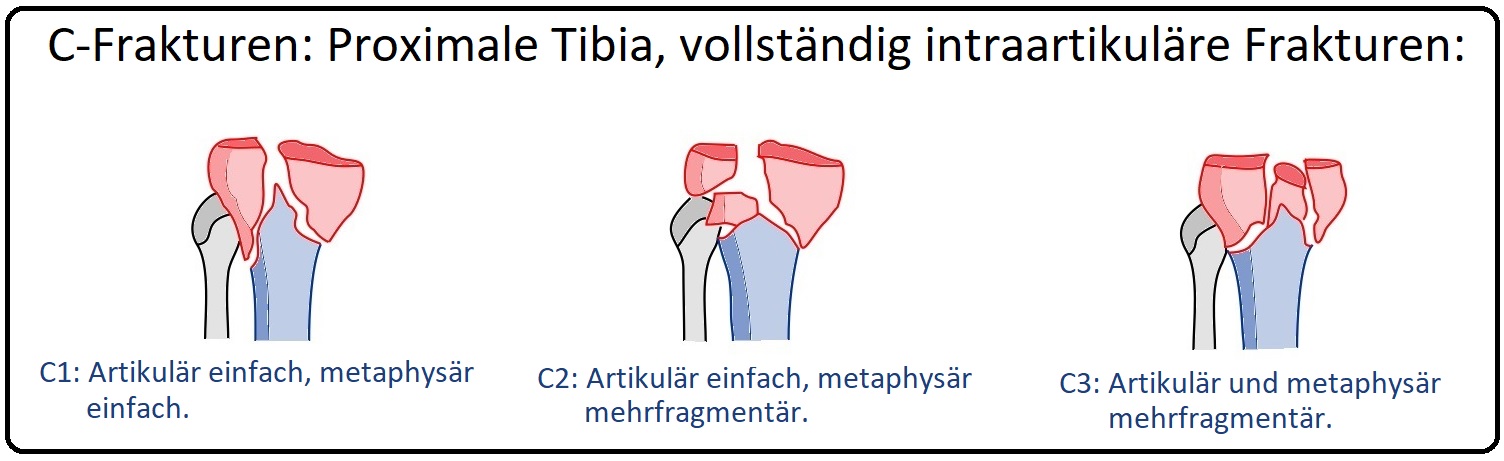
→ 3) C-Fraktur: (Bikondyläre intraartikuläre Frakturen) Hierbei handelt es sich um Frakturen, die die gesamten Gelenkfläche sowie die Metaphyse miteinbeziehen und ausschließlich operativ behandelt werden muss.
→ C1: Einfach artikulär, einfach metaphysär,
→ C2: Einfach artikulär, metaphysär mehrfragment,
→ C3: Mehrfragment artikulär, metaphyär mehrfragment.
→ II: Klassifikation nach Moore: Eine weitere Klassifikation bezieht sich auf die Luxationsfrakturen, die 15% der Tibiakopffraktur ausmachen.
→ 1) Typ 1: Spaltbruch der dorsomedialen Tibiakopfkondyle. Häufig besteht eine hintere oder vordere Kreuzbandruptur.
→ 2) Typ 2: Komplette Fraktur eines Kondylus mit Einbeziehung der Eminentia. Hierbei ist bei der medialen Fraktur in 25% bei der lateralen Kondylusfraktur sogar in 50% das vordere Kreuzband betroffen.
→ 3) Typ 3: Knöcherner Ausriss des lateralen Band-Kapsel-Apparates. Nicht selten ist das vordere Kreuzband mitbetroffen.
→ 4) Typ 4: Es handelt sich um eine Randimpressionsfraktur mit meist komplexer Knieinstabilität.
→ 5) Typ 5: Hierbei besteht eine 4-Fragment-Fraktur (= Four-part-fracture) mit Ausriss der Eminentia tibiae.
→ III: Weitere Einteilungen:
→ 1) Bei den monokondyläre Frakturen werden folgende Typen unterschieden:
→ A) Impressionsfrakturen insbesondere im Bereich des lateralen Tibiakopfes.
→ B) Impressionsfrakturen in Form von Spaltbrüchen und
→ C) Impressions-/Depressionsfrakturen.
→ 2) Randfrakturen: Hierbei handelt es sich zumeist um knöcherne Bandausrisse wie z.B. der Eminentia intercondylaris, des Lig. collaterale mediale et laterale, Ausriss des Tractus iliotibialis etc.
→ 3) Plateaufrakturen: Hierzu zählen die:
→ A) Nichtdislozierten stabilen Frakturen,
→ B) Depressionsfrakturen,
→ C) Impressionfrakturen. sowie
→ D) Bikondyläre Frakturen (siehe AO-Klassifikation).
→ 4) Luxationsfrakturen: Sie sind zumeist mit ausgedehnten Kapsel-Band-Schädigungen und neurovaskulären Störungen vergesellschaftet.
→ Klinik:
→ I: Schwellung, Schmerzhaftigkeit, Bewegungseinschränkung, Fehlstellung und die mögliche Entwicklung eines Hämatoms.
→ II: Evtl. Hämarthros (tanzende Patella), Krepitationen oder ossäre Instabilität.
→ III: Begleitverletzungen: Sind häufig:
→ 1) Seitenbandruptur und Kreuzbandruptur,
→ 2) Meniskusläsionen (Lateral in 30% der Fälle, medial in 15%),
→ 3) Gefäß und Nervenläsionen, insbesondere des Nervus peroneus (gerade bei der Typ 5 Luxationsfraktur nach Moore) und
→ 4) Das Kompartmentsyndrom.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung: Die DSM Kontrolle zum Ausschluss von Verletzungen der A./V. poplitea und des N. peroneus ist obligat. Bei Verdacht auf ein Kompartmentsyndrom evtl. Bestimmung des Logendrucks.
→ II: Bildgebende Verfahren:
→ 1) Röntgen: Des Kniegelenkes in mindestens 2 Ebenen, meist erfolgen noch Schrägaufnahmen (45°).
→ 2) CT/MRT: Zur OP-Planung bzw. zur Beurteilung des Bandapparates und der Menisken.
→ 3) Doppler-Sono: Bei Verdacht auf Gefäßverletzungen.
→ Therapie:
→ I: Konservativ: Hierfür kommen nur alle nicht-dislozierten und stabilen Fakturen mit einer Gelenkstufenbildung von < 3mm in Frage.
→ Verfahren: Punktion des Hämarthros, Ruhigstellung im Tutor bis sich die akuten Schmerzen zurückbilden sowie Thromboembolieprophylaxe, nachfolgend frühfunktionelle Therapie unter Entlastung des betroffenen Beins und anschließender Teilbelastung mit 15kg für 8 Wochen.
→ II: Operative Therapie:
→ 1) Exakte Wiederherstellung der anatomischen Gelenkfläche,
→ 2) Bei imprimierten Gelenkflächen erfolgt eine Unterfütterung mittels autologer Spongiosa.
→ 3) Stabilisierung der Fraktur mit Schrauben und speziellen, winkelstabilen Platten.
→ 4) Eine intraoperative Kontrolle der Bänder ist obligat.
→ III: Postoperativ: Es wird eine frühfunktionelle Therapie mit Hilfe einer Bewegungsschiene eingeleitet. Die Vollbelastung ist je nach Frakturtyp nach 12-16 Wochen möglich.
→ Klinisch-relevant: Bei schweren Weichteilverletzungen, offenen Frakturen und polytaumatisierten Patienten ist nach dem Debridement eine primäre Versorgung mit einem Fixateur externe indiziert. Erst sekundär nach Stabilisierung erfolgt die definitive Versorgung.
→ Postoperative Komplikationen: Sind insbesondere:
→ I: Infektionsgefahr,
→ II: Posttraumatische Arthrose infolge einer Gelenkinkongruenz oder Achsenfehlstellung,
→ III: Kompartmentsyndrom,
→ IV: Erhöhtes Risiko für Thrombosen und Embolien (insbesondere Lungenembolie).