→ Definition:
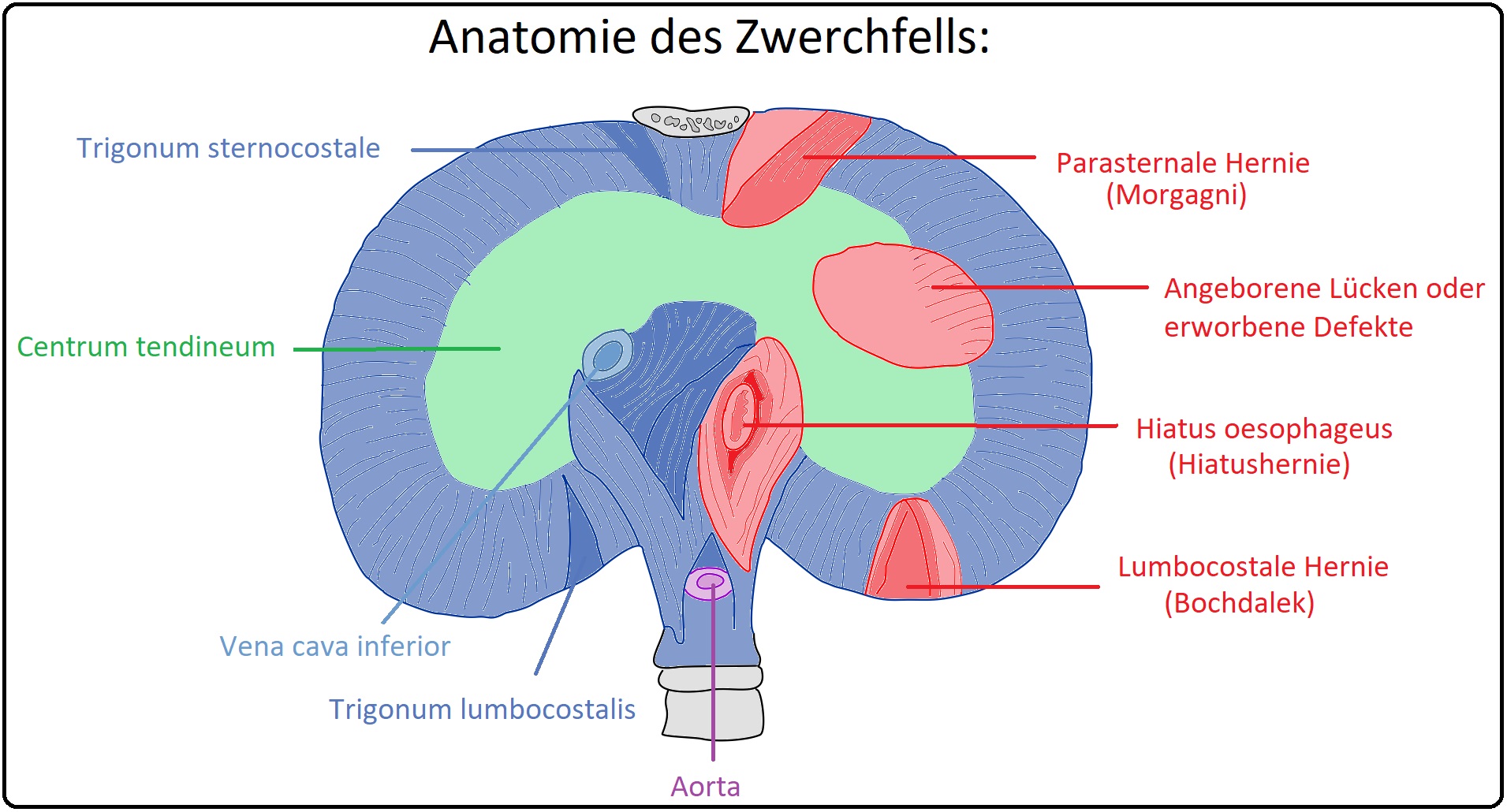
→ I: Bei der Hiatushernie, der häufigsten Zwerchfellhernie, ist die Bruchpforte der Hiatus oesophageus.
→ II: Durch sie können reversibel der Magen in- bzw. komplett sowie weitere abdominale Organe in den Thoraxraum gelangen.
→ III: Ursache der Bruchpforte sind angeborene oder erworbene Defekte (Bindegewebsschwäche, Atrophie der Zwerchfellmuskulatur, Schwangerschaft, Obstipation, etc.).
→ Klassifikation: Bei der Hiatushernie werden 3 Formen unterschieden:
→ I: Axiale Gleithernie,
→ II: Paraösophageale Hernie und
→ III: Mischhernie.
→ Definition:
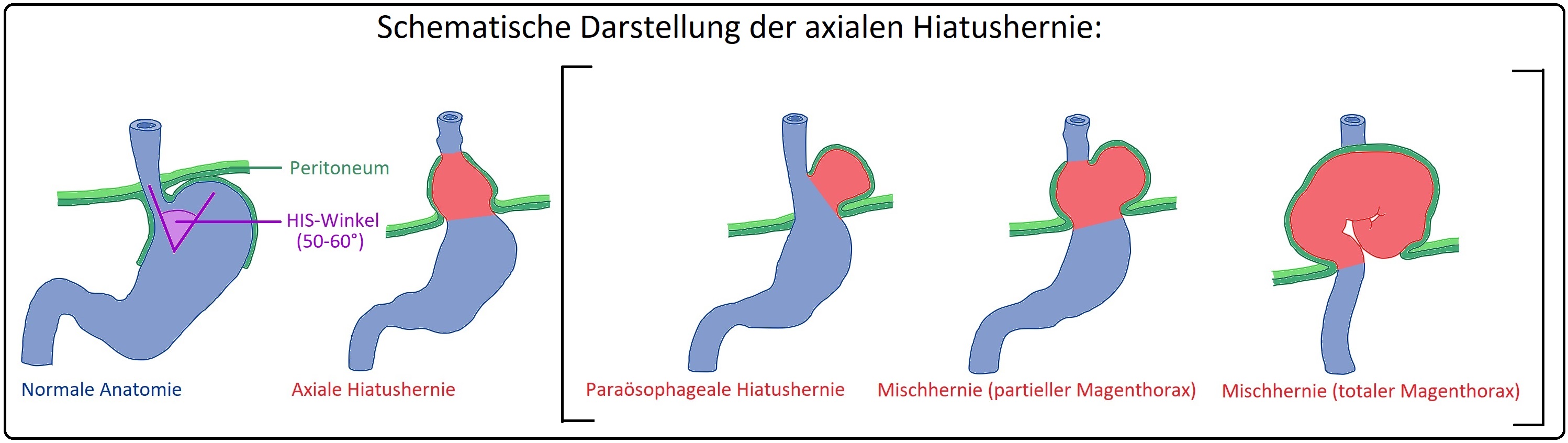
→I: Die axiale Gleithernie stellt mit 90% die häufigste Hiatushernienform dar und entwickelt sich aufgrund einer Lockerung der Kardiaaufhängung.
→ II: Es manifestiert sich eine Verlagerung des distalen Ösophagus, der Kardia und des Magenfundus unter Mitnahme des Peritoneums in Längsachse (axial) oralwärts in das hintere Mediastinum.
→ Ätiologie:
→ I: Sie entsteht im Zuge einer kardiofundalen Fehlanlage (= Vorstufe), bei der sich durch eine ligamentäre Insuffizienz des Kardiabandapparates (u.a. das Lig. gastrohepaticum, Lig. gastrophrenicum, Lig. gastrolienalis etc.) ein stumpfer ösophagogastraler Winkel >90° ausbildet, der eine epiphrenische Verschiebung der Kardia und des Fundus begünstig.
→ II: Hierdurch ist die untere Ösophagussphinkterfunktion gestört und es wird die Ausbildung eines gastroösophagealen Refluxes begünstigt.
→ Klinisch-relevant: Der HIS-Winkel stellt den Winkel zwischen intraabdominellen Ösophagus und Magenfundus (50-60°) dar.
→ Epidemiologie:
→ I: Die axiale Gleithernie ist mit > 80% die häufigste Hiatushernie.
→ II: Die Inzidenz nimmt mit dem Alter zu, wobei besonders Frauen im höheren Alter betroffen sind. Man nimmt an das 50% der > 50ig Jährigen an einer Gleithernie leiden.
→ III: Wichtige Risikofaktoren für die Genese sind u.a. Bindegewebsschwäche, Atrophie der Zwerchfellmuskulatur, insbesondere im höheren Alter, aber auch ein erhöhter intraabdomineller Druck aufgrund von Adipositias, Obstipation und Gravidität etc.
→ Klinik:
→ I: In ca. 80% der Fälle verläuft eine axiale Gleithernie klinisch stumm.
→ II: Charakteristische Symptome sind im Sinne des gastroösophagealen Refluxes, Sodbrennen, retrosternale Schmerzen und Völlegefühl, die postprandial und im Liegen vermehrt auftreten.
→ III: Ausbildung einer gastroösophageale Refluxkrankheit.
→ Klinisch-relevant: Es existiert die sogenannte Saint-Trias, bei der es zum gleichzeitigen Auftreten einer Hiatushernie, Divertikulose und Gallensteinen kommt.
→ Komplikationen: Ausbildung einer gastroösophageale Refluxkrankheit und deren Komplikationen wie ulzeröse Ösophagitis mit Narbenstenose, Barrett-Ösophagus und Adenokarzinom.
→ Diagnose:
→ I: Anamnese: Nachweis einer Refluxsymptomatik.
→ II: Bildgebende Verfahren:
→ 1) Ösophagogastroduodenoskopie ist das Mittel der 1. Wahl zum Nachweis einer Hiatushernie.
→ 2) Ösophagusbreischlucken in Kopftieflage zum Nachweis einer Herniation, eines Refluxes und möglicher Strikturen.
→ Differenzialdiagnose: Von der axialen Hiatushernie müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden; hierzu zählen u.a.:
→ I: Mediastinaltumor,
→ II: Epiphrenische Ösophagusdivertikel,
→ III: Differenzialdiagnose der gastroösophagealen Refluxkrankheit.
→ Therapie:
→ I: Asymptomatische Gleithernien sind nicht therapiebedürftig.
→ II: Konservativ: Symptomatische axiale Hernien werden zunächst analog der Refluxösophagitis konservativ therapiert. Hierzu zählt:
→ 1) Gewichtsreduktion,
→ 2) Alkohol- und Nikotinabstinenz,
→ 3) Mehrere kleine Mahlzeiten und
→ 4) Medikamentöse Therapie mittels Antazida, H2-Blocker oder PPI.
→ III: Operativ: Erfolgt bei der konservativen Therapie keine Besserung bzw besteht eine gastroösophageale Refluxkrankheit, ist eine operative Therapie indiziert (siehe auch paraösophageale Hernie). Therapieoptionen sind u.a.:
→ 1) Hintere Hiatoplastik: Bei der die Zwerchfellschenkel meist dorsal des Ösophagus mittels Einzelknopfnaht zusammengeführt und evtl. mit einem nichtresorbierbaren Netz verstärkt werden. Dient der Einengung des vergrößerten Hiatus oesophageus.
→ 2) Fundoplicationach Nissen-Rossetti: Hierbei wird der Magenfundus manschettenförmig (360°) um den distalen Ösophagus herumgeführt und an der Vorderwand des Magens und am Diaphragma fixiert. Ziel ist die Unterbindung des gastroösophagealen Refluxes durch Kompression des abdominalen Ösophagus.
→ 3) Gastropexie/Fundopexie: Ziel des Operationsverfahrens ist die Fixierung des Magen an die Bauchwand bzw. an den intraabdominalen Bändern. Dient zusätzlich der Korrektur eines stumpfen ösophagogastralen Winkels.