→ Definition: Im Oberflächen-EKG können grundsätzlich 2 Typen von Myokardinfarkt klassifiziert werden:
→ I: STEMI: Myokardinfarkt mit ST-Hebung. Hierbei besteht eine transmurale Ischämie mit subendokardialen Beginn und Ausbreitung auf alle 3 Wandschichten.
→ II: NSTEMI: Myokardinfarkt ohne ST-Hebung der ca. 40-50% der gesamten Myokardinfarkte ausmacht. Bei dieser Form ist die Ausdehnung des infarzierten Areals auf das innere Drittel der Ventrikelwand beschränkt.
→ Pathophysiologie: Beim Non-ST-Elevation-Myokardinfarkt liegt eine Teilnekrose des betroffenen Wandabschnitts bei subtotaler Koronarstenose vor. Klinisch zeigen sich die charakteristischen Symptome eine anhaltenden Angina pectoris mit evtl. Dyspnoe, Tachypnoe und Zeichen einer Linksherzinsuffizienz (feinblasige Atemgeräusche) etc.
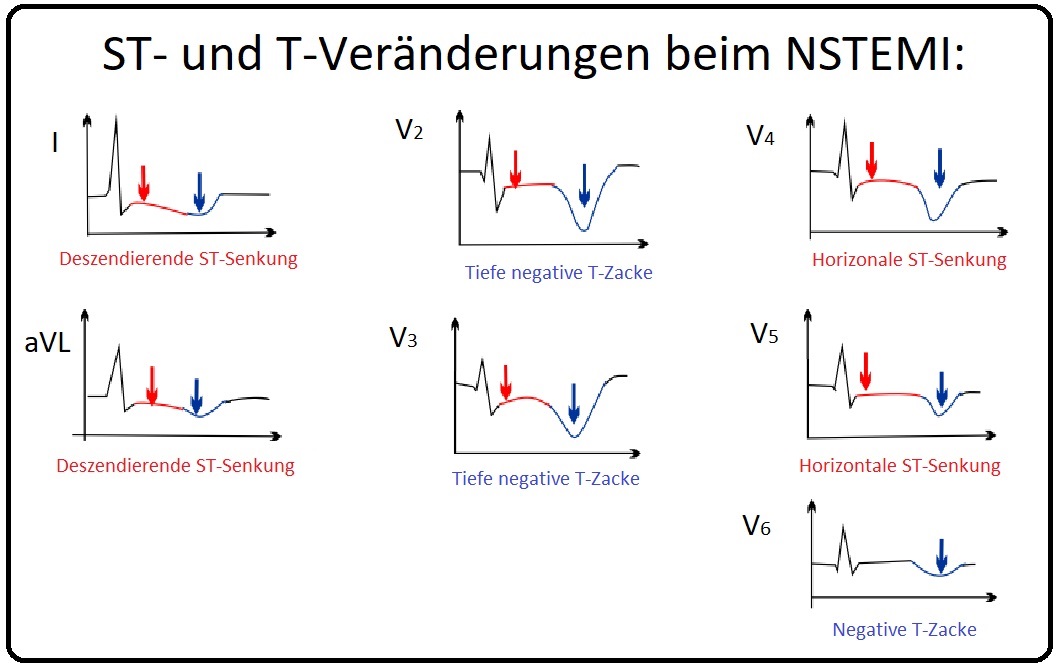
→ EKG-Befund: Typische, jedoch nicht wegweisende EKG-Veränderungen beim NSTEMI (denn auch fehlende EKG-Veränderungen schließen einen Myokardinfarkt nicht aus) sind insbesondere:
→ I: ST-Senkung vom horizontalen oder deszendierenden Typ sowie
→ II: Eine spitz-tiefe negative T-Zacke. ST-T-Veränderungen geben häufig Hinweis auf ein dynamisches Geschehen an den Koronargefäßen.
→ III: Ein NSTEMI kann sowohl die Vorder- als auch die Hinterwand betreffen:
→ 1) Ist die Vorderwand (Vorderwandinfarkt) betroffen zeigen sich die EKG-Veränderungen in den Brustwandableitungen V2-V6.
→ 2) Betrifft es wiederum die Hinterwand (Hinterwandinfarkt) manifestieren sich die EKG-Veränderungen in den Ableitungen II, III, aVF.
→ IV: Nicht charakteristisch für den NSTEMI (im Vergleich zum STEMI) sind eine deutliche ST-Hebungen sowie die sogenannte „Nekrose-Q-Zacke“.
→ Klinisch-relevant: Die Prognose des Non-ST-Elevation-Myokardinfarkt hängt entscheidend von der ST-Senkung ab. So liegt das Risiko an einem Myokardinfarkt ohne ST-Senkung zu sterben < 5%, bei bestehender ST-Senkung jedoch bei > 10%.
→ V: Die typischen EKG-Veränderungen für den NSTEMI manifestieren sich auch bei anderen Herzerkrankungen wie z.B. Herztrauma, Myokarditis, Perikarditis, etc. sodass neben der typischen anhaltenden Angina pectoris Symptomatik auch die spezifischen Serummarker (Troponin T, CK und CK-MB) erhöht bzw. positiv sein müssen.