→ Definition: Bei der von Hippel-Lindau-Krankheit handelt es sich um eine autosomal-dominant vererbte mesenchymale Dysplasie, die durch das Auftreten von:
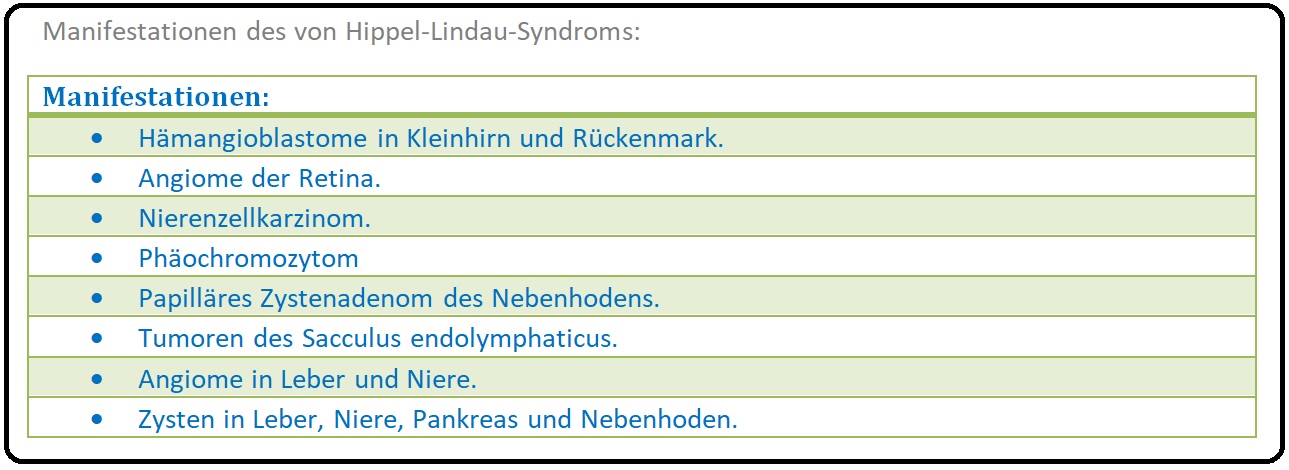
→ I: Angiomatosis retinae (von Hippel),
→ II: Das Hämangioblastom des Kleinhirns (= Lindau-Tumor) oder ein spinales Hämangioblastom sowie durch
→ III: Viszeral zystische Veränderungen gekennzeichnet ist. Sie wird neben der Neurofibromatose, tuberösen Sklerose, dem Sturge-Weber-Syndrom, etc. zu den Phakomatosen gezählt.
→ Epidemiologie:
→ I: Das von Hippel-Lindau-Syndrom weist eine Inzidenz von 1/36000 und beruht auf einer Keimbahnmutation auf dem kurzen Arm von Chromosom 3 (3p25/p26).
→ II: Der Manifestationgipfel liegt zwischen dem 18.-50. Lebensjahr (tritt zumeist vor dem 30. Lebensjahr auf), wobei beide Geschlechter gleichermaßen betroffen sind.
→ Genetik:
→ I: Das von Hippel-Lindau-Gen besitzt 3 Exons und kodiert ein aus 213 Aminosäuren bestehendes nukleäres Protein (= pVHL).
→ II: pVHL-Funktion:
→ 1) pVHL spielt eine wichtige Rolle beim ubiquitinabhängigen proteasomalen Abbau von HIF-1-Alpha (= hypoxia-inducible-faktor).
→ 2) HIF-1-Alpha reguliert wiederum die Transkription verschiedener hypoxieinduzierbarer Gene für z.B. den vaskulären endothelialen Wachstumsfaktor (VEGF), den Plättchenwachstumsfaktor (PDGFB), den transformierenden Wachstumsfaktor-Alpha (TGFA) und Erythropoetin.
→ 3) Eine Inaktivierung des pVHL induziert somit eine verstärkte Expression HIF-1-Alpha regulierter Zielgene, was letztendlich zur Tumorproliferation, Neovaskularisation und Bildung von Erythropoetin führt. Zudem hat pVHL Einfluss auf die Tumorgenese (die Mechanismen sind bis jetzt nicht genau bekannt).
→ Klinik: Die Symptomatik der von Hippel-Lindau-Krankheit ist sehr variabel und insbesondere von der Lokalisation des Tumors abhängig.
→ I: Das Krankheitsbild kann insbesondere zu Beginn klinisch stumm sein, bis plötzlich Einklemmungssymptome mit unerträglichen okzipitalen Kopfschmerzen auftreten. Es können sich aber auch Visusstörungen, Kopf- oder Rückenschmerzen sowie ein geringer Nystagmus zu Krankheitsbeginn manifestieren.
→ II: ZNS:
→ 1) Kopfschmerzen im Hinterkopfbereich,
→ 2) Im weiteren Krankheitsverlauf Hirndruckzeichen mit Übelkeit, Erbrechen, Okulomotorikstörung, Schluckstörungen Ataxie, bei tiefsitzenden Tumoren progrediente Querschnittslähmung durch Spinalkompression, etc.
→ III: Augen: Das retinale Angiom kann zu Sehstörungen (z.B. Visusminderung, etc.), Netzhautablösung und letztlich zur Erblindung führen.
→ IV: Lindau-Zysten: (= Hämangioblastome) Insbesondere im Bereich der Nieren und des Pankreas, aber auch in Leber, Lunge oder Nebenhoden.
→ V: Komplikationen: Das von Hippel-Lindau-Syndroms ist vermehrt mit nachfolgenden Krankheitsbildern vergesellschaftet:
→ 1) Nierenzellkarzinom (häufig bilateral oder multifokal),
→ 2) Phäochromozytom mit Kopfschmerzen, Schwindel, Herzrasen und hypertensiven Krisen.
→ 3) Polyzythämie (aufgrund einervermehrten Erythropoetin-Produktion durch die Angiome).
→ Diagnose: Im Vordergrund der Diagnose steht die radiologische Bildgebung.
→ I: CT/MRT:
→ 1) Das Hämangioblastom stellt sich als scharf begrenzte, homogene, flüssigkeitsgefüllte Zyste dar, in der sich ein kleiner gut vaskularisierter Tumorknoten mit deutlicher Kontrastmittelanreicherung befindet.
→ 2) Möglicher computertomographischer Nachweis von Nieren- und Pankreaszysten sowie des Nierenzellkarzinoms.
→ II: Angiographie: Spielt insbesondere in der präoperativen Planung eine wichtige Rolle mit Darstellung eines kräftig kontrastierten Gefäßkonvoluts in der frühen arteriellen Phase.
→ III: Laborchemische Untersuchung:
→ 1) Nachweis einer Polyglobulie aufgrund einer gesteigerten Sekretion von Erythropoetin (durch den Tumor).
→ 2) Bestimmung der Katecholamine im 24h-Urin (Phäochromozytom).
→ IV: Ophthalmologische Untersuchung in Mydriasis mit Nachweis von Hämangioblastomen in der Retina und evtl. Glaukom-Nachweis.
→ Differenzialdiagnose: Von der von Hippel-Lindau-Krankheit müssen u.a. nachfolgende Erkrankungen abgegrenzt werden:
→ I: Weitere Phakomatosen wie die tuberöse Sklerose, das Sturge-Weber-Syndrom, etc.
→ II: Isolierte zerebelläre Hämangioblastome und AV-Angiome.
→ III: Des Weiteren zerebrale Metastasen oder das pilozytische Astrozytom.
→ Therapie: Eine evidenzbasierte kausale Behandlung existiert für das von Hippel-Lindau-Syndrom bis heute nicht.
→ I: Operative Therapie:
→ 1) Mittel der Wahl stellt die vollständige Exstirpation des Tumors (Zyste und pialer muraler Knoten) dar, da ansonsten die Rezidivrate deutlich erhöht ist. Präoperativ ist die angiographische Darstellung der vaskulären Versorgung obligat.
→ 2) Bei großen Tumoren kann eine präoperative Devaskularisation durch Embolisation eine Verkleinerung und dadurch die Operabilität ermöglichen.
→ II: Ophthalmologie: Retinale Angiome werden mittels Laserkoagulation therapiert.
→ Prognose: Die Prognose der von Hippel-Lindau-Krankheit wird insbesondere durch die extrazerebral malignen Tumorerkrankungen bestimmt (metastasierendes Nierenzellkarzinom mit hoher Letalität), sodass regelmäßige Kontrolluntersuchungen auf Nierenzellkarzinom und Phäochromozytom nötig sind. Auch wird durch die Applikation einer antiangiogenen Substanz versucht, das Tumorwachstum zu beeinflussen.