→ Allgemein: Die chirurgische Intervention der Ulkuskrankheit hat sich nach Einführung der Eradikationstherapie deutlich vermindert. Die operativen Therapien haben zum Ziel:
→ I: Die Säuresekretion zu reduzieren (konservativ nicht beherrschbar) und evtl. Magenulzerationen (Ulcus ventriculi) zu entfernen.
→ II: Akute lebenbedrohliche Komplikationen der Ulkuskrankheit wie Perforation und Blutungen abzuwenden.
→ Klinisch-relevant: Bei der operative Therapie unterscheidet man zwischen:
→ A) Nicht-resezierenden operativen Verfahren und
→ B) Resezidierende Verfahren.
→ I: Nicht resezierende Verfahren: Hierzu gehören u.a.:
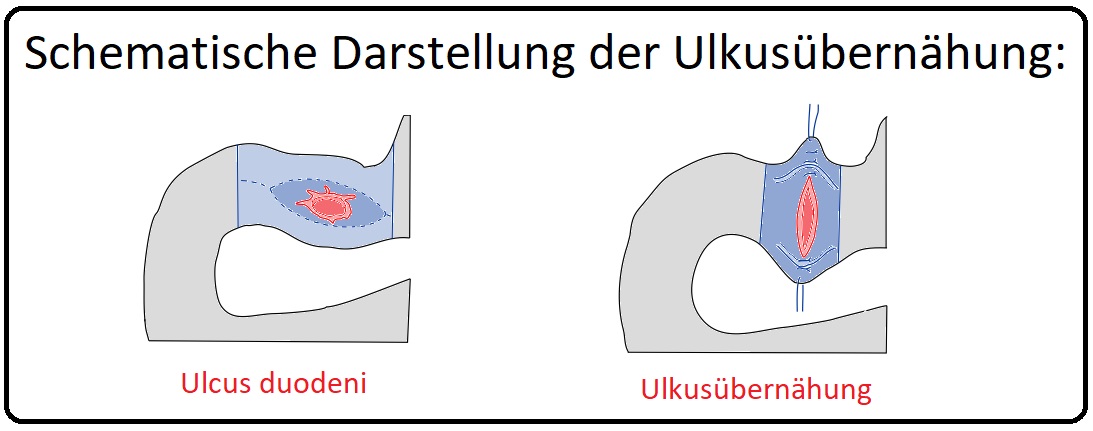
→ A) Ulkusübernähung: Bei akuten Perforationen
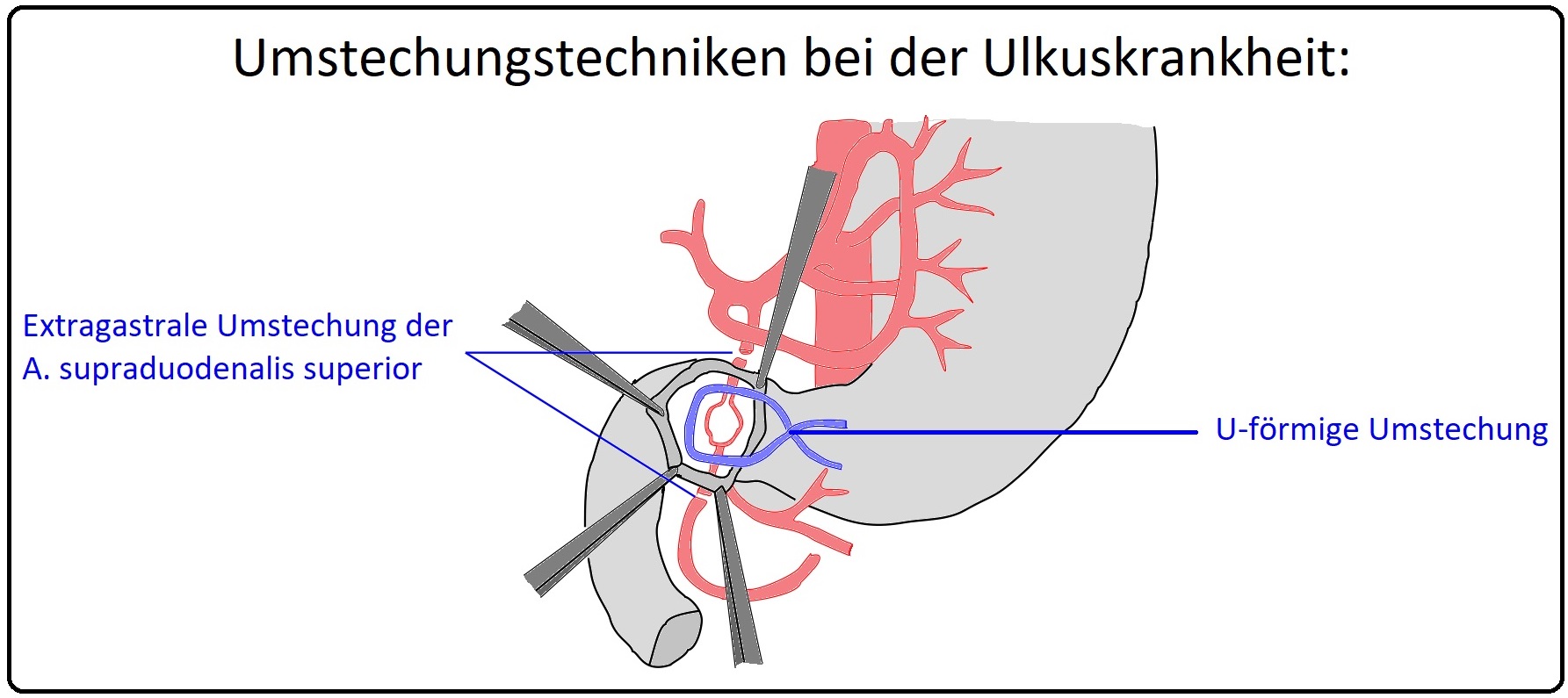
→ B) Ulkusumstechung: Bei endoskopisch nicht beherrschbaren Blutungen aus arrodierten Arterien. Gerade bei den Ulzerationen im Bereich der Bulbushinterwand ist die A. gastroduodenalis oftmals betroffen.
→ C) Vagotomie: Mit oder ohne Pyloroplastik.
→ 1) Ulkusübernähung: Bei einer Perforation ist eine sofortige operative Therapie indiziert. Diese kann laparoskopisch oder durch eine mediane Laparotomie erfolgen. Der Ulkus wird längsovalär exzidiert (Histologie zum Maligintätsausschluss) und mittels Einzelknopfnaht quer verschlossen. In die Perforationsstelle wird eine Drainage eingelegt.
→ 2) Ulkusumstechung: Ist eine Magenblutung endoskopisch nicht beherrschbar erfolgt eine Gastrotomie. Sichtbar blutende Gefäßstümpfe werden direkt umstochen (intraluminale Ligatur). Bei nicht sichtbaren Blutungen ist eine 4 Quadranten-Umstechung, bei der an allen 4 Ulkusseiten eine durchgreifende Ligatur gesetzt wird, indiziert.
→ Klinisch-relevant: Bei Ulzerationen im Bereich der Bulbushinterwand besteht die Gefahr der Arrosion der A. gastroduodenalis (A. pankreaticoduodenalis). Es empfiehlt sich, die Arterien proximal und distal der Unterkreuzung des Duodenumabschnitts extraluminal zu umstechen (legieren).
→ A) Ziel hierbei ist es die Säureproduktion (Säurereduktion von 60-70%) der Belegzellen durch Ausschaltung der vagalen Stimulation (Denervierung) zu minimieren.
→ B) Bei diesem Verfahren ist die Säurereduktion geringer als bei der 2/3 Magenresektion, aber noch ausreichend, um als Therapie der gastroduodenalen Ulkuskrankheit eingesetzt zu werden.
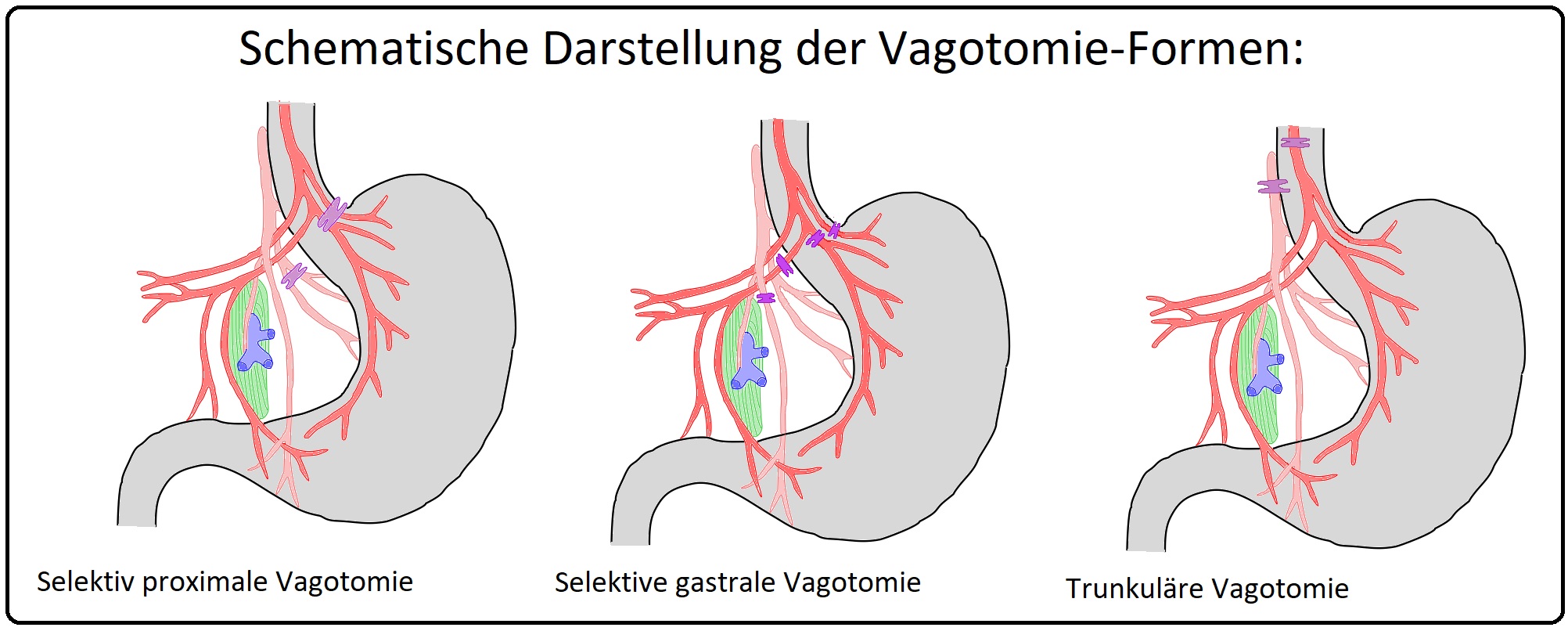
→ Klassifikation: Bei der Vagotomie unterscheidet man v.a.:
→ I: Trunkuläre Vagotomie: (= VT) Hierbei werden sämtliche subdiaphragmale Vagusäste durchtrennt. Es sind neben den gastralen Ästen auch die extragastralen Vagusäste (zur Leber, Dickdarm und Pankreas) mitbetroffen.
→ 1) Prinzip: Durchtrennung der Vagusstämme kurz unterhalb des Diaphragmas vor Abgang der hepatopylorischen Äste bzw. des Rumus coeliacus. Folge ist eine vagale Denervierung des Oberbauches (Leber, Pankreas, Gallenblase, Magen, Dickdarm)
→ 2) Nebenwirkungen: Sind Cholelithiasis, Diarrhoe, exokrine Pankreasinsuffizienz und aufgrund der Durchtrennung der antralen Vagusäste eine Lähmung des Pylorus. Folge ist die Anlage einer Pyloroplastik.
→ Klinisch-relevant: Die trunkuläre Vagotomie ist heutzutage obsolet.
→ II: Selektive-totale-Vagotomie: (= SVT) Wird auch als totale gastrale Vagotomie bezeichnet. Hier erfolgt die Ausschaltung aller gastralen Äste unter Aussparung der extragastralen. Die Indikation besteht bei schwerer Magenausgangsstenose oder wenn eine proximale-gastrale-Vagotomie nicht möglich ist.
→ 1) Prinzip: Durchtrennung der Vagusstämme unterhalb des Diaphragmas nach Abgang der hepatopylorischen Äste bzw. des Ramus coeliacus.
→ 2) Indikation: Sind u.a.:
→ A) Chronisches, therapieresistentes Ulcus duodeni,
→ B) Schwere Magenausgangsstenose etc.
→ 3) Nebenwirkungen: Lähmung des Pylorus. Folge ist die Anlage einer Pyloroplasik.
→ III: Selektive-proximale-Vagotomie: Sie wird auch als proximale gastrale Vagotomie bezeichnet. Es erfolgt einer Denervierung des proximalen Magens im Bereich des belegzellenreichen Fundus und Corpus. Der vordere und hintere Latarjet (= R. antralis des Nervus vagus) wird belassen. Hiermit wird eine nachfolgende Pyloroplastik vermieden. Klassische Indikationsstellung ist ein nicht mehr konservativ-behandelbarer, therapieresistenter Ulcus duodeni.
→ Klinisch-relevant: Um das Rezidivrisiko zu minimieren, ist eine vollständige Denervierung im Bereich des distalen Ösophagus, der kleinen Kurvatur bis zur Incisura angularis und proximalen Magenfundus indiziert.
→ Komplikationen: Wichtige z.T. schwerwiegende Komplikationen sind insbesondere:
→ I: Milzverletzungen (1-2%),
→ II: Distale Ösophagusverletzungen (1-2%),
→ III: Rezidivulkus (6-10%),
→ IV: Motilitätsstörungen und Diarrhoe.
→ II: Resezierende operative Verfahren: (Siehe dort).