→ Definition:
→ I: Beim Brugada-Syndrom handelt es sich um einen autosomal-dominant vererbten Natriumkanal-Defekt ohne Nachweis einer strukturellen Herzerkrankung.
→ II: Es ist gekennzeichnet durch das Auftreten eines plötzlichen Herztodes infolge maligner ventrikulärer Tachyarrhythmien wie polymorphe ventrikuläre Tachykardien, Kammerflimmern etc.
→ Klinisch-relevant: Im Rahmen der vorliegenden EKG-Veränderung unterscheidet man zwischen einem verborgenen - und einem manifesten Brugada-Syndrom. Von einem verborgenen Brugada-Syndrom spricht man bei herzgesunden Patienten mit unauffälligem 12-Kanal-EKG-Befund und plötzlich auftretenden ventrikulären Tachyarrhythmien und/oder überlebtem (plötzlichem) Herztod. Eine Demaskierung mit typischen EKG-Veränderungen ist durch Injektion eines Klasse-I-Antiarrhythmikums möglich; hierzu zählen insbesondere:
→ A) Ajmalin 1mg/kg intravenös.
→ B) Procainamid 10mg/kg intravenös.
→ C) Flecainid 2mg/kg intravenös.
→ EKG-Veränderungen: Nach der Art der EKG-Veränderungen in der Repolarisationsphase werden 3 Formen unterschieden:
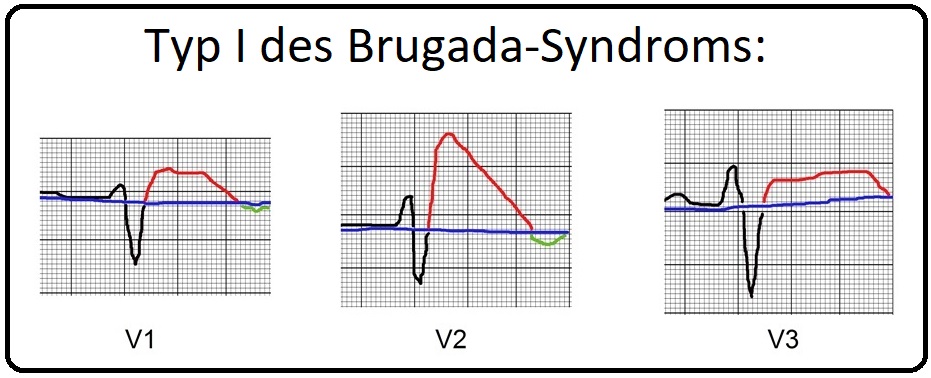
→ I: Typ I: (= Coved-Typ) Stellt die maximale Ausprägungsform der EKG-Veränderung beim Brugada-Syndrom insbesondere in den Brustwandableitungen V1-V3 dar:
→ 1) Bild eines (inkompletten oder kompeltten) Rechtsschenkelblocks (QRS-Komplexe > 110msec.).
→ 2) Hoher ST-Streckenabgang (= J-Punkt: Beschreibt den Übergangspunkt der S-Zacke des QRS-Komplexes in die ST-Strecke) > 2mV (= 2mm).
→ 3) Der ST-Streckenverlauf ist schulterförmig abfallend und geht
→ 4) In eine negative T-Welle über.
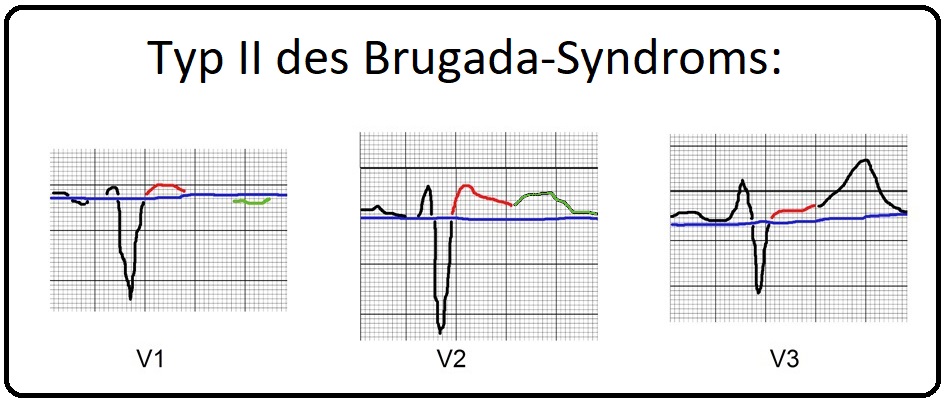
→ II: Typ II: (= Saddleback-Typ). Dieser Typ ist gekennzeichnet durch:
→ 1) Einen hohen Abgang der ST-Strecke (= J-Punkt aus dem QRS-Komplex) > 0,2mV,
→ 2) Einen sattelförmigen ST-Strecken-Verlauf, der mindestens 1mV (= 1mm) oberhalb der isoelektischen Linie liegt und
→ 3) In eine positive oder biphasische T-Welle übergeht.
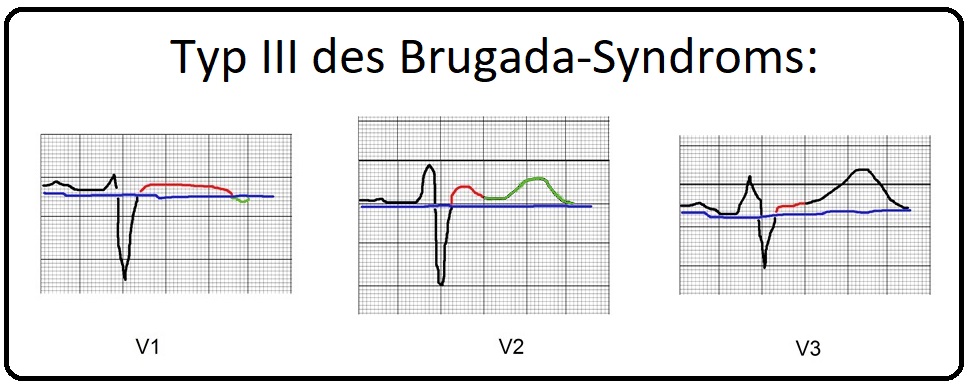
→ III: Typ III: (= Saddleback-Typ) Diese Form entspricht im wesentlichen dem Typ II, jedoch liegt die ST-Strecken-Elevation unter 1mV (= 1mm) und erreicht am tiefsten Punkt nicht selten die isoelektrische Linie.
→ Klinisch-relevant:
→ A) Für die Diagnosestellung eines Brugada-Syndrom muss eine typische EKG-Veränderung im Sinne eines Coved-Type mit konsekutiv dachförmig abfallender ST-Strecke nachweisbar sein.
→ B) Dieser kann spontan oder nach medikamentöser Provokation zur Demaskierung der Störung mit z.B. Ajmalin (Dosierung von 1mg/kgKG langsam über 5min i.v.), Procainamid (Dosierung von 10mg/kgKG i.v.) oder Flecainid (Dosierung von 2mg/kgKG i.v.) erfolgen.
→ C) Die Sensitivität der EKG-Diagnostik für das Brugada-Syndrom kann durch Hochsetzen der Brustwandableitungspunkte für V1-V3 um 1-2 Interkostalräume deutlich gesteigert werden.