→ Definition: Bei der aseptischen Femurkopfnekrose handelt es sich um eine avaskuläre, ischämische und abakterielle Osteonekrose des Hüftkopfes; man unterschiedet hierbei zwischen einer primären idiopathischen und einer sekundären Form, die in direktem Zusammenhang mit einer Erkrankung steht.
→ Epidemiologie:
→ I: Die Anzahl der Neuerkrankungen für eine aseptische Osteonekrose liegt in Deutschland zwischen 5000-7000.
→ II: Der Altersgipfel manifestiert sich zwischen dem 30.-40. Lebensjahr, wobei Männer 3x häufiger als Frauen betroffen sind. In 2/3 der Fälle tritt die aseptische Femurkopfnekrose beidseitig auf.
→ Ätiologie:
→ I: Posttraumatisch als echte avaskuläre Nekrose nach Schenkelhalsfraktur oder Hüftgelenksluxation.
→ II: Weitere Faktoren sind:
→ 1) Nach langjähriger Cortison-Therapie,
→ 2) Bei der Behandlung von Malignomen infolge einer Zytostatikatherapie.
→ C) Bei Stoffwechselerkrankungen wie Diabetes mellitus, Hyperurikämie, Morbus Behcet, Morbus Gaucher, chronische Darmerkrankungen wie die Colitis ulcerosa oder der Morbus Crohn, etc.
→ D) Aber auch bei Gerinnungsstörungen und Alkoholabhängigkeit.
→ Pathogenese: Die Versorgung des Femurkopfes erfolgt primär durch die Arteria circumflexa femoris medialis (Ramus acetabulum der im Lig. capitis femoris verläuft) und die A. circumflexa femoris lateralis aus der A femoris profunda. Findet hier eine Unterbrechung der Blutversorgung statt entwickelt sich eine ischämische Hüftkopfnekrose.
→ Klinisch-relevant:
→ A) Die Nekrose kann Teile bzw. den gesamten Hüftkopf betreffen, vor allem sind jedoch die subchondralen Knochenanteile betroffen.
→ B) Anfänglich zeigen sich Knochenverdichtungen und Osteolysen, im weiteren Verlauf bricht die Gelenkfläche aufgrund reparativer Umbauprozesse ein.
→ Klinik: Die Symptome der aspetischen Femurkopfnekrose sind unspezifisch
→ I: Unter Belastung zunehmende Schmerzen in der Hüft- und Leistenregion.
→ II: Anfänglich leichte Bewegungseinschränkungen bei Abduktion und Innenrotation.
→ III: Im weiteren Krankheitsverlauf Ruheschmerz und deutliche Bewegungseinschränkung mit Hinken, Adduktionskontrakturen bis hin funktionellen Beinverkürzung.
→ Diagnose:
→ I: Röntgen: Beckenübersicht, Hüftgelenksaufnahme nach Lauenstein, Tangentialaufnahme nach Schneider zur Beurteilung der Nekroselokalisation und der -ausdehnung.
→ Klinisch-relevant: Das Röntgen ist als Verfahren zur Früherkennung der Femurkopfnekrose nicht geeignet. Im Reparationsstadium lassen sich fleckförmige Kondensationen oder Osteloysen sowie subchondrale Frakturlinien (= crescent-sign), Kopfeinbrüche und arthrotische Veränderungen nachweisen.
→ II: MRT: Die MRT ist bei der Frühdiagnose der Femurkopfnekrose von großer Bedeutung (Sensitivität 90%). Sie dient der genauen Bestimmung der Nekroselage und -größe.
→ 1) T1-gwichtet: Hypointenser Sandraum als frühzeitiges Zeichen einer Demarkation bei subchondraler Nekrose.
→ 2) T2-gewichtet: Nachweis eines sogenannten Double-line sign (gekennzeichnet durch eine signalreiche und eine signalarme bandförmige Linie, die die Nekrosezone abgrenzen).
→ III: CT: Gute Darstellbarkeit subchondraler Frakturen.
→ IV: Szintigraphie: Dient der Frühdiagnose. Nachweis sogenannter Cold-in-Hot-Spot-Zeichen. Es entsteht durch die szintigraphisch fehlende Anreicherung in den Nekrosezonen.
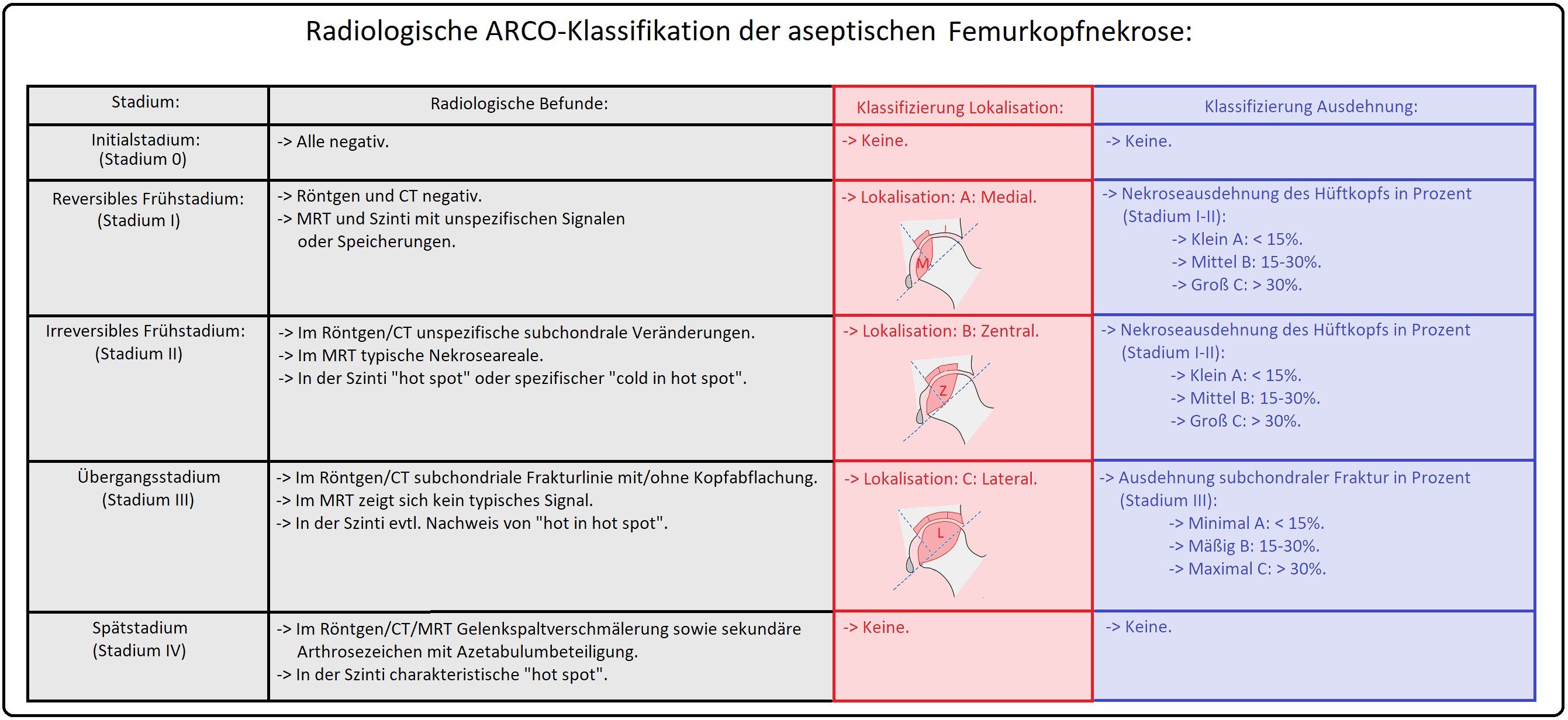
→ Klassifikation: Es existiert eine radiologische Stadieneinteilung nach ARCO (= Assiciation-Research-Circulation-Osseous).
→ I: Stadium 0: Reversibles Stadium. Der Patient ist beschwerdefrei, die Bildgebung ist ohne Befund, die Histologie positiv.
→ II: Stadium 1: Reversibles Stadium; der Patient ist beschwerdefrei; Szintigraphie und MRT sind positiv, CT und Röntgen negativ.
→ III: Stadium 2: Irreversibles Stadium; im MRT nachweisbare Veränderungen, szintigraphischer Nachweis von sogenannten Cold-in-hot-Spot-Zeichen; Röntgen auch positiv.
→ IV: Stadium 3: Übergangsstadium; röntgenologischer Nachweis von crescent-sign, Einbruch des Gelenkknorpels;
→ V: Stadium 4: Degeneratives Stadium; röntgenologischer Nachweis eines abgeflachten Femurkopfes, verschmälerten Gelenkspaltes und Veränderungen am Acetabulum.
→ Subklassifikation:
→ I: Ausdehnung der Hüftkopfnekrose in %:
→ 1) Typ A: < 15% medial,
→ 2) Typ B: 15-30% zentral,
→ 3) Typ C: > 30% lateral.
→ II: Ausdehnung der subchondralen Fraktur (in %) bzw. der Kopfabflachung (in mm):
→ 1) Typ A: <15% bzw. 2mm;
→ 2) Typ B: 15-30% oder 2-4mm.
→ 3) Typ C: > 30% bzw. > 4mm.
→ Therapie:
→ I: Konservative Therapie: Gabe von vasoaktiven Medikamenten (Prostaglandine), Entlastung bei Gefahr des Femurkopfeinbruchs.
→ II: Operativ:
→ 1) Stadium I/II: Hüftkopfanbohrung zur Senkung des intraossären Drucks und Verbesserung der Revaskularisation. Im Stadium II evtl. Einsatz eines Knochentransplantates (z.B. kortikaler Beckenkammspan oder Spongiosaplastik).
→ 2) Stadium III: Intertrochantäre Umstellungsosteotomie mit Varisierung (varus = O-Stellung), um den Nekrosebereich zu entlasten.
→ 3) Stadium IV: Einsatz einer Endoprothese.
→ III: Postoperative Nachbehandlung:
→ 1) Hüftkopfentlastungsbohrung: Entlastung für 6 Wochen, Vollbelastung nach 10-12 Wochen.
→ 2) Knochentransplantat: Entlastung für 6 Wochen, Teilbelastung für 3 Monate.
→ 3) Umstellungsosteotomie: Entlastung für 6 Wochen, Teilbelastung für 12 Wochen.
→ Prognose:
→ I: Unbehandelt manifestiert sich überwiegend ein chronisch progressiver Krankheitsverlauf mit Femurkopfdestruktion und Arthrosebildung.
→ II: Bei frühzeitiger Diagnosestellung (vor Auftreten von crescent-sign) jedoch ist die Prognose günstig.