→ Definition: Bei der Cholangitis handelt es sich um eine isolierte, bakterielle Entzündung der intra- und/oder extrahepatischen Gallengänge infolge eines inkompletten oder kompletten Gallengangverschlusses, oftmals hervorgerufen durch Konkremente (z.B. Cholangiolithiasis) oder Strikturen.
→ Pathogenese:
→ I: Sie entwickelt sich meist aufgrund einer Abflussbehinderung der Gallenwege durch Steine, seltener durch Gallengangsstenosen oder -strikturen mit nachfolgender bakterieller Fehlbesiedlung.
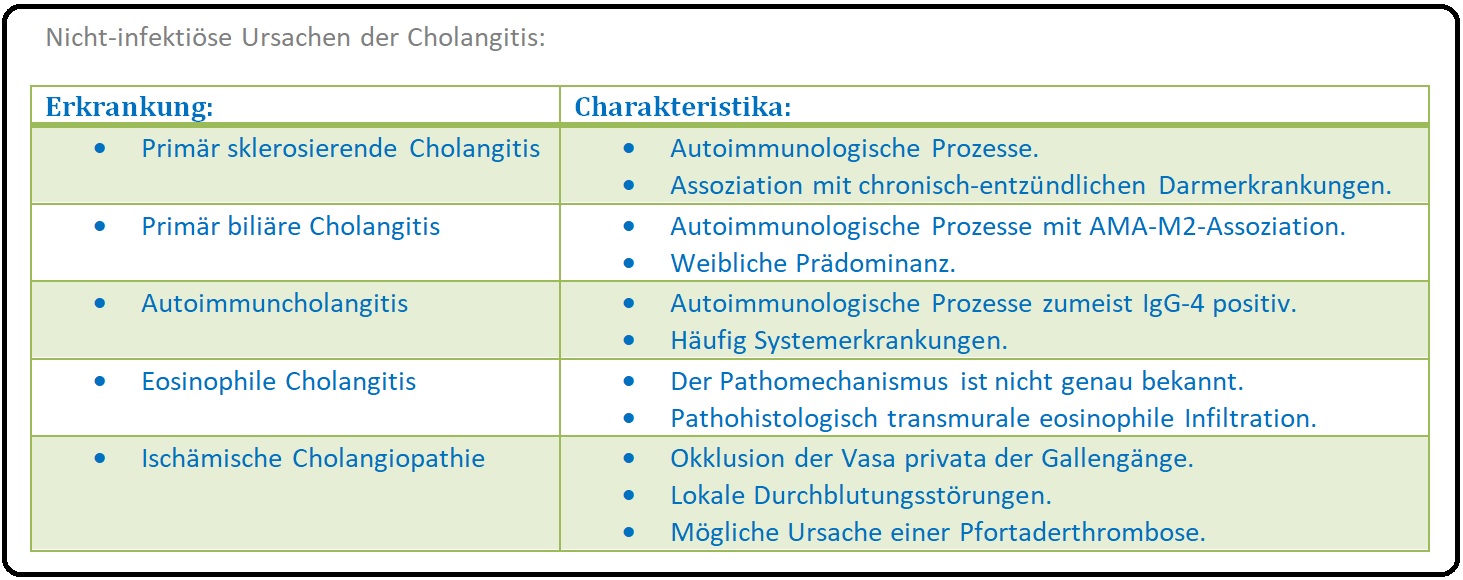
→ II: Andere Ursachen sind Cholestase aufgrund von kongenitalen Anomalien (z.B. Caroli-Syndrom), Papillenerkrankungen wie Papillentumoren, Z.n. Papillotomie, obstruierenden Tumoren (z.B. Tumorkompression des Ductus choledochus bei Pankreaskopfkarzinom), aber auch aufgrund immunologischer Prozesse wie:
→ III: Zumeist breitet sich die Entzündung kanalikulär, seltener hämatogen oder lymphogen aus und kann schließlich das gesamte Gallengangssystem und das Leberparenchym miteinbeziehen.
→ Erregerspektrum: Charakteristisch ist die aszendierende Infektion durch Darmbakterien (Mischinfektion); Häufige Erreger hierbei sind u.a.:
→ I: Bakterien: Gram-negative E-Coli, Klebsiellen, Streptococcus faecalis, aber auch Anaerobia wie Clostridien und Enterobacter (selten),
→ II: Parasitär bedingt infolge von Infektionen mit Lambien, Askardien etc.
→ II: Bei AIDS- und immunsupprimierten Patienten können sich Infektionen mit Zytomegalie-Virus und Kryptosporidien, etc. entwickeln.
→ Klinik: Das klinische Bild ist sehr variabel, ggf. können Schmerzen fehlen:
→ I: Das klassische Bild der Cholangitis ist gekennzeichnet durch die Charcot-Trias, bestehend aus:
→ 1) Rechtsseitigem, anhaltendem Druckgefühl (kolikartige Schmerzen fehlen),
→ 2) Ikterus und
→ 3) Intermittierendes Fieber bis hin zu septischen Temperaturen und Schüttelfrost.
→ II: Weitere Symptome sind insbesondere:
→ 1) Hepatomegalie,
→ 2) Druckschmerzhaftigkeit der Leber,
→ 3) Evtl. lokale Abwehrspannung.
→ Komplikationen: Wichtige und z.T. schwerwiegende Komplikationen bei der Cholangitis sind insbesondere der Leberabszess sowie die Sepsis, die zumeist durch gram-negative Bakterien verursacht wird.
→ Diagnose:
→ I: Labor:
→ 1) Entzündungsparameter: Erhöhung von BSG und CRP, sowie Leukozytose mit deutlicher Linksverschiebung.
→ 2) Cholestaseparameter: Erhöhung von yGT, AP, LAP und des direkten Bilirubins (normale Aktivität von yGT und AP sprechen gegen eine akute Cholangitis).
→ 3) Evtl. Erhöhung der Transaminasen GOT und GPT insbesondere bei der aszendierenden Cholangitis mit Leberparenchymschädigung.
→ 4) Anlage von Blutkulturen.
→ II: Bildgebende Verfahren:
→ 1) Sonographie: Mit Nachweis erweiterter Gallengänge, einer intrahepatischen Stauung und evtl. Gallensteinen (Schallschatten). Ausschluss eines Leberabszesses.
→ 2) Röntgen: Abdomenübersichtsaufnahme zum Ausschluß von:
→ A) Gas in der Gallenblase aufgrund von gasbildenden Bakterien.
→ B) Supraphrenischen Luft bei Perforation.
→ C) Spiegelbildung bei bestehendem Ileus,
→ D) Aerobilie infolge eines Gallensteinileus.
→ 3) ERCP: (Endoskopisch-retrograde-Cholangiopankreatikographie) Sie sollte mit einer Latenz von 12-24 Stunden aufgrund einer möglichen Spontanremission und des Risikos einer Keimverschleppung aus dem Duodenum durchgeführt werden. Endoskopisch zeigt sich ein eine Abflussbehinderung; besteht eine Choledocholithiasis ist eine therapeutische Steinextraktion bei gleichzeitiger Papillotomie obligat.
→ 4) PTC: (Perkutane transhepatische Cholangiographie). Sie ist indiziert, wenn eine ERCP nicht möglich ist wie z.B. Zustand nach Billroth II-OP.
→ Differenzialdiagnose: Von der akuten Cholangitis müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Primär sklerosierende Cholangitis (PSC).
→ II: Cholezystitis,
→ III: Akute Hepatitis (mit zusätzlich massiv erhöhten Transaminasen) sowie
→ IV: Akute Pankreatitis.
→ Therapie:
→ I: Allgemein: Die einzige kurative Therapie ist die Beseitigung der Abflussbehinderung
→ II: Konservativ: Es erfolgt eine sofortige Nahrungskarenz, die Gabe eines Analgetikums bzw. Spasmolytikums und die sofortige Einleitung einer Antibiotikatherapie mit z.B. Fluorchinolon der 2./3. Generation (z.B.Ciprofloxacin) oder mit einem Aminopenicillin sowie Cephalosporin (z.B. Ceftriaxon). Eine vorherige Abnahme der Blutkulturen ist obligat.
→ III: Invasive Therapie:
→ 1) Frühzeitige endoskopische Dekompression mittels Papillotomie und Steinextraktion,
→ 2) Bei tumorbedingter Stenosierung Einlage eines Stents (ERCP)
→ 3) Operative Choledochusrevision im Rahmen einer Cholezystektomie.
→ Prognose:
→ I: Bei Aufhebung der Abflussbehinderung ist die Prognose günstig.
→ II: Bei persistierender Stenose besteht die Gefahr der Entwicklung einer Sepsis (Leberabszess) durch gram-negative Bakterien mit hoher Letalität (40-60%).