→ Definition: Bei der ventrikulären Tachykardie handelt es sich um eine Arrhythmie, die im Bereich der Ventrikel entsteht und durch nachfolgende Kriterien charakterisiert ist:
→ I: 3 oder mehr aufeinanderfolgende Extrasystolen mit einer Frequenz von > 100 Schlägen/min.
→ II: Verbreiterter QRS-Komplex > 120ms (häufig > 140ms) und
→ III: Nachweis einer AV-Dissoziation.
→ Pathophysiologie: Ventrikuläre Tachykardien können auf dem Boden folgender Mechanismen entstehen:
→ I: Ventrikulärer Reentry: (häufigste Ursache) Hierbei leitet eine Leitstruktur so langsam, dass die Erregung bei Wiederauftreffen auf das normale Myokard dieses nicht mehr refraktär ist und eine neue Depolarisation des gesamten Myokards erfolgt, die in der Folge wieder auf das langsam leitende Myokard trifft. Dieser Mechanismus ist Vorraussetzung für die Ausbildung einer kreisenden Erregung.
→ Klinisch-relevant: Langsam leitende Strukturen (Myokard) entwickeln sich im Bereich von akuten bzw. chronischen Schädigungen infolge eines akuten Myokardinfarktes, aber auch bei KHK, Kardiomyopathie, etc.
→ II: Gesteigerte Autonomie: Hierbei existieren Zellen, die schneller depolarisieren als der Sinusknoten, AV-Knoten oder das HIS-Bündel. Es kann ein einzelnes ektopes Zentrum oder mehrere bestehen, wobei bei letzteren der QRS-Komplex polymorph erscheint. Aufgrund der langsamen Erregungsausbreitung sind die QRS-Komplexe generell verbreitert.
→ Klinisch relevant:
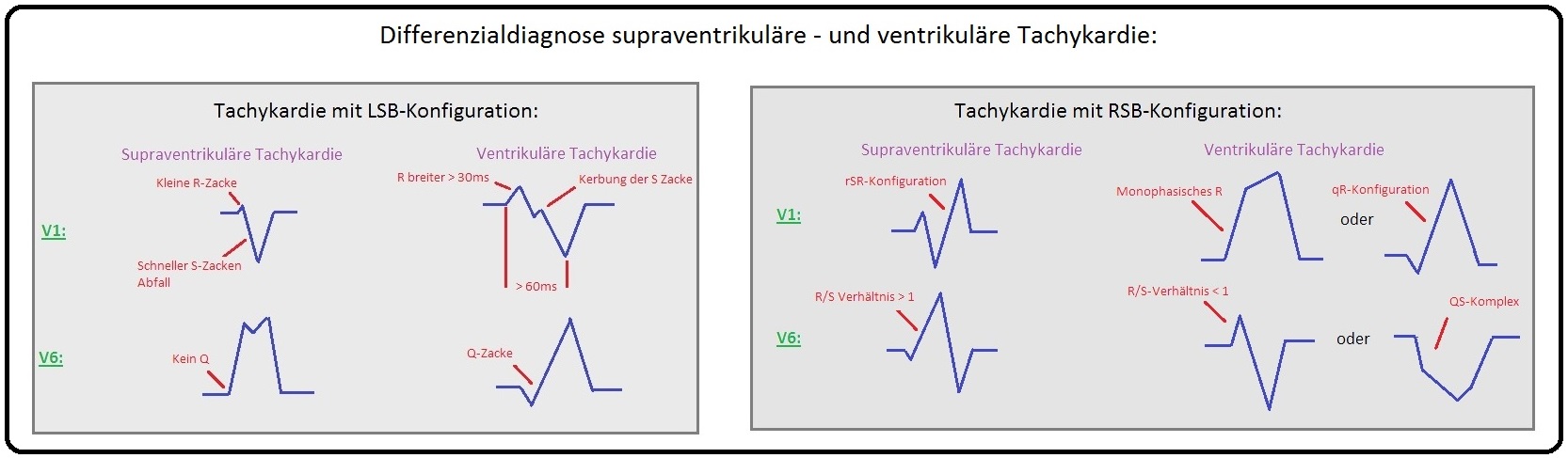
→ A) Entsteht die Erregung im rechten Ventrikel erreicht sie den linken Ventrikel verspätet und im Oberflächen-EKG stellt sich ein Linksschenkelblock-artiger QRS-Komplex dar (EKG-Befund: Schenkelblock allgemein).
→ B) Umgekehrt ist es, wenn die ektope Erregung im linken Ventrikel entsteht. Hierbei ist ein Rechtsschenkelblock-artiger QRS-Komplex eruierbar.
→ III: Getriggerte Aktivität: Sie entsteht aufgrund von genetischen Veränderungen der Ionentransportkanäle oder durch Medikamente (Antiarrhythmika). Folge ist eine Verlängerung der Repolarisationsphase mit Verlängerung der QT-Zeit.
→ Klassifikation: Bei der ventrikulären Tachykardie unterscheidet man verschiedene Formen:
→ I: Nichtanhaltend: Die Dauer der VT < 30sec.; der Patient ist hämodynamisch stabil.
→ II: Anhaltend: Die Dauer > 30sec; der Patient ist hämodynamisch instabil.
→ III: Monomorph: Die QRS-Komplexe sind gleichförmig.
→ IV: Polymorph: Es zeigt sich eine deutliche Heterogenität bezüglich der QRS-Komplexe und der RR-Intervalle.
→ EKG-Befund:
→ I: Verbreiterte QRS-Komplexe > 120ms, häufig > 140ms.
→ II: Rhythmus:
→ 1) Bei monomorpher ventrikulärer Tachykardie sind die RR-Intervalle regelmäßig mit einer Frequenz zwischen > 100-250 Schläge/min.
→ 2) Bei polymorpher VT sind die RR-Intervalle unregelmäßig.
→ III: Lagetyp: Meist überdrehter Links- oder Rechtstyp.
→ IV: Morphologie:
→ 1) Der Linksschenkelblock-artiger QRS-Komplex ist in der Brustwandableitung V1 negativ (EKG-Befund: Schenkelblock allgemein).
→ 2) Der Rechtsschenkelblock-artig QRS-Komplex ist in V1 positiv.
→ Klinisch-relevant: Kriterien, die für eine ventrikuläre Tachykardie sprechen:
→ A) AV-Dissoziation: Die ventrikulären QRS-Komplexe sind unabhängig von der P-Welle Abfolge. Sie tritt in 50% der Fälle auf und stellt ein beweisendes Kriterium dar.
→ B) Fusionsschläge: Treten relativ häufig auf; Es handelt sich um QRS-Komplexe, die in ihrer Morphologie anders gestaltet sind und durch Fusion mit einer Sinuserregung oder einer anderen ektopen Erregung entstehen.
→ C) Capture-Schläge: Ist definiert als vollständige Erregung des Kammermyokards infolge einer Vorhoferregung. Der QRS-Komplex entspricht einer Sinuserregung.
→ Differenzialdiagnose: Zur Unterscheidung zwischen ventrikulärer Tachykardie und supraventrikulärer Tachykardie werden die Brugada-Kriterien herangezogen: