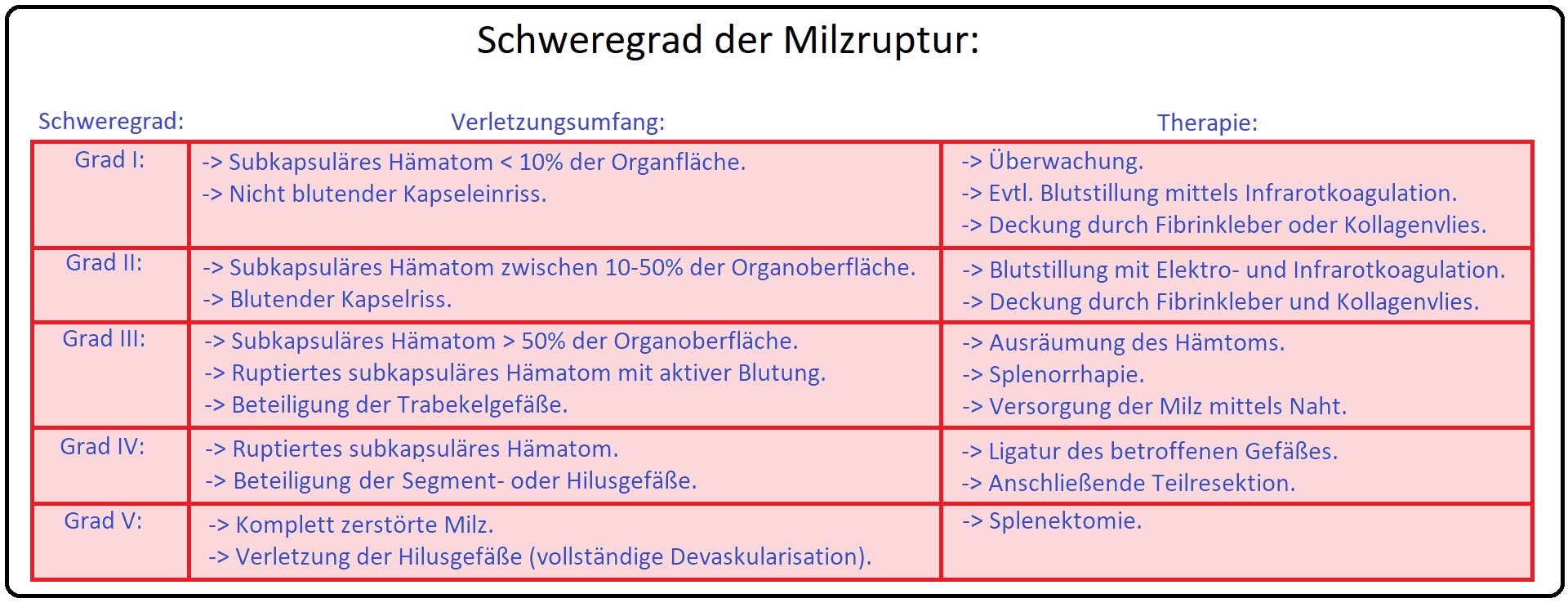
→ Allgemein:
→ I: Angesichts der drohenden Komplikationen nach Splenektomie, wird die Erhaltung der Milz in jedem Alter angestrebt; hierfür sollten jedoch mindestens 30-50% des Milzparenchymrestes erhalten werden.
→ II: Etablierte operative Verfahren der milzerhaltenden Interventionen sind u.a.:
→ 1) Bei oberflächlichen Milzverletzungen (Grad I/II) kann die Blutstillung mittels Infrarot- oder Laserkoagulation erfolgen.
→ 2) Weitere Maßnahmen können lokales Auftragen eines Fibrinklebers (= Ein Kleber, bestehend aus 2 Komponenten, der auf die verletzte Parenchymfläche bzw. Kapselläsion aufgetragen wird. Hierbei stellt die eine Komponente ein hochdosiertes Humanfibrinogen, die andere den Aktivator dar), Kollagenvlies (= Es handelt sich um ein lokales Hämostypicum, das aus resorbierbaren Kollagen besteht; die blutstillende Wirkung setzt mit dem Blutkontakt durch Förderung der Thrombozytenaggregation ein) oder oxidierte regenerierte Zellulose sein.
→ 3) Bei Verletzungen III. Grades ist eine direkte Versorgung durch Parenchymnaht mittels U-Naht oder eine Splenorrhaphie (= Einpacken der Milz in ein festsitzendes resorbierbares Netz) durchzuführen.
→ 4) Bei einer Milzruptur IV. Grades ist eine Milzresektion indiziert.
→ Operationsverfahren:
→ I: Milzresektion: Klassische Indikationsstellungen sind u.a.:
→ 1) Traumatische oder iatrogen induzierte Milzrupturen, die mit Hilfe lokaler blutstillender Verfahren nicht beherrschbar sind.
→ 2) Umschriebene benigne Milzveränderungen.
Es handelt sich hierbei um eine anatomische Resektion, die sich streng nach der segmentalen Anordnung der Milzgefäße richtet. Es erfordert eine adäquate Darstellung der Segmentgefäße am Milzhilus. Entsprechend der Verletzung ist eine Polresektion, eine Zweidrittelresektion oder eine Hemisplenektomie erforderlich. Die Blutstillung der Resektionsfläche wird mittels Infrarotkoagulation oder Fibrinkleber erreicht.
→ II: Splenektomie: Definitionsgemäß handelt es sich bei der Splenektomie um die vollständige operative Entfernung der Milz. Sie wird bei sehr unterschiedlichen Erkrankungen eingesetzt. Wichtige Indikationen sind u.a.
→ 1) Elektiveingriff: Wird insbesondere bei hämatologisch-onkologischen Erkrankungen wie z.B. Morbus Hodgkin, Non-Hodgkin-Lymphom, aber auch beim Hyperspleniesyndrom, etc. eingesetzt. 2-4 Wochen vor dem Eingriff sollte eine prophylaktische Impfung (vor OPSI) gegen Pneumokokken (Prevenar), Hämophilus influenza (z.B. Hiberix) und Meningokokken (Meningitec) erfolgen. Weitere elektive Indikationen sind:
→ 2) Tumoroperationen z.B. bei Pankreasschwanzkarzinom, malignen Milztumoren und evtl. im Rahmen einer totalen Gastrektomie bei Magenkarzinom.
→ 3) Portale Hypertension im Zuge der Anlage eines splenorenalen Shunts.
→ 4) Notfalloperation: Zumeist bei ausgeprägten Milzverletzungen, die durch lokale Blustillungsverfahren nicht beherrschbar sind oder bei polytraumatisierten Patienten, bei denen lebensbedrohliche Begleitverletzungen bestehen. Die operative Vorbereitungen umfasst u.a. Applikation eines Klysams am Vorabend, Kreuzen von mindestens 2 Eks. Des Weiteren existieren zudem noch spezielle Vorbereitungen mit Korrektur eine signifikant bestehenden Anämie, da ca 30- 50% des Erythrozytenvolumens von der Milz gespeichert werden kann; dies gilt auch beim präoperativen Nachweis einer Thrombozytopenie. Bei sehr ausgeprägter Splenomegalie ist eine radiologisch-invasive Embolisation der Arteria lienalis zu erwägen. Myeloproliferative Erkrankungen, die mit einer Thrombozytose einhergehen, sollten präoperativ mittels Zytostatika korrigiert werden, um postoperative thromboembolisch oder evtl. hämorrhagische Komplikationen zu vermeiden. Operationsverfahren sind insbesondere:
→ Klinisch-relevant: Ziel ist die Milzexspiration mit Hilfe einer frühzeitigen proximalen Ligatur der A. lienalis am Pankreasschwanz bzw. Pankreasoberrand, um einen massiven Blutverlust zu vermeiden.
→ Operationstechnik:
→ I: Offene OP: Nach medianer/linkssubkostaler Eröffnung erfolgt die Freipräparation der Milz u.a. durch Lösen von Adhäsionen unter Berücksichtigung der tophographischen Beziehungen zu Magen, Kolon, Pankreas und Nebenniere. Anschließend wird die Bursa omentalis zur Darstellung und Ligatur der A. und V. lienalis eröffnet. Zudem werden das Lig. lienocolicum und das Lig. phrenicosplenicum aufgesucht und vollständig durchtrennt und die Milz sowie der Pankreasschwanz stumpf mobilisiert. Nach Separation des Lig gastrosplenicum, in welchem die Vasa gastriaca brevia verlaufen, ist eine Milzenventration mit anschließender schrittweiser Splenektomie möglich.
→ II: Laparoskopische Splenektomie: Hierbei handelt es sich um eine neuere Operationstechnik bei der die Gefäße im Bereich des Milzhilus entweder mit Clips, Klammernahtgerät oder Hochfrequenzdiathermie verschlossen werden. Vergrößerte Organe werden mit Hilfe eines Bergebeutels zerkleinert und über die Trokarinzision aus der Peritonealhöhle entfernt.
→ Postoperatives Management:
→ I: Postoperative Interventionen:
→ 1) Am 1. post-OP Tag erfolgt eine reine Infusionstherapie; nach 24 Stunden beginnt der Kostaufbau mit Trinken; anschließend leichte Kost ab dem 2.Tag.
→ 2) Die Entfernung der bestehenden Milzlogendrainagen ist am 2-3. postoperativen Tag indiziert.
→ 3) Kontrolluntersuchungen: Werden ab dem 2. postoperativen Tag durchgführt und umfassen die Bestimmung des Hämoglobins, der Thrombozyten und Pankreasenzyme, sowie den Sonographiebefund des subphrenischen Bereiches und der Pleura.
→ 4) Thromboseprophylaxe: Generell erfolgt eine postoperative Low-Dose-Heparin-Applikation; Entwickelt sich jedoch eine Thrombozytose mit > als 1000000 Thrombozyten/µl wird zusätzlich ASS in einer Dosis von 500-1000mg/d oral appliziert.
→ 5) Die Hautnähte werden am 12. post-OP-Tag entfernt.
→ II: Postoperative Komplikationen: Neben den allgemeinen Risiken, die durch eine Operation hervorgerufen werden können, existieren noch organspezifische Komplikationen wie:
→ 1) Störungen der Lunge mit konsekutiver Ausbildung von Atelektasen, Pneumonien oder eines Pleuraergusses.
→ 2) Verletzungen von Magen, Kolon und Pankreas mit der Gefahr der Fistelentwicklung, insbesondere zum Kolon.
→ 3) Weitere Komplikationen: Sind u.a. Infektionen wie der subphrenische intaabdominelle Abszess aufgrund eines infizierten Hämatoms bei ungenügender Drainage, postoperative Leukozytose, unklares Fieber (= Milzfieber) sowie die Postsplenektomiesepsis (= OPSI) bei fehlender Impfung.
→ Klinisch-relevant:
→ A) Wird eine evl. bestehende Nebenmilz übersehen, kann es insbesondere bei hämatologischen Erkrankugen zu einem Rezidiv kommen.
→ B) Nach Splenektomie sind charakteristischerweise Howell-Jolly-Körperchen nachweisbar, die Kernreste in den Erythrozyten darstellen. Sind diese nach Splenektomie nicht vorhanden muss an die Exsistenz einer Nebenmilz gedacht werden.