→ Definition: Störungen der Erregungsleitungsüberleitung von den Vorhöfen auf die Ventrikel manifestieren sich im AV-Knoten bzw. HIS-Bündel und werden als atrioventrikuläre Blockierung (AV-Block) bezeichnet.
→ Lokalisation: Mit Hilfe der HIS-Bündel-Elektrokardiographie kann die Lokalisation der Leitungsstörung präzise dargestellt werden. Hierbei wird das PQ-Intervall in 3 Abschnitte unterteilt:
→ I: PA-Intervall: (25-50ms) Internodale oder rechtsatriale Erregungsleitung.
→ II: AH-Intervall: (55-100ms) Intranodale Erregungsleitung.
→ III: HV-Intervall: (30-55ms) Intraventrikuläre Erregungsleitung.
→ Klassifikation:
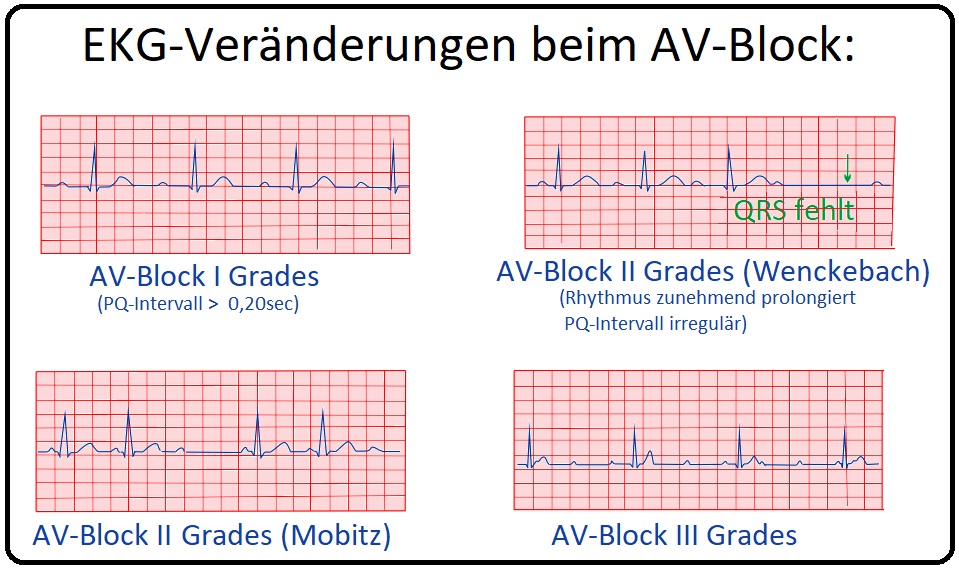
→ I: AV-Block I Grades: Sie ist definiert als eine abnorme Verzögerung der Erregungsleitung (PQ-Zeit > 0,20 sec. bzw. 200 msec.) zwischen Vorhof und Kammer.
→ 1) Der häufigste Ort der Leistungsstörung ist der AV-Knoten. Je länger die PQ-Zeit umso wahrscheinlicher liegt die Störung im AV-Knoten, sodass bei einer PQ-Zeit > 300ms praktisch der AV-Knoten immer beteiligt ist.
→ 2) Charakteristischerweise folgt beim AV-Block I Grades auf jede P-Welle ein QRS-Komplex, sodass man von einer 1:1 Übertragung spricht.
→ II: AV-Block II Grades:
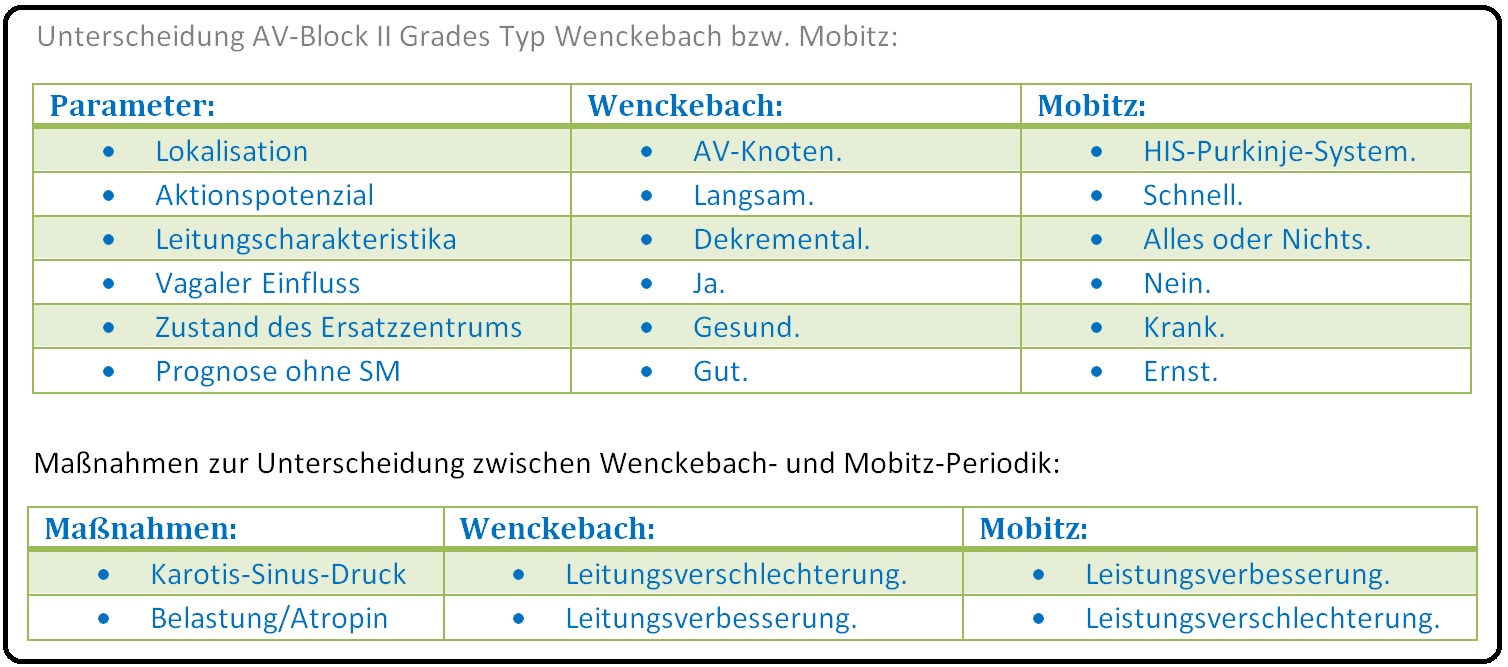
→ 1) Wenckebach-Typ: Infolge zunehmender Ermüdung der AV-Überleitung kommt es zur Zunahme der PQ-Zeit bis schließlich eine Erregungsüberleitung ausfällt. Die anschließende Pause ist charakteristischerweise kürzer als 2 Normalintervalle. Bei der Wenckebach-Periodik wird die PQ-Dauer von Aktion zu Aktion länger bis eine P-Welle nicht mehr von einem QRS-Komplex gefolgt wird. In 98% der Fälle ist die Störung im AV-Knoten lokalisiert.
→ 2) Mobitz-Typ: Hierbei handelt es sich um einen plötzlichen unerwarteten QRS-Komplex-Ausfall bei sonst normalem oder konstant verlängertem PQ-Intervall. Die Blockierung liegt typischerweise im HIS-Bündel und nicht (bzw. nie) im AV-Knoten. Die PQ-Zeit vor und nach der blockierten P-Welle ist konstant. Elektrokardiographisch manifestiert sich, dass eine oder mehrere P-Wellen (Vorhoferregungen) bei normaler oder konstant verlängerter PQ-Zeit, nicht von einem QRS-Komplex gefolgt wird. Ist die Überleitungsstörung im Bereich des HIS-Bündels lokalisiert, stellt sich der QRS-Komplex relativ schlank und wenig defomiert dar; ist es jedoch weiter distal positioniert sind die QRS-Komplexe deutlich verbreitert und deformiert (Schenkelblock-Muster). Im Vergleich zur Wenckebach- weist die Mobitz-Periodik eine ungünstigere Prognose auf.
→ Klinisch-relevant: Von höhergradigen AV-Blockierungen II Grades spricht man, wenn regelmäßig nur jede zweite, dritte, etc. Vorhoferregung auf den Ventrikel übergeleitet wird. Dies wird als 2:1- oder 3:1-Block (2 bzw. 3 P-Wellen mit nur einem QRS-Komplex) bezeichnet.
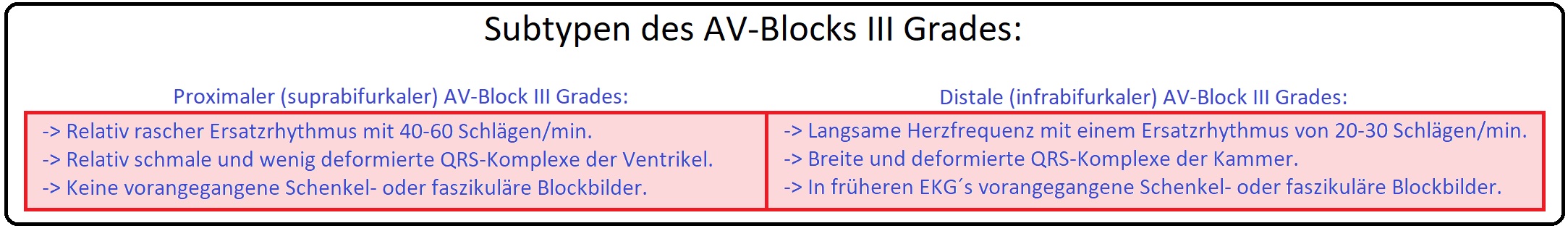
→ III: AV-Block III Grades: Beim AV-Block III Grades kommt es zu einer vollständigen Unterbrechung der AV-Leitung. Charakteristisch hierbei ist, dass die Vorhöfe und Ventrikel unabhängig voneinander im eigenen Rhythmus schlagen. Es existieren 2 Prädilektionsstellen:
→ 1) Der suprabifurkale proximale AV-Block im AV-Bereich oder im HIS-Bündel (eher selten) oder
→ 2) Infrabifurkaler distaler AV-Block unterhalb des HIS-Bündels stellt die häufiger Form dar. Die Lokalisation der Störung beeinflusst auch die Prognose. Hierbei spielt insbesondere ein elektrophysiologisches Phänomen eine wichtige Rolle, nämlich die präautomatische Phase. Je distaler das Ersatzautonomiezentrum liegt desto länger die präautomatische Phase bis sich das Autonomiezentrum etabliert, sodass postuliert werden kann, dass der distale AV-Block prognostisch ungünstiger ist:
→ Klinisch-relevant: Charakteristische EKG-Veränderungen beim AV-Block III Grades sind u.a.:
→ A) P-Welle und QRS-Komplex schlagen regelmäßig aber unabhängig voneinander.
→ B) Die Kammerfrequenz (QRS-Komplexe) ist niedriger als die Vorhoffrequenz (P-Wellen).
→ C) Die Frequenz und Form der Kammerkomplexe richtet sich nach dem Ursprungsort der Erregung (sekundäres oder tertiäres Autonomiezentrum):
→ 1) Sekundäre Autonomie: Es ist die Überleitung zum AV-Knoten unterbrochen und das Ersatzzentrum liegt im HIS-Bündel. Die Kammerfrequenz liegt bei 50 Schläge/min, die QRS-Komplexe sind überwiegend normal breit und regelrecht geformt. Das sekundäre Autonomiezentrum ist prognostisch günstig da es zumeist stabil ist.
→ 2) Tertiäres Autonomie: Beim distalen HIS-Block oder dem häufigeren trifaszikulären Block liegt das Ersatzzentrum im Bereich der Purkinje- Fasern. Die Kammerfrequenz liegt bei 20-30 Schlägen/min und der QRS-Komplex ist charakteristisch verbreitert. Die Prognose ist ungünstig, da das tertiäre Schrittmacherzentrum instabil ist.
→ Therapie: Antiarrhythmika weisen eine unterschiedliche Wirkung auf den AV-Knoten und das HIS-Purkinje-System. Bei Störungen im AV-Knoten können nur Antiarrhyhtmika der Klasse Ib (z.B. Mexiletin) appliziert werden, da allen anderen Antiarrhythmika die Erregungsleitungsverhältnisse verschlechtern. Anders ist es bei Störungen des HIS-Purkinje-Systems, hierbei haben Betablocker (Klasse 2), Calciumantagonisten (Klasse 4) und Digitalis keinen Einfluss auf das System, während Antiarrhythmika der Klasse 1 und Klasse 3 die Leitungseigenschaften des (HIS-Pukinje-Systems) verschlechtern.