→ Definition: Die u.a. aus dem Fingerhut (Maiglöckchen) gewonnenen Herzglykoside weisen ein mit Genin, Aglycon, mehreren Zuckermolekülen und einem Lactonring substituiertes Steroidgerüst auf. Wichtige Vertreter in der kardiologischen Behandlung sind insbesondere Digoxin und Digitoxin.
→ Wirkungsmechanismus: Herzglykoside wirken v.a. positiv inotrop, negativ dromotrop, negativ chronotrop und positiv bathmotrop.
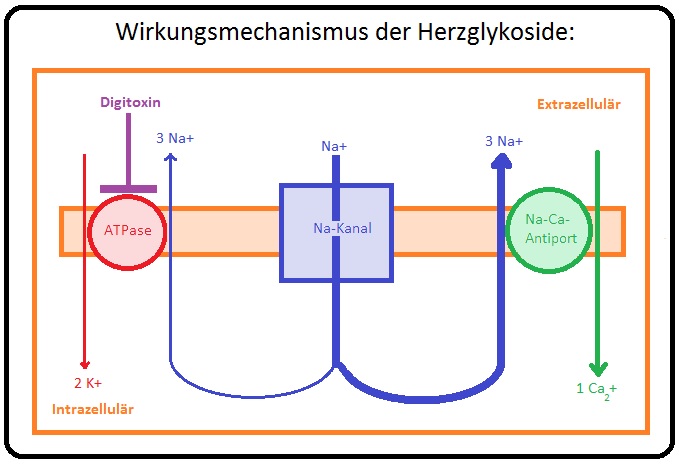
→ I: Positiv inotrop: Die membranständige Na+/K+-ATPase der Herzmuskelzelle hat eine ganz wesentliche Beteiligung bei der Aufrechterhaltung des Membranpotenzials. Herzglykoside binden hochselektiv an die Alpha-Untereinheit der Na+/K+-ATPase und hemmen diese reversibel. Hierdurch steigt die intrazelluläre Na+-Konzentration, die wiederum den Na+/Ca2+-Antiport (3Na+ gegen 1Ca2+) blockiert. Folge ist eine Zunahme der intrazelluläre Ca2+-Konzentration, die ihrerseits die Freisetzung von Kalzium aus dem sarkoplasmatischen Retikulum fördert. Somit wird die elektromechanische Kopplung des Herzens durch Steigerung der Kontraktionskraft verbessert.
→ Klinisch-relevant: Extrazelluläres Kalium hemmt die Bindung der Herzglykoside an die Na+/K+-ATPase, sodass:
→ A) Eine Hypokaliämie die Wirkung der Herzglykoside verstärkt und
→ B) Eine Hyperkaliämie die Wirkung abschwächt.
→ II: Negativ dromotrop: Herzglykoside verlangsamen die Erregungsweiterleitung in den Vorhöfen und Kammern und erhöhen gleichzeitig die Refraktärzeit im AV-Knoten.
→ III: Negativ chronotrop: Es stellt sich eine Abnahme der Herzfrequenz durch Erhöhung des Vagotonus und reflektorischer Senkung des Sympathotonus ein.
→ IV: Positiv bathmotrop: Zudem steigern Digitalispräparate die Erregbarkeit der Herzmuskelzellen durch Senkung der Reizschwelle, die zur Verkürzung der Refraktärzeit im Vorhof- und Kammermykard führt. Folge ist ein erhöhtes Risiko von ektopen Erregungsbildungen (= gerade ventrikuläre Herzrhythmusstörungen).
→ Wirkung: Digitalispräparate benötigen für den antiarrythmischen Effekt höhere Dosen als für den positiv inotropen Effekt.
→ I: Steigerung des Schlagvolumens und somit
→ II: Steigerung des Herzminutenvolumens
→ III: Abnahme des enddiastolischen Restvolumens,
→ IV: Abnahme der Herzfrequenz, sowie
→ V: Die Senkung des peripheren Widerstandes und des myokardialen O2-Verbrauchs.
→ VI: Weitere klinische Zeichen der Glykosidwirkung: Reduktion der peripheren Ödeme durch Steigerung der Diurese und Verbesserung der Leistungsfähigkeit.
→ Indikation:
→ I: Chronische Herzinsuffizienz im Stadium NYHA III/IV, sowie im Stadium NYHA II bei Persistenz der Symptome trotz adäquater medikamentöser Therapie.
→ II: Tachyarrhythmia absoluta bei chronischem Vorhofflimmern (aufgrund der negativ dromotropen Wirkung).
→ III: Paroxysmale supraventrikuläre Tachykardien (aufgrund des negativ dromotropen Effektes).
→ Dosierung: Allgemein ist die Digitalis-Dosierung altersabhängig und wird bei älteren Patienten > 65. Lebensjahr niedriger gewählt, während jüngere Patienten höhere Dosen erlangen. Bei der Substanzen-Aufdosierung bestehen verschiedene Optionen:
→ I: Schnelle Aufsättigung: Nur bei schweren Tachykardien:
→ 1) Digoxin: 3x 0,4mg i.v./d
→ 2) Digitoxin: 3x 0,25mg i.v./d; anschließend Gabe der Erhaltungsdosis.
→ II: Mittelschnelle Aufsättigung:
→ 1) Digoxin: 0,4mg i.v./d oder doppelte Erhaltungsdosis oral über 3 Tage; anschließend Erhaltungsdosis.
→ 2) Digitoxin: 0,3mg i.v./d oder 0,3mg/d oral über 3 Tage; anschließend Erhaltungsdosis.
→ III: Langsame Aufsättigung: Es wird initial mit der Erhaltungsdosis begonnen. Bei diesem Aufsättigungsverfahren wird die Vollwirkung bei Digoxin nach 8 Tagen, bei Digitoxin nach ca. 4 Wochen erreicht.
→ Klinisch-relevant:
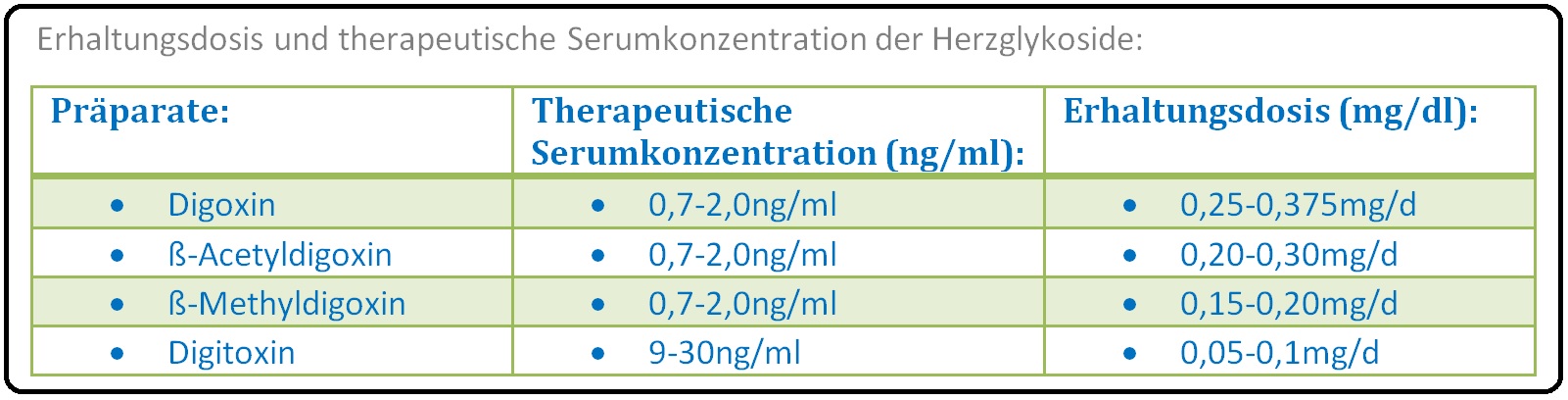
→ A) Digoxin-Erhaltungsdosis: 0,25-0,375mg/d;
→ B) Digitoxin-Erhaltungsdosis: 0,07-0,1mg/d;
→ C) Die Herzglykoside haben eine geringe therapeutische Breite.
→ D) Der therapeutische Serumspiegel liegt bei:
→ 1) Digoxin: Zwischen 0,8-2ng/ml und
→ 2) Digitoxin: Zwischen 10-30ng/ml.
→ Pharmakokinetik: Die unterschiedlichen pharmakokinetischen Eigenschaften der Herzglykoside sind entscheidend für die Auswahl des Präparates.
→ I: Digoxin:
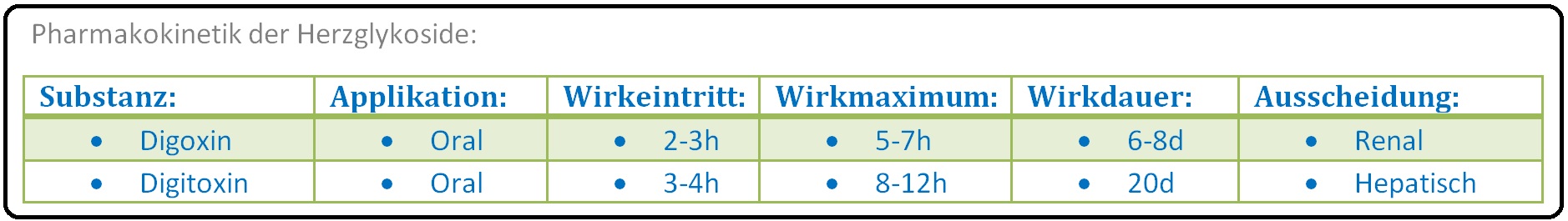
→ 1) Wird nach oraler Gabe zu 60-90% resorbiert und ist aufgrund seiner geringeren Halbwertszeit (1-2 Tage) besser steuerbar.
→ 2) Da es unverändert renal ausgeschieden wird, muss die Dosis bei bestehender Niereninsuffizienz wegen der Kumulationsgefahr angepasst werden.
→ 3) Ab einer glomerulären Filtrationsrate < 80ml/min sollte Digitoxin bevorzugt werden.
→ Klinisch-relevant: Zur Abschätzung der glomerulären Filtrationsrate existiert die Formel nach Cockroft-Gault: GF = (140-Alter) x Gewicht x Fg / Kreatinin x 72. Fg stellt einen Faktor dar und beträgt bei Frauen 0,85 und bei 1,0.
→ II: Digitoxin:
→ 1) Weist einen langsameren Wirkungseintritt auf und ist deshalb in der Akutsituation eher ungeeignet.
→ 2) Aufgrund seiner geringeren Abklingquote (HWZ 7-9 Tagen) ist die Wirkung protrahiert und schlechter steuerbar.
→ 3) Nach oraler Aufnahme hat Digitoxin eine biologische Verfügbarkeit von 90-100%; es wird zu 40% durch Konjugation mit Schwefelsäure oder Glucuronsäure hepatisch metabolisiert und biliär ausgeschieden (enterohepatischer Kreislauf).
→ 4) Bei Niereninsuffizienz nimmt die hepatische Metabolisierung und die biliäre Ausscheidung des Digitoxins kompensatorisch zu, sodass keine Dosisanpassung erforderlich ist.
→ Nebenwirkungen:
→ I: Kardial:
→ 1) Aufgrund der negativ dromotropen Wirkung sind bardykarde Rhythmusstörungen wie Schenkelblock und AV-Blockierungen (EKG-Befund: AV-Block) möglich.
→ 2) Des Weiteren besteht, infolge der positiv bathmotropen Wirkung (mit Senkung der Reizschwelle), die Gefahr der ektopen Erregungsbildung mit atrialen Tachykardien/ventrikulären Tachykardien, ventrikulären Extrasystolen (Bigeminus) bis hin zum Kammerflimmern.
→ 3) EKG: Typische EKG-Veränderungen unter der Digitalis-Therapie:
→ II: GIT-Beschwerden: Mit Bauchschmerzen, Übelkeit, Erbrechen und Diarrhoe.
→ III: Zentralnervöse Störungen: Müdigkeit, Kopfschmerzen, Sehstörungen mit Farbwahrnehmungsstörungen (Gelbsehen) und gerade bei älteren Patienten entwickeln sich nicht selten Verwirrtheitszustände, Halluzinationen bis hin zu Krampfanfällen und Bewusstseinsstörungen (Koma).
→ IV: Gefahr der Digitalisintoxikation.
→ Klinisch-relevant:
→ A) Die Wirkung der Herzglykoside wird durch Hypokaliämie, Hypomagnesiämie und Hyperkalzämie verstärkt.
→ B) Weitere Faktoren, die die Glykosidempfindlichkeit steigern:
→ 1) KHK, Myokardinfarkt, Myokarditis, Hypoxie und Veränderungen des Säure-Basen-Haushaltes.
→ 2) Höheres Lebensalter und Hypothyreose.
→ C) Faktoren, die die Glykosidempfindlichkeit senken sind u.a. Fieber und Hyperthyreose z.B. bei Morbus Basedow oder Schilddrüsenautonomie.
→ Kontraindikationen: Neben der hypertrophen obstruktiven Kardiomyopathie und dem frischen Myokardinfarkt bestehen noch weitere Kontraindikationen; hierzu zählen:
→ I: Sick-Sinus-Syndrom und das Karotis-Sinus-Syndrom.
→ II: AV-Block II und III. Grades (EKG-Befund: AV-Block).
→ III: WPW-Syndrom.
→ IV: Ventrikuläre Tachykardie.
→ V: Elektrolytstörungen wie Hypokaliämie, Hypomagnesiämie und Hyperkalzämie.
→ Klinisch-relevant: Die muskuläre Obstruktion des Ausflusstraktes bei der hypertrophen-obstruktiven Kardiomyopathie wird durch positiv inotrope Substanzen (Herzglykoside, ß2-Sympathomimetika) verstärkt. Des Weiteren können vorlastsenkende Pharmaka durch Verminderung des Füllungsdrucks eine akute Dekompensation hervorrufen.
→ Wechselwirkungen:
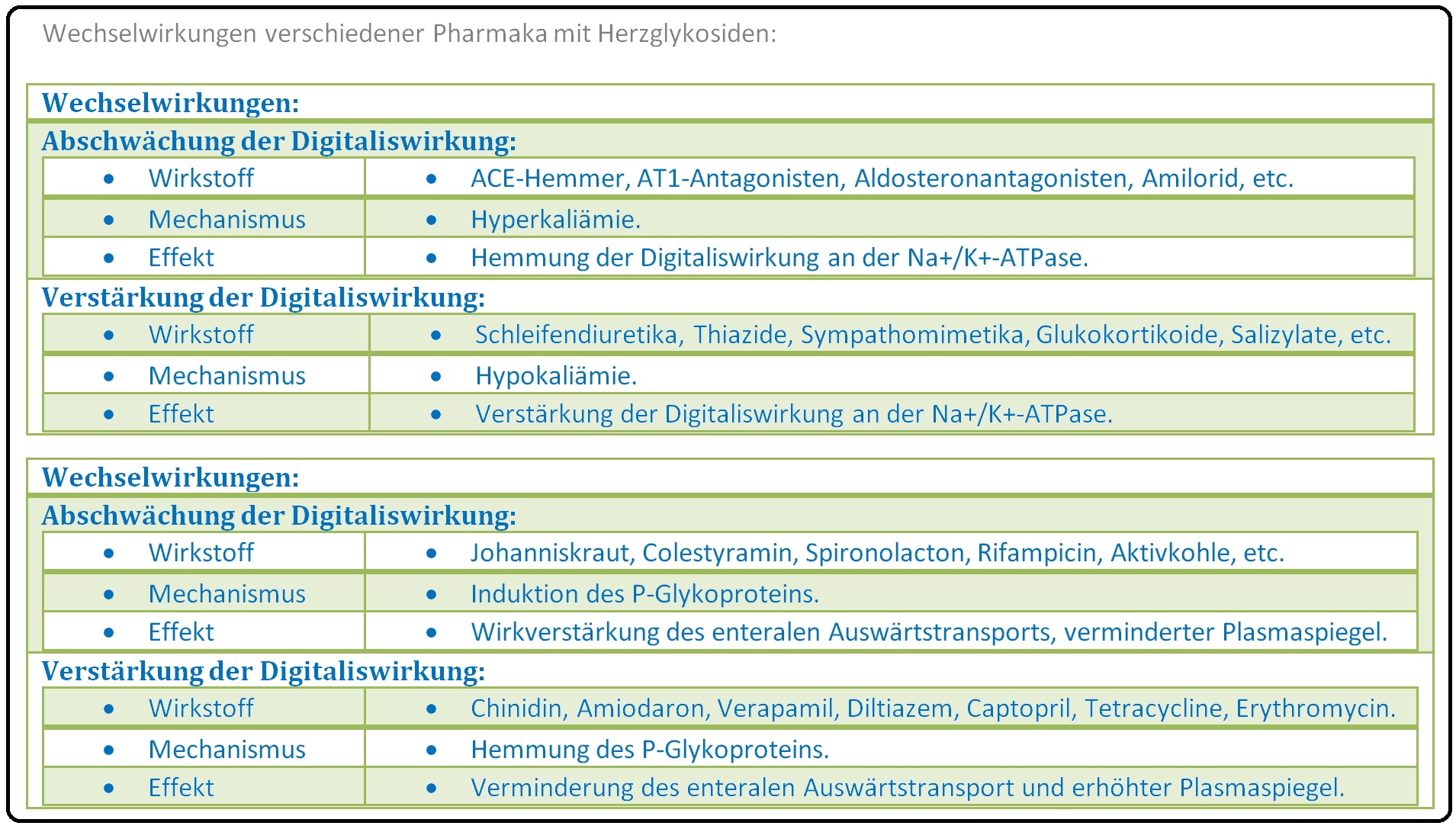
→ I: Kalium und Magnesium-Verlust, verursacht durch Hydrochlorothiazid, Schleifendiuretika, Laxantien, Salicylate, Glukokortikoide, verstärken die Digitaliswirkung.
→ II: Kalziumsalze verstärken den Digitaliseffekt.
→ III: Eine Kombination mit Sympathomimetika oder trizyklischen Antidepressiva unterstützt die Entwicklung von Herzrhythmusstörungen.
→ IV: Tetrazykline und Amiodaron verringern die renale Clearance und erhöhen den Glykosid-Plasmaspiegel.
→ V: Kaliumsparende Diuretika (Spironolacton) vermindern die Glykosidwirkung.