→ Definition:
→ I: Bei den Calciumkanalblocker handelt es sich um 3 Substanzgruppen, die selektiv den spannungsabhängigen Ca2+-Einstrom durch den L-Typ-Calciumkanal inhibieren und hierüber bedeutsame Pharmaka in der Therapie kardiovaskulärer Erkrankungen darstellen.
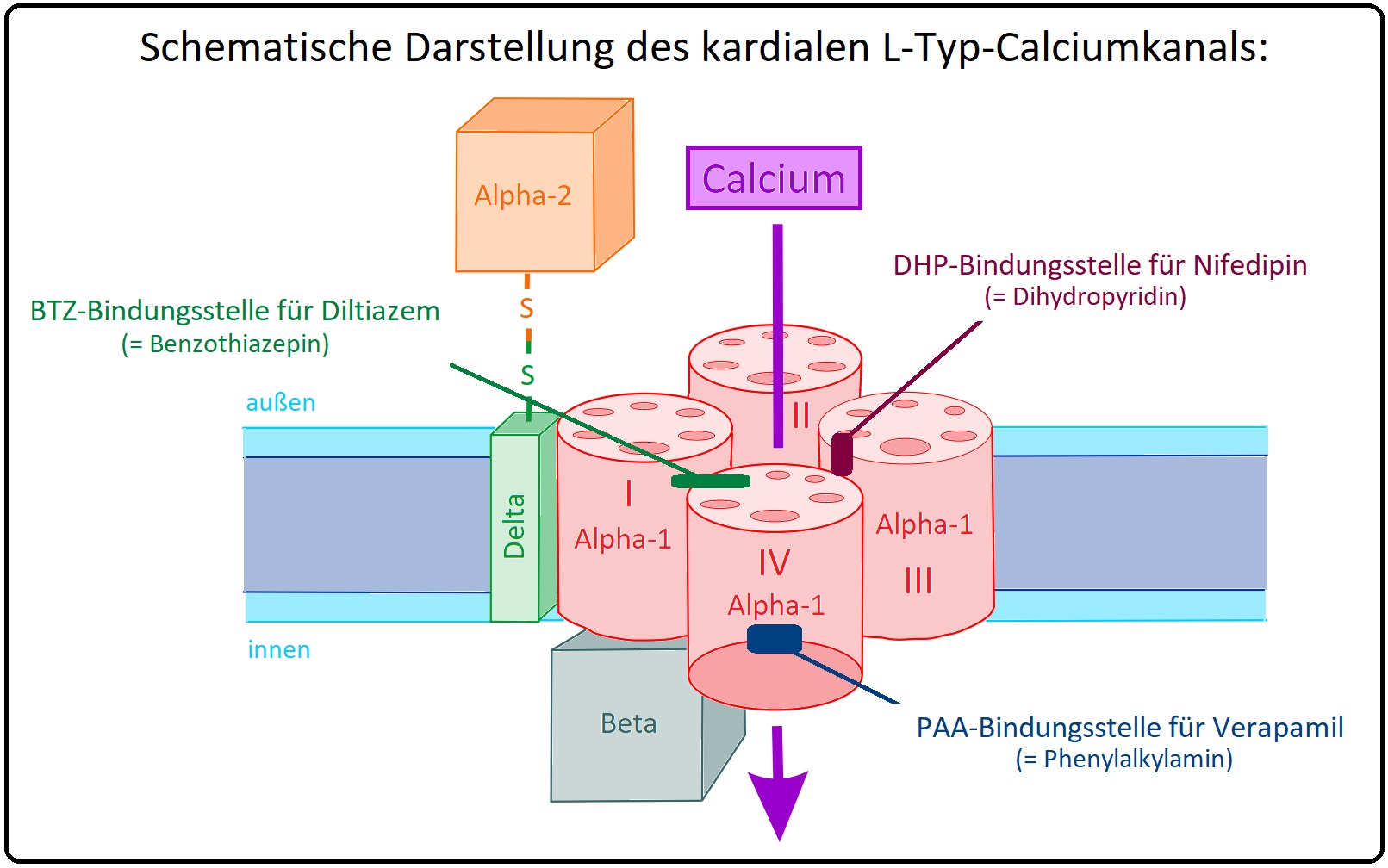
→ II: Es existieren 3 chemische Hauptververtreter der L-Kanalblocker:
→ 1) Phenylakylamine z.B. Verapamil (Klasse IV Antiarrhythmikum zur Therapie Herzrhythmusstörungen).
→ 2) Dihydropyridine z.B. Nifedipin (wirkt insbesondere auf die glatte Muskulatur des Gefäßsystems) und
→ 3) Benzothiazepine z.B. Diltiazem (Klasse-IV Antiarrhythmikum zur Therapie supraventrikulärer Tachykardien).
→ Klinisch-relevant:
→ A) Die L-Typ-Kanäle gehören zu den HVA-Kanälen (= high-voltage-activated), die ein sehr hohes Schwellenpotenzial (= positiver als -50mV) zur Aktivierung benötigen. Diese HVA-Kanäle stellen durch den Ca2+-Einstrom insbesondere
→ 1) Den Gefäßmuskeltonus,
→ 2) Die Inotropie der Herzmuskelzellen sowie
→ 3) Die Transmitterfreisetzung aus den Neuronen sicher.
→ B) Das L (= long-lasting) steht für einen langanhaltenden, kaum inaktivierenden Ca2+-Einstrom mit konsekutiver Steigerung der zytosolischen Kalziumkonzentration. Sie sind maßgeblich am Ca2+-Einstrom in Gefäßmuskelzellen, Herzmuskelzellen und neuroendokrine Zellen beteiligt. In der glatten Gefäßmukulatur induziert der Ca2+-Einstrom die Kontraktion, im Erregungsbildungs- und Erregungsleitungssystem des Herzen vermitteln die L-Typ Kanäle wesentlich die Phase 0 des Aktionspotenzials. Im Arbeitsmyokard sind sie an der Ausbildung der Plateauphase beteiligt.
→ C) Pharmakologisch eingesetzte Kalziumkanalblocker führen in therapeutischen Dosen ausschließlich zur Blockade der L-Typ-Kalziumkanäle.
→ Wirkungsmechanismus: Durch reversible Bindung der Calciumkanalblocker an die Alpha-Untereinheit des L-Kanals blockieren sie den Ca2+Einstrom in glatten Muskelzellen, Myokard und dem Erregungsbildungs- bzw. Erregungsleitungssystem.
→ Wirkung: Durch Hemmung der L-Kanäle werden 3 für die Pharmakotherapie wichtige Effekte erzielt:
→ I: Vasodilatation: Betrifft alle Gefäße mit einem hohen Anteil an glatter Gefäßmuskulatur (vor allem das arterielle -, weniger das venöse System). Es manifestiert sich eine Dilatation der Widerstandsgefäße (Arteriolen) und der epikardialen Koronargefäße. Folge ist eine Senkung des Afterloads (weniger des Preloads).
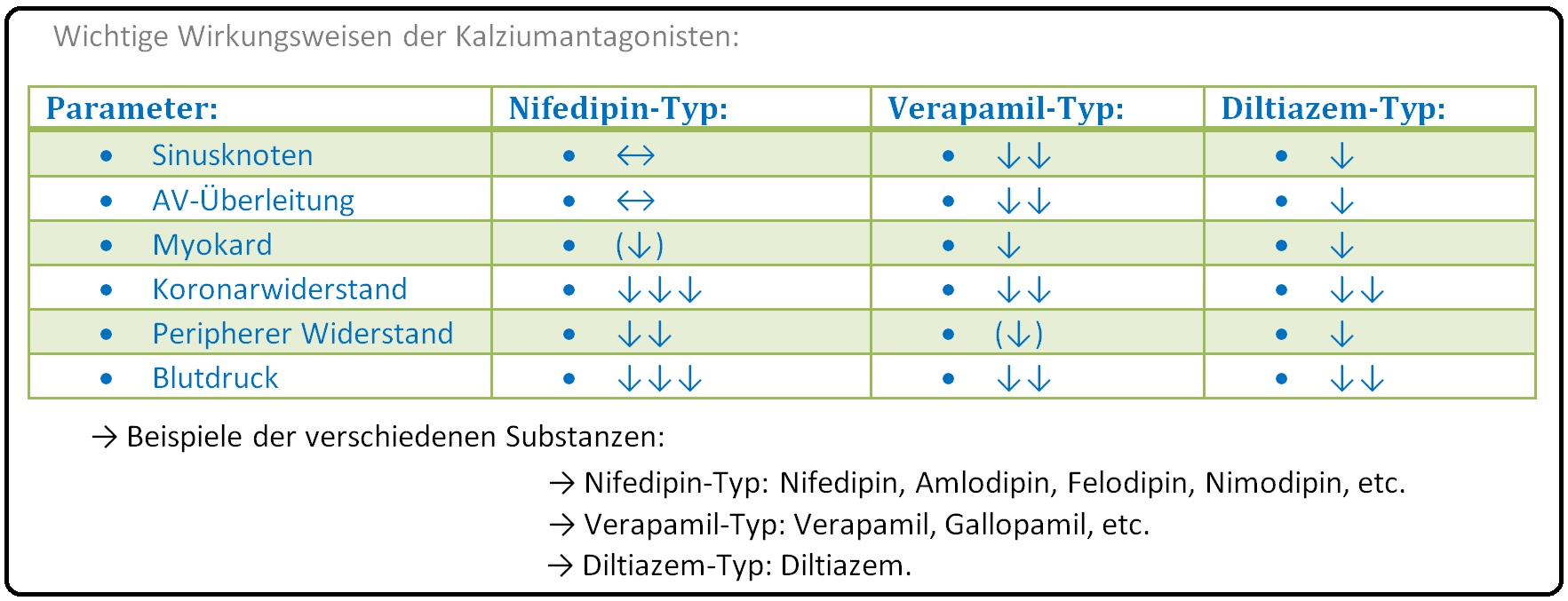
→ II: Arbeitsmyokard: Hier führt die Blockade des Ca2+-Einstroms zu einer Kardiodepression. Es kommt zur Hemmung der elektromechanischen Kopplung mit konsekutiver Reduktion der Kontraktilität (= negativ inotrop) und des Sauerstoffverbrauches.
→ III: Erregungsbildung/-leitung: Im Sinus- und AV-Knoten ist die Potenzialbildung Calcium-abhängig. Durch die Blockade des langsamen Ca2+-Einstroms treten im:
→ 1) Sinusknoten: Eine Verlangsamung der AP-Bildung (= negativ chronotrop) und
→ 2) AV-Knoten: Eine verlangsamte Überleitung (= negativ dromotrop) auf.
→ IV: Diuretische Wirkung: L-Kanalblocker haben einen milden natriuretischen Effekt; Der Mechanismus ist aber noch nicht genau geklärt.
→ Klinisch-relevant: Bezüglich der kardiodepressiven und vasodilatatorischen Wirkung weisen die 3 Substanzgruppen deutliche Unterschiede auf:
→ A) Verapamil weist im gleichen Konzentrationsbereich kardiodepressive und vasodilatatorische Wirkung auf.
→ B) Nifedipin und andere Dihydropyridine benötigen für den kardiodepressiven Effekt eine 50-100-fache höher Dosis als für den vasodilatatorischen.
→ C) Diltiazem steht hierbei zwischen den beiden Extremen.
→ D) Bei der Kombination von Kalziumkanalblockern (= Nachlastsenker) und Nitraten (= Vorlastsenkern) besteht eine erhöhte Gefahr des massiven Blutdruckabfalls.
→ Indikation:
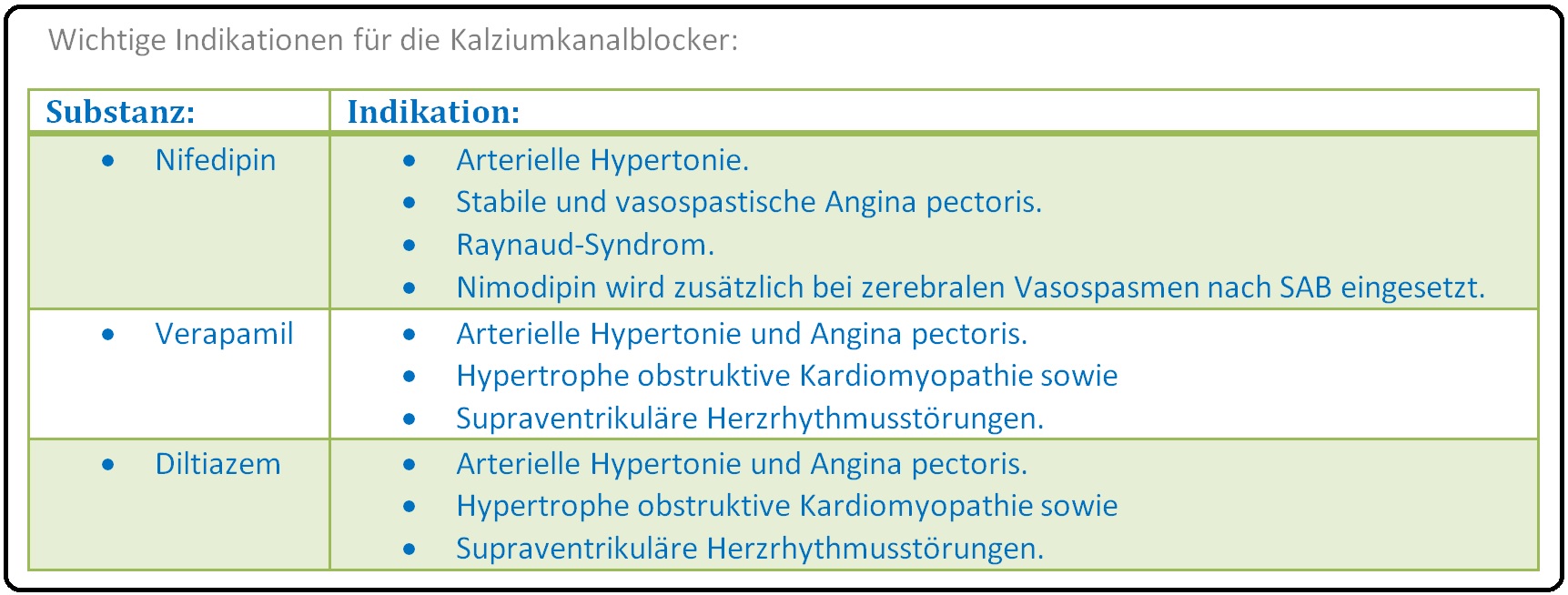
→ I: Arterielle Hypertonie: L-Kanalblocker haben aufgrund ihrer vasodilatatorischen und natriuretischen Wirkung einen blutdrucksenkenden Effekt bei arterieller Hypertonie.
→ II: KHK: Insbesondere auch bei stabiler Angina pecoris, Pinzmental-Angina, evtl. auch beim kardialen Syndrom X, etc.
→ III: Supraventrikuläre Herzrhythmusstörungen: Hier eignen sich nur kardiodepressiv wirkende L-Kanalblocker wie Verapamil.
→ IV: Weitere Indikationen: Sind u.a.:
→ 1) Therapie der Achalasie aufgrund eines Ösophagus-Sphinkterspasmus.
→ 2) Raynaud-Syndrom.
→ 3) Vasospasmusprophylaxe bei Subarachnoidalblutung (Nimodipin),
→ 4) Prophylaxe bei Migräne (Flunarizin) und Clusterkopfschmerz (Verapamil)
→ 5) Nootropische Demenz-Behandlung.
→ Nebenwirkungen: Charakteristische unerwünschte Wirkungen sind unter der Therapie von Calciumkanalblockern:
→ I: Flush: Mit Gesichtsrötung und Wärmegefühl, Kopfschmerzen (bis hin zur Auslösung einer Migräneattacke) und Herzklopfen aufgrund einer ausgeprägten Vasodilatation. Tritt insbesondere bei zu schnellem Anfluten bzw. zu hoher Dosierung auf.
→ II: Periphere Ödeme: Prätibial und im Bereich der Knöchel lokalisiert aufgrund der starken Dilatation der Widerstandsgefäße (rein hydrostatisch).
→ III: Paradoxe Angina pectoris: Ursache ist ein ausgeprägter Blutdruckabfall und eine selektive Koronargefäßdilatation in nicht ischämischen Gebieten. Folge ist eine Zunahme klinischer Symptome einer KHK bzw. des Herzinfarktrisikos.
→ IV: Bradykardie, AV-Blockade (EKG-Befund: AV-Block) bis hin zur Asystolie gerade bei Verapamil und Diltiazem.
→ IV: Weitere Symptome: Sind u.a. Müdigkeit, Schwindel, Parästhesien, Obstipation durch Blockade der glatten Muskulatur des Darms, aber auch allergische Reaktionen und selten Blutbildveränderungen.
→ Kontraindikationen:
→ I: Extrakardial: Schwangerschaft und Stillzeit.
→ II: Kardial:
→ 1) Sind v. a. dekompensierte Herzinsuffizienz, Sicksinussyndrom, AV-Block II/III Grades, instabile Angina pectoris, Myokardinfarkt, kardiogener Schock etc.
→ 2) Aber auch die gleichzeitige Therapie mit einem Beta-Rezeptor-Antagonist.
→ 3) Nifedipin ist wiederum bei schwerer Herzinsuffizienz (NYHA III/IV), akutem Koronarsyndrom, Aortenklappenstenose und der hypertrophen obstruktiven Kardiomyopathie kontraindiziert.
→ Wechselwirkungen:
→ I: Calciumkanalblocker verstärken die blutdrucksenkende Wirkung vieler Antihypertensiva.
→ II: Durch Hemmstoffe der CYP3A4 entsteht eine Wirkungsverstärkung der Ca2+-Kanalblocker infolge der Steigerung der Bioverfügbarkeit der Substanz und Verlängerung der Eliminationszeit.
→ III: Calcium-Kanalblocker erhöhen bei gleichzeitiger Verabreichung den Digoxin-Spiegel signifikant.
→ IV: Eine Kombinationstherapie mit Beta-Blockern ist aufgrund der Summation der negativ chronotropen bzw. dromtropen Wirkung und konsekutiver Gefahr der Entwicklung eines höhergradigen AV-Blocks (EKG-Befund: AV-Block) relativ kontraindiziert.