→ Definition: Bei der Demenz handelt es sich um ein psychiatrisches Syndrom, das insbesondere mit einem progredienten Abbau kognitiver Fähigkeiten (Kurzzeitgedächtnis) und Verhaltensdefiziten einhergeht. Per definitionem müssen die kognitiven Einbußen so deutlich ausgeprägt sein, dass sie sich im Bereich der Alltagskompetenz wiederspiegeln.
→ Epidemiologie:
→ I: In Deutschland sind etwa 1,2 Millionen Menschen an einem demenziellen Syndrom erkrankt und man geht davon aus, dass sich die Anzahl in den nächsten Jahrzehnten verdoppelt.
→ II: Die häufigste Demenzform ist der Morbus Alzheimer (ca. 60% aller Demenzen), gefolgt von Mischformen aus vaskulärer und Alzheimer Demenz. Die vaskuläre Demenz findet man nur in 10-15% der Fälle. Weitere Demenzformen sind u.a.:
→ 1) Frontotemporale Demenz,
→ 2) Lewy-Körperchen-Demenz,
→ 3) Demenz bei Morbus Parkinson etc.
→ III: Geschlechterverteilung:
→ 1) Bei der Alzheimer Demenz sind Frauen häufiger betroffen als Männer (3 : 2); die frontotemporale Demenz weist keinen sicheren Geschlechterunterschied auf.
→ 2) Sowohl bei der vaskulären Demenz als auch bei der Lewy-Körperchen-Demenz dominiert das männliche Geschlecht.
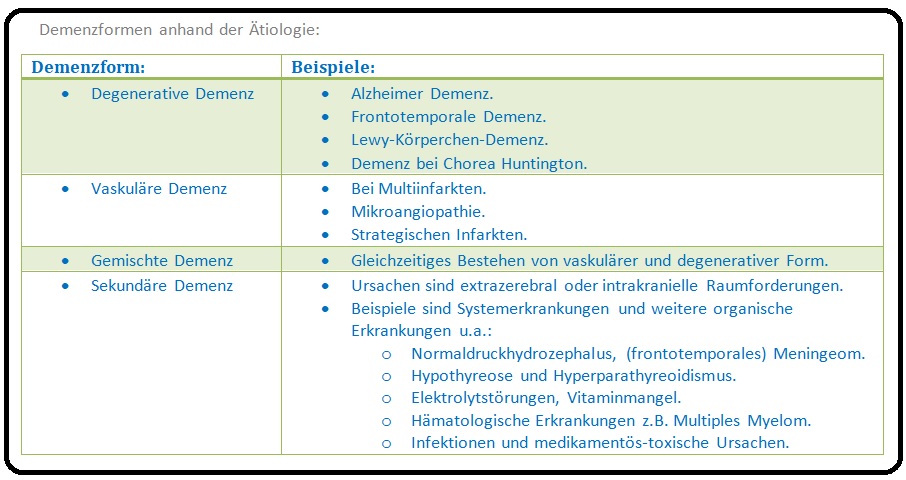
→ Ätiopathogenese: Das demenzielle Syndrom basiert auf einem diffusen Verlust von funktionstüchtigem Hirngewebe. Charakteristischerweise zeigt sich in der Bildgebung eine ausgedehnte Hirnatrophie oder eine multilokuläre Hirnsubstanzdestruktion. Nach der Ätiologie werden nachfolgende Formen der Demenz differenziert.
→ I: Alzheimer Demenz: Stellt eine primär degenerative Erkrankung des Gehirns mit nicht absolut geklärter Ätiologie dar. Wichtige histopathologische Veränderungen sind u.a.:
→ 1) Alzheimer-Fibrillen: (= tangles) Hierbei handelt es sich um intrazelluläre neurofibrilläre Agglutination hyperphosphoryliertem Tau-Protein. Die Ausbreitung der Alzheimer-Fibrillen erfolgt nach einem charakteristischen Muster und korreliert mit der klinischen Symptomatik (= Braake-Stadien):
→ A) Stadium 1-2: Beginn im entorhialen Kortex.
→ B) Stadium 3-4: In Stadium 3 und 4 sind weitere Teile des limbischen Systems u.a. der Hippocampus von den Neurofibrillen betroffen.
→ C) Stadium 5-6: In dieser Phasen hat sich die Neurofibrillenpathologie in die Neokortex (bei gleichzeitiger Zunahme in den anderen Arealen) ausgebreitet. In diesem Stadium tritt die typische Symptomatik auf.
→ 2) Extraneuronale Ablagerungen aus Amyloidpeptid (ß-A4) mit z.T. lokaler Neuroinflammation. Die Ausdehnung dieser Amyloidplaques korreliert auch mit den kognitiven Defiziten.
→ II: Vaskuläre Demenz: Grundlage ist die Beeinträchtigung der zerebralen Perfusion aufgrund einer Ischämie oder aber auch Hämorrhagie. Bedeutender Risikofaktor hierbei ist vor allem die arterielle Hypertonie, weitere sind u.a. Diabetes mellitus, Hypercholesterinämie, Nikotinabusus und nicht zuletzt Gerinnungsstörungen.
→ III: Gemischte Demenz: Stellt eine Demenzform dar, bei der die biologischen Befunde sowohl Charakteristika der Alzheimer-Krankheit als auch der vaskulären Demenz aufweisen.
→ IV: Lewy-Körperchen-Demenz: Im Mittelpunkt der Demenz steht die Präsenz von zahlreichen Lewy-Körperchen in kortikalen und subkortikalen Nervenzellen.
→ V: Frontotemporale Demenz: Es zeigt sich eine frontale und temporale Degeneration der Kortex mit wechselndem Befallsschwerpunkt und hochgradig variabler Klinik.
→ VI: Weitere Demenzformen: Im Rahmen anderer neurologischer Erkrankungen sind u.a.:
→ 1) Demenz bei Morbus Parkinson,
→ 2) Demenz bei Chorea-Huntington und nicht zuletzt
→ 3) Creutzfeld-Jakob-Krankheit.
→ VII: Sekundäre Demenzen: Hierbei liegen die Ursachen extrakraniell oder sind auf intrakranielle Raumforderungen (z.B. Normaldruck-Hydrozephalus, frontotemporales Meningeom) zurückzuführen. Extrakranielle Faktoren sind u.a. Systemerkrankungen im Rahmen von z.B.
→ 1) Endokrinen Störungen wie Hypothyreose, Hyperparathyreoidismus,
→ 2) Hämatologische Erkrankungen wie Multiples Myelom, Anämie, etc.
→ 3) Weitere Ursachen: Sind Vitaminmangel, Elektrolytstörungen, infektiöse Erkrankungen, etc.
→ Klassifikation:
→ I: Die Grundtypen der demenziellen Syndrome lassen sich nach ihren klinischen Merkmalen differenzieren (kortikal, subkortikal; jedoch sind die klinischen Grenzen sehr unscharf):
→ II: Des Weiteren können Demenzen unterteilt werden in eine:
→ 1) Primäre Demenz: Bei dieser Form liegt eine Erkrankung des Gehirns vor; diese kann degenerativ oder vaskulär sein; und eine
→ 2) Sekundäre Demenz: Hierbei sind die kognitiven Defizite die Folge einer anderen somatischen Erkrankung wie z.B. Herzkreislauferkrankungen, hormonelle, entzündliche oder infektiöse Prozesse, Intoxikationen, Vitaminmangelerscheinungen,etc.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung:
→ 1) Eigenanamnese und insbesondere auch Fremdanamnese (durch mögliche kognitive Einbußen) zur Erfassung möglicher Risikofaktoren wie Vorerkrankungen wie z.B. kardiovaskuläre Erkrankungen, Diabetes mellitus, neurologische -, Infektionen, aber auch die Medikamentenanamnese wie anticholinerge Substanzen die kognitive Nebenwirkungen aufweisen. Des Weiteren erfolgt die Einschätzung der Alltagskompetenz, aber auch die Exploration nicht kognitiver Störungen wie Depressivität, Apathie sowie Ängstlichkeit und Agitation, und nicht zuletzt z.B. wahnhafte Verkennungen.
→ 2) Körperliche Untersuchung:
→ A) Allgemein körperliche Untersuchung zum Ausschluss einer sekundären Demenz.
→ B) Laborchemische Diagnostik mit BB, Elektrolyten, Nüchtern-Zucker, TSH, fT3 und fT4, Schilddrüsen-Anitkörpern, Parathormon, Cortisol, Transaminasen und Nierenwerte sowie Vitamin-B12. Des Weiteren ist die Bestimmung von z.B. Coeruloplasmin, Kupfer, Borreliose-, Lues-, HIV-Serologie und Drogenscreening, etc. indiziert.
→ C) Liquoruntersuchung: Zum möglichen Ausschluss entzündlicher Hirnerkrankungen; zudem dient sie in der Erstdiagnostik der Differenzierung zwischen degenerativer Demenz und weiteren Ursachen demenzieller Syndrome.
→ Klinisch-relevant: Die Bestimmung aller alzheimer-charakteristischen Biomarker (Beta-Amyloid 1-42, Gesamt-Tau und Phospho-Tau) ist der Bestimmung eines einzelnen Parameters deutlich überlegen und wird empfohlen.
→ 3) Bildgebende Untersuchung: Mit Doppler-Sono, cCT, cMRT, SPECT und PET.
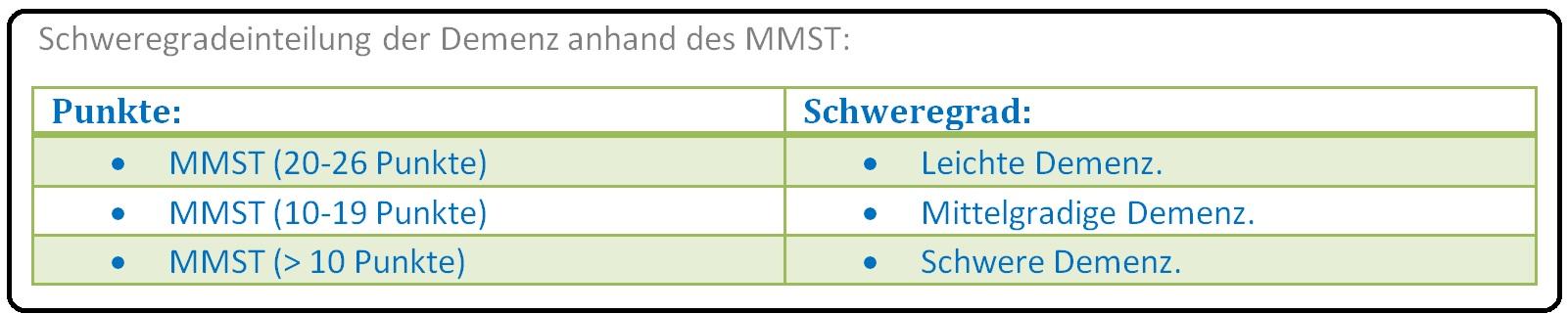
→ 4) Testpsychologische Verfahren: Hierzu zählen der Minimal-Mental-Status-Test, der Demenz-Detektions-Test (= DemTect) und der Test zur Früherkennung von Demenzen mit Depressionsabgrenzung. Zusätzlich existiert noch der Uhrentest, der schnell durchführbar, alltagsrelevant und nicht sprachgebunden ist.
→ Differenzialdiagnose: Von der Demenz müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Physiologische Alterungsprozesse: Bei der Demenz kommt es gleichermaßen zur Beeinträchtigung von kristallinen - (= auf Lernen und Erfahrungen beruhende Intelligenz) und fluiden Fähigkeiten (= Gedächtnisabruf, Problemlösen etc.), während die kristallinen Fähigkeiten bei den normalen Alterungsprozessen weitestgehend intakt bleiben.
→ II: Zudem müssen die leichten kognitiven Störungen ausgeschlossen werden. Hierbei handelt es sich um eine selektiv beeinträchtigte Gedächtnisfunktion bei sonst regelrecht kognitiver Funktion und Alltagskompetenz. Patienten mit einer leicht kognitiven Störung weisen ein deutlich erhöhtes Risiko für die Entwicklung einer Demenz auf.
→ III: Weitere Differenzialdiagnosen sind u.a. die Depression, delirante Syndrome, aber auch das schizoprene Residuum, das mit kognitiven Beeinträchtigungen einhergeht.
→ Therapie: Die Therapie Demenzkranker ist multimodal, wird den variablen Symptom- und Problemkonstellationen individuelle angepasst und umfasst u.a. die Pharmakotherapie, Psychotherapie und nicht zuletzt die Soziotherapie. Besteht eine sekundäre Demenz mit behandelbarer Ursache, steht eine adäquate Therapie im Vordergrund, um eine restitutio ad integrum zu erreichen.
→ I: Pharmakotherapie:
→ 1) Antidementiv wirksame Behandlung (= Antidementiva) mit Cholinesterase-Hemmer, Glutamatantagonisten.
→ 2) Pharmakologische Behandlung von psychischen Begleiterkrankungen mit z.B. Antidepressiva, atypische Neuroleptika, etc.
→ 3) Internistische Therapie von Begleiterkrankungen.
→ II: Psychotherapie: Sie umfasst insbesondere:
→ 1) Angehörigengruppen mit allumfassender Psychoedukation
→ 2) Kognitives Training (Studienergebnisse zur Verbesserung kognitiver Defizite sind kontrovers).
→ 3) Feste Strukturierung des Tages mit Mahlzeiten, definierten Spaziergängen, aber auch Ruhephasen.
→ 4) Weitere Interventionen sind u.a. Bewegungstherapie, Kunst – und Musiktherapie, etc.
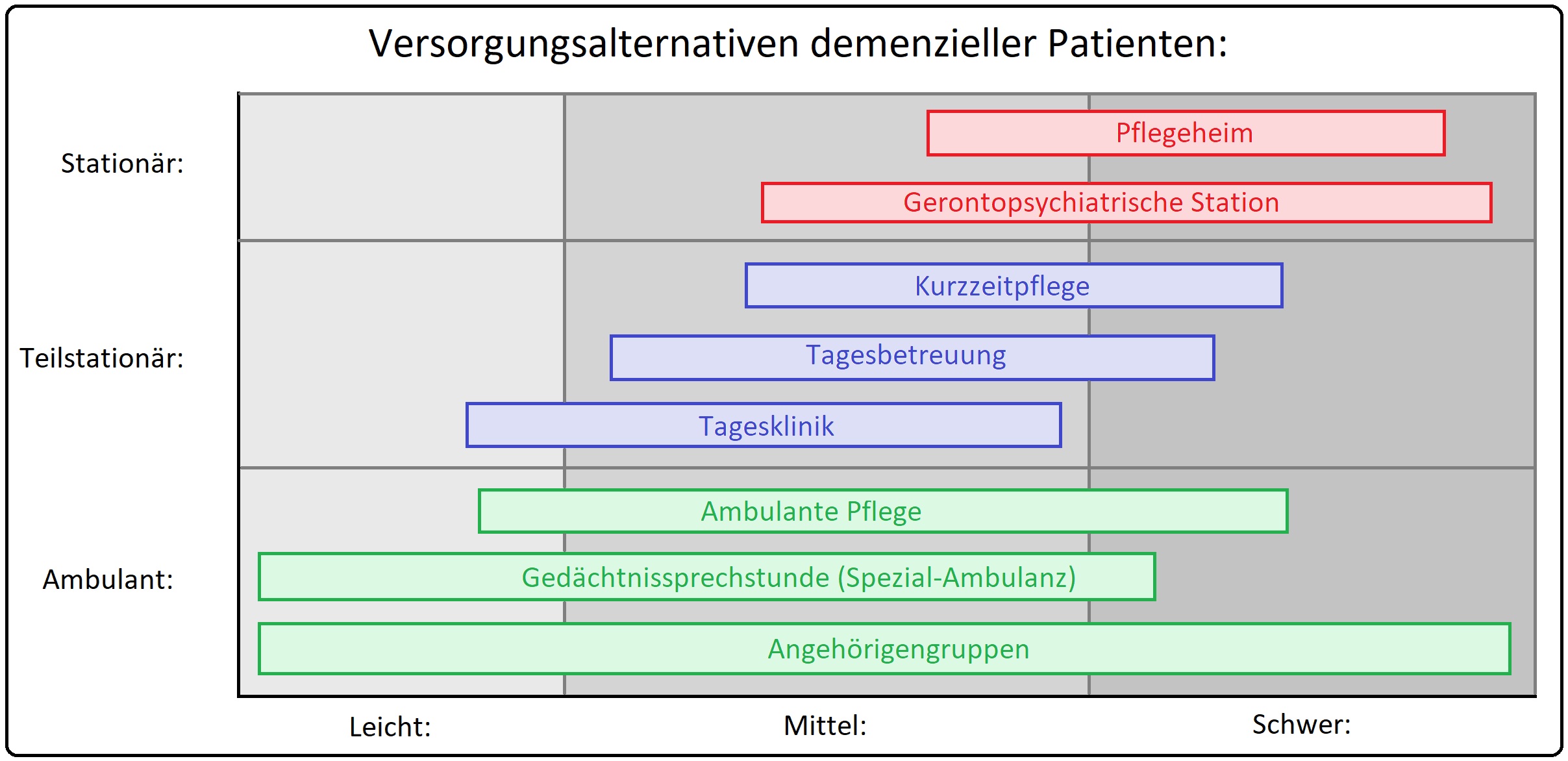
→ III: Soziotherapie: Im Vordergrund hierbei stehen u.a. Ambulante, teil- und stationäre Versorgungsstrukturen, Beratungsstellen für rechtliche, finanzielle und soziale Fragen sowie die Umfeldstrukturierung, etc.
→ Prognose:
→ I: Die neurodegenerativen Demenzen weisen einen einschleichenden Krankheitsbeginn auf und entwickeln sich (zumeist) über eine Phase der leicht kognitiven Beeinträchtigung, langsam progredient zu einem Stadium der völligen Pflegebedürftigkeit.
→ II: Insbesondere bei der frontotemporale Demenz manifestiert sich im Vergleich zu den anderen Demenzerkrankungen ein deutlich verfrühter Krankheitsbeginn.
→ III: Die Überlebenszeit nach Diagnosestellung beträgt durchschnittlich 7-12 Jahre.