→ Definition: Bei den Cholinesterase-Hemmstoffen handelt es sich um eine heterogene Gruppe von Antidementiva, die im ZNS zu einer Verbesserung der cholinergen Neurotransmission und hierüber zu einer Steigerung der Lern- und Gedächtnisleistung bei Demenzkranken führt (Acetylcholin bzw. die muskarinergen Acetylcholin-Rezeptoren sind wesentlich für die Aufmerksamkeit und Gedächtnisbildung verantwortlich). Wichtige Vertreter der Cholinesterase-Hemmstoffe sind:
→ I: Donepezil,
→ II: Galantamin und
→ III: Rivastigmin.
→ Wirksubstanzen:
→ I: Donepezil: Es handelt sich um ein Piperidin-Derivat, das hochselektiv und reversibel die Acetylcholinesterase im synaptischen Spalt insbesondere des ZNS blockiert.
→ II: Rivastigmin: Ist ein pseudoirreversibler Acetylcholin- und Butyrylcholinesterase-Hemmstoff mit zentralnervöser Selektivität gerade in der Neokortex und im Hippocampus. Pseudoirreversibel, da die Cholinesterase zunächst cabamyliert und somit inaktiviert wird, anschließend jedoch nach Stunden über eine Hydroxylierung wieder regeneriert wird und
→ III: Galantamin: Es handelt sich um ein tertiäres Alkaloid, welches kompetitiv und reversibel die Acetylcholinesterase blockiert. Zusätzlich weist Galantamin eine intrinsische Aktivität durch partiell-agonistischen Effekt am Nikotinrezeptor auf. Die Aktivierung des präsynaptischen Nikotinrezeptors führt zu einer vermehrten Freisetzung von Acetylcholin.
→ Wirkungsmechanismus:
→ I: Cholinesterase-Hemmstoffe penetrieren als tertiäre Amine die Blut-Hirn-Schranke gut, blockieren reversibel oder pseudoirreversibel die Cholinesterase und vermindern somit den Abbau von Acetycholin im synaptischen Spalt.
→ II: Es zeigt sich unter den Hauptvertretern der Cholinesterase-Hemmer kein Wirksamkeitsunterschied.
→ Klinisch-relevant: Die Indikation von Cholinesterase-Hemmstoffen für die Behandlung der Alzheimer-Demenz beruht insbesondere auf 2 Annahmen:
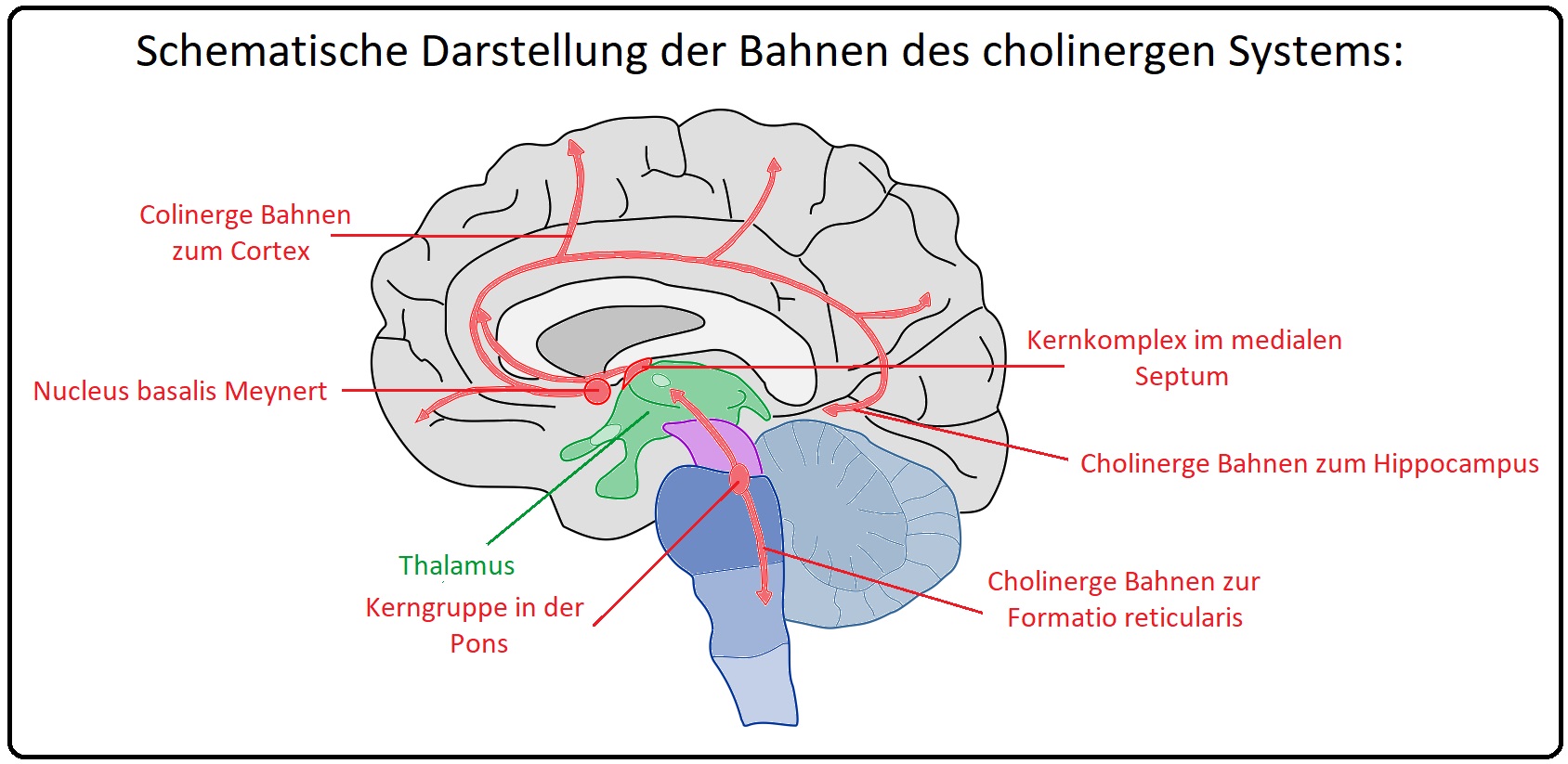
→ A) Bei der Alzheimer-Demenz entwickelt sich ein „ cholinerges Defizit“, das infolge einer initialen neuronalen Degeneration (= verstärkter Untergang cholinerger Neuronen) des Nucleus basalis Meynert seinen Ausgang nimmt und zur Beeinträchtigung verschiedener neokortikaler Bereiche führt.
→ B) Folge ist die Abnahme des Neurotransmitters, Acetylcholin, welcher an Lern- und Erinnerungsprozessen massiv beteiligt ist.
→ Indikation: Die Cholinesterase-Hemmer haben ihren Einsatz in der Therapie leichter bis mittelschwerer Demenzen insbesondere vom:
→ I: Alzheimer-Typ,
→ II: Gemischten vaskulären-/Alzheimer-Typ,
→ III: Lewy-Body-Typ sowie bei
→ IV: Beim demenziellen Syndrom bei Morbus Parkinson durch Steigerung der kognitiven Leistungsfähigkeit und Alltagskompetenz.
→ Pharmakokinetik: Allgemein weisen Cholinesterase-Hemmstoffe eine gute orale Verfügbarkeit auf und können aufgrund ihrer lipophilen Eingenschaft die Bluthirnschranke des ZNS durchdringen und ihre Wirkung entfalten.
→ I: Donepezil: Die Bioverfügbarkeit beträgt bei dieser Substanz nach oraler Applikation nahezu 100%. Die HWZ liegt bei 70-80 Stunden, wobei es anschließend über das Cytochrom-P-450-System (CYP2D6, CYP3A4) der Leber metabolisiert wird.
→ II: Galantamin: Nach oraler Gabe liegt die Bioverfügbarkeit von Galantamin bei bis zu 100%. Die HWZ beträgt ca 5-7 Stunden und wird nachfolgend in der Leber über das Cytochrom-P-450-System (CYP2D6, CYP3A4) metabolisiert. 50% wird renal eliminiert.
→ III: Rivastigmin: Die oraler Bioverfügbarkeit liegt bei Rivastigmin bei 40%. Die HWZ beträgt ca. 2 Stunden und wird schließlich durch die Cholinesterase abgebaut.
→ Dosierung: Um den unerwünschten Nebenwirkungen der Cholinesterase-Hemmern entgegenzuwirken, wird es zu Therapiebeginn langsam einschleichend verabreicht.
→ I: Donepezil: Initale Gabe von 5mg/d, nach 4 Wochen kann die Dosis um 5mg auf die Maximaldosis von 10mg/d gesteigert werden.
→ II: Galantamin: Initialdosis von 8mg/d, anschließend nach 4 Wochen Steigerung auf eine Erhaltungsdosis von 16mg/d, ggf. ist eine weitere individuelle Dosissteigerung auf die Maximaldosis auf 24mg/d indiziert.
→ III: Rivastigmin: Hierbei ist die Gabe einer Initialdosis von 2x1,5mg/d indiziert, die nach 2 Wochen auf eine Dosis von 2x3mg/d gesteigert wird. Individuell kann dann alle 2 Wochen eine Dosissteigerung um 2x1,5mg/d bis zu einer Maximaldosis von 2x6mg/d erfolgen.
→ Nebenwirkungen: Die Inzidenz der Nebenwirkungen können durch einschleichende Initaldosierung und langsame Dosiserhöhung deutlich reduziert werden:
→ I: Es handelt sich hierbei insbesondere um cholinerge Nebenwirkungen, vor allem den Gastrointestinaltrakt betreffend mit Abdominalkrämpfen, Übelkeit, Erbrechen, Diarrhoe und Gewichtsverlust, aber auch gastrointestinale Ulzerationen und Blutungen.
→ II: Neuropsychiatrische Nebenwirkungen: Kopfschmerzen, Schwindel, Schlafstörungen, Depression, Agitiertheit, Verwirrtheitszustände und evtl. Halluzinationen.
→ III: Weitere Nebenwirkungen: Sind u.a. Muskelkrämpfe, Bradykardie, insbesondere bei einer Kombinationstherapie mit ß-Blockern können sich Synkopen manifestieren, Bronchokonstriktion, Harninkontinenz und Krampfanfälle.
→ Kontraindikationen: Für Acetylcholinesterase-Hemmer sind u.a.:
→ I: Kardiale Erkrankungen: Wie bradykarde Herzrhythmusstörungen, supraventrikuläre Erregungsstörungen, Sick-Sinus-Syndrom sowie schwere Herzinsuffizienz (NYHA III/IV).
→ II: Neuropsychiatrische Störungen: Suchterkrankungen, Krampfanfälle und extrapyramidal-motorische Störungen.
→ III: Weitere Kontraindikationen: Sind u.a. Überempfindlichkeitsreaktionen, obstruktive Lungenerkrankungen z.B. Asthma bronchiale, Lungenemphysem, etc. aber auch gastrointestinale Ulzera (Ulcus ventriculi und Ulcus duodeni, da die Cholinesterase-Hemmstoffe die Magensäure stimulieren), schwere Leber- und Nierenerkrankungen (Dosisreduktion bei Niereninsuffizienz), etc.
→ Wechselwirkungen:
→ I: Cytochrom-3A4-Inhibitoren wie Carbamazepin, Phenytoin, Johanneskraut und Rifampicin rufen einen beschleunigten Abbau von Donezepil mit konsekutiver Abnahme der kognitiven Leistungsfähigkeit hervor.
→ II: Cytochrom-2D6-Inhibitoren wie Fluoxetin, Paroxetin, Bupropion und Chinidin blockieren den Donezepil-Abbau und steigern hierüber die Plasmakonzentration der Substanz.