→ Definition: Carbamazepin ist ein Dibenzapinderivat, welches strukturell dem trizyklischen Antidepressivum, Imipramin, ähnelt und wird als Antiepileptikum bzw. Phasenprophylaktikum insbesondere bei psychischen und neurologischen Störungen eingesetzt.
→ Indikation: Wichtige Indikationen für eine Therapie mit Carbamazepin sind u.a.:
→ I: In der Akuttherapie der Epilepsie (z.B. partielle Anfälle, generalisierte Anfälle) sowie zum Anfallsschutz.
→ II: In der Behandlung von neuropathischen Schmerzsyndromen wie z.B. die Trigeminusneuralgie, der Phantomschmerz, Clusterkopfschmerz, Migräne, etc.
→ III: In der Entzugsbehandlung zur Prophylaxe von epileptischen Anfällen bei bestehender Alkoholabhängigkeit.
→ IV: Rezidivprophylaxe bipolarer affektiver Störungen, wenn eine Lithium-Therapie nicht ausreichend bzw. kontraindiziert ist oder zu starke Nebenwirkungen hervorruft oder aber auch bei den Rapid-Cycling Episoden (> 4 Phasen/Jahr) im Rahmen bipolarer Störungen.
→ V: Nicht zuletzt in der Behandlung einiger neurotischer Störungen wie z.B. motorische Tics oder das Gilles-de-la-Tourette-Syndrom.
→ Klinisch-relevant: Carbamazepin hat trotz guter Responserate bei der akuten Manie keine Zulassung.
→ Wirkmechanismus: Der genaue Wirkungsmechanismus ist bis heute noch nicht geklärt. Carbamazepin blockiert jedoch spannungsabhängige Na+-Kanäle und hat eine modulierende Wirkung auf spezielle Kalzium-Kanäle (T-Typ), die einen stabilisierenden Effekt auf die Membran haben und somit die Ausbreitung postsynaptischer Impulse vermindern. Des Weiteren werden Effekte insbesondere auf das GABAerge System diskutiert.
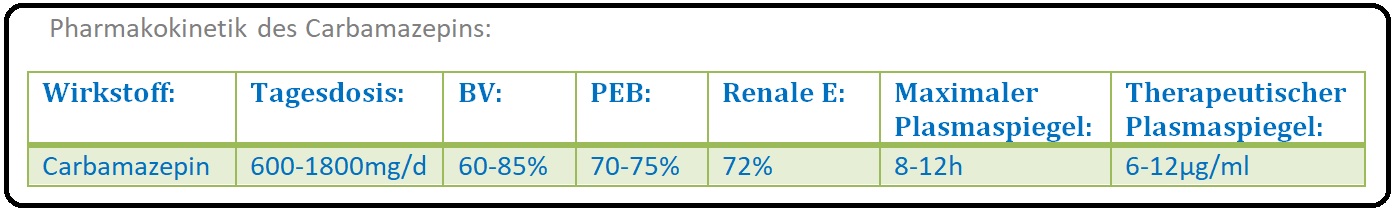
→ Pharmakokinetik:
→ I: Nach oraler Gabe wird es relativ langsam (2-8 Stunden) zu 80% resorbiert und im Blut an Plasmaprotein gebunden. Im ZNS erreicht Carbamazepin annährend die gleiche Konzentration wie im Plasma.
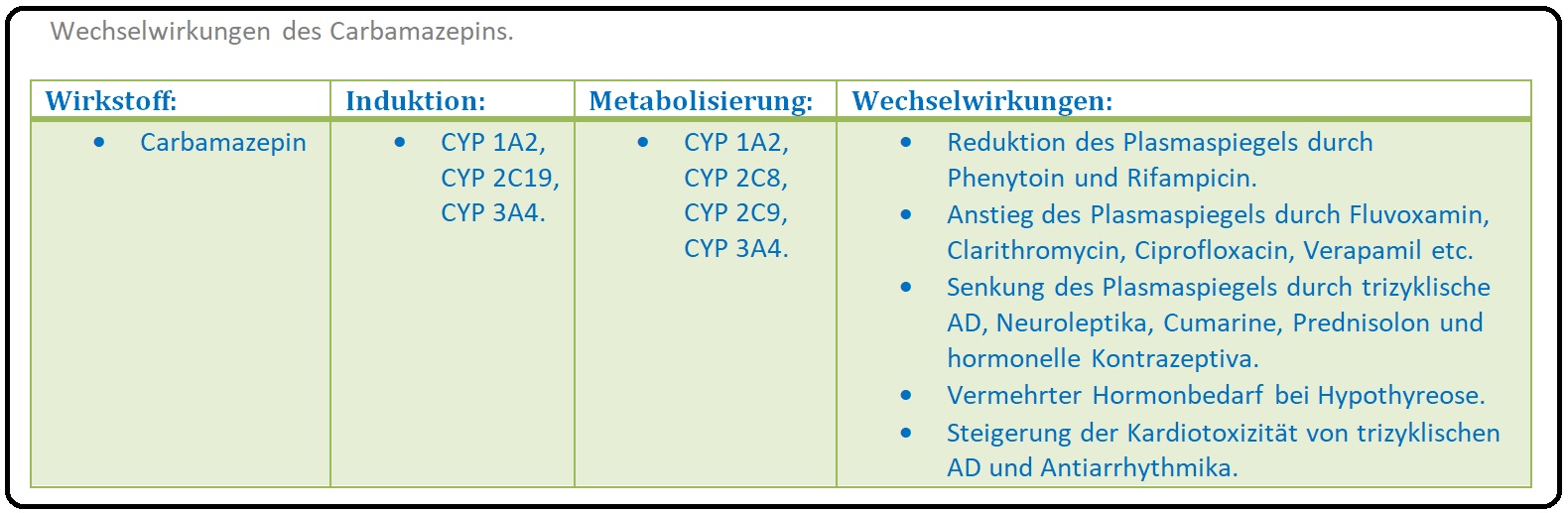
→ II: Der Abbau erfolgt in der Leber über das Cytochrom-P-450-System, hauptsächlich über die CYP 3A4, zum Carbamazepin-10-11-Epoxid und wird dann weiter über die Epoxidhydrolase metabolisiert. Die Eliminationshalbwertszeit liegt bei 30-40 Stunden.
→ Wechselwirkungen: Carbamazepin vermindert die Wirkung der:
→ I: Antidepressiva und Antipsychotika.
→ II: Kontrazeptiva und Cumarine.
→ III: Umgekehrt steigt der Carbamazepin-Serumspiegel bei der gleichzeitigen Gabe von Erythromycin.
→ Klinisch-relevant: Carbamazepin induziert die Aktivität des Cytochrom-P-450-Systems, gerade der CYP 1A2, CYP 2C9, CYP 2C19 und der CYP3A4 (= Autoindukation) sowie der Epoxidhydrolase. Folge ist die Steigerung des (Eigen-) Metabolismus als sogenannte "Autoinduktion" (insbesondere über die CYP3A4) und die konsekutive Abnahme der Eliminiationshalbwertszeit. Diesbezüglich ist zu Therapiebeginn eine regelmäßige Dosisanpassung und Plasmaspiegelkontrolle unerlässlich.
→ Nebenwirkungen: Charakteristische Nebenwirkungen treten meist initial zu Therapiebeginn und bei schneller Aufdosierung auf (sind dosisabhängig und mit Dosisreduktion reversibel). Hierzu zählen u.a.:
→ I: Vegetativ: Müdigkeit, Konzentrationsstörungen, Schwindel, Benommenheit.
→ II: Neurologisch: Doppelbilder, Nystagmus und Ataxie, aber auch Flapping tremor (= Asterixis = gobschlägiger Tremor), Dyskinesien und Dysarthrie.
→ III: Kardiovaskulär: Bradykardie, AV-Block, aber auch arterielle Hypotonie.
→ IV: Hämatologisch: Thrombozytopenie (u.a. die induzierte idiopathische thrombozytopenische Purpura, etc.), Leukozytopenie (die in 2% der Fälle persistiert, regelmäßige Blutkontrollen sind obligat), Agranulozytose, hämolytische oder aplastische Anämie.
→ V: Hepatisch: Erhöhung von yGT, GPT, alkalischer Phosphatase und Bilirubin.
→ VI: Gastroenterologisch: Übelkeit, Erbrechen, Darmmotilitätsstörungen.
→ VII: Nephologische: Störungen des Wasser- und Elektrolyhaushaltes (insbesondere die Hyponatriämie), evtl. Proteinurie, Hämaturie, in seltenen Fällen interstitielle Nephritis und akutes Nierenversagen.
→ VII: Endokrin: Erhöhung des Cortisols sowie der Schilddrüsenparameter T3/T4. Erniedrigung der Natriumkonzentration insbesondere bei einer Kombinationstherapie mit SSRI und Natriuretika (z.B. Schleifendiuretika, Thiaziddiuretika etc.).
→ Klinisch-relevant:
→ A) Bei einer Kombinationstherapie mit einem SSRI oder MAO-Hemmer besteht die vermehrte Gefahr der Entwicklung eines serotonergen Syndroms.
→ B) Eine Carbamazepin-induzierte Hyponatriämie (< 120mmol/l) darf nur langsam korrigiert werden, um das Risiko einer pontinen Myelinolyse zu vermeiden.
→ C) Nicht selten bildet sich ein allergisches Exanthem mit/ohne Fieber aus, evtl. abe auch eine allergische Alveolitis, Vaskulitiden oder ein Angioödem, in schweren Fällen ein Lyell-Syndrom.
→ Dosierung:
→ I: Carbamazepin sollte initial einschleichend verabreicht werden, um mögliche Nebenwirkungen zu vermeiden.
→ II: Die mittlere Tagesdosis liegt zwischen 600-1800mg liegen.
→ III: Der Wirkspiegel (= Serumkonzentration) liegt liegt bei 6-12µg/ml.
→ IV: Routinekontrolle: Unter der Therapie mit Carbamazepin müssen vor Therapiebeginn und in regelmäßigen Abständen nachfolgende Kontrollen erfolgen:
→ 1) Leberwerte, Blutbild, einschließlich Differenzialblutbild zum Ausschluss einer Agranulozytose. Diese ist zu Therapiebeginn wöchentlich, später dann monatlich indiziert.
→ 2) EKG zum frühzeitigen Erkennen einer Bradykardie bzw. eines AV-Blocks (EKG-Befund: AV-Block).
→ 3) Regelmäßige Bestimmung des Carbamazepinspiegels (6-12µg/ml).
→ Klinisch-relevant: Ein sofortiges Absetzen von Carbamazepin ist indiziert:
→ Kontraindikationen: Wichtige Kontraindikationen für die medikamentöse Therapie sind:
→ I: Gravidität und Stillzeit,
→ II: Klinisch relevante Konchenmarksschädigungen, Leukopenie,
→ III: Komedikation mit Clozapin, da das Risiko einer Agranulozytose deutlich erhöht wird, aber auch mit irreversiblen MAO-Hemmern, natriuretischen Substanzen (z.B. Schleifendiuretika, Thiaziddiuretika), arrhythmogenen Medikamenten sowie der vermehrte Genuss von Grapefruit (Carbamazepinspiegelerhöhung).
→ IV: Auch die gleichzeitige Behandlung mit Lithium stellt aufgrund der potenziellen Neurotoxizität eine relative Kontraindikation dar.
→ V: Schwere Leber- und Nierenfunktionsstörungen,
→ VI: Akute intermittierende Porphyrie,
→ VII: AV-Blockierung (EKG-Befund: AV-Block).
→ VIII: Bekannte Überempfindlichkeit gegen trizyklische Antidepressiva (insbesondere Imipramin).