→ Definition: Bei der aplastischen Anämie handelt es sich um das Vorliegen einer Panzytopenie (bzw. Bi- oder Trizytopenie), bei der neben der Anämie noch eine Leuko- und/oder Thrombozytopenie aufgrund einer primär hämatopoetischen Insuffizienz (bei Hypo- oder Aplasie des Rückenmarks) besteht.
→ Epidemiologie: Die aplastische Anämie ist mit einer Häufigkeit von 1/500000 eine sehr seltene Erkrankung und betrifft das weibliche Geschlecht gleichermaßen wie das männliche.
→ Ätiopathogenese:
→ I: Es besteht eine Störung in der Proliferation der myelopoetischen Stammzellen. Charakteristischerweise sind im Knochenmark die pluripotenten Stammzellen sowie die Vorläuferzellen (CD34-Zellen) aufgrund einer gesteigerten Apoptose vermindert.
→ II: Folge ist eine Hypoplasie bzw. Aplasie des Knochenmarks mit einer konsekutiven peripheren Panzytopenie.
→ III: Pathomechanismus:
→ 1) Bei der Mehrzahl der Patienten manifestieren sich aktivierte T-Lymphozyten im Knochenmark und peripheren Blut, die direkt oder durch Lymphokine die Stammzellentwicklung supprimieren.
→ 2) Bei einem anderen Teil der Betroffenen ist die gestörte Hämatopoese klonal z.B. mit Verlust der GPI-verankerten Membranproteine (z.B. bei der paroxysmalen nächtlichen Hämoglobinurie).
→ IV: Auslösende Faktoren: Sind insbesondere:
→ 1) Medikamente: Wie NSAR, Chloramphenicol, Cephalosporine, Sulfonamide, Gold, Carbamazepin, Valproat, Clozapin, Allopurinol, Amiodaron, Chinidin, Carbimazol, L-Dopa, orale Antidiabetika, etc.
→ 2) Chemikalien wie Benzol, organische Lösungsmittel, Insektizide z.B. Hexachlorcyclohexan, weitere chlorierte Kohlenwasserstoffe, etc.
→ 3) Infektionen: Insbesondere virale z.B. HBV, HCV sowie CMV, HIV; Parvovirus B-19 und Ebstein-Barr-Virus.
→ 4) Seltene Ursachen sind Schwangerschaft oder der systemische Lupus erythematodes.
→ Klassifikation:
→ I: Neben der erworbenen existiert noch die angeborene Form (Fanconi-Anämie). Hierbei besteht neben der hämatopoetischen Insuffizienz häufig auch weitere Anomalien wie Minderwuchs, Entwicklungsstörungen der Unterarme und Hände sowie der ableitenden Harnwege.
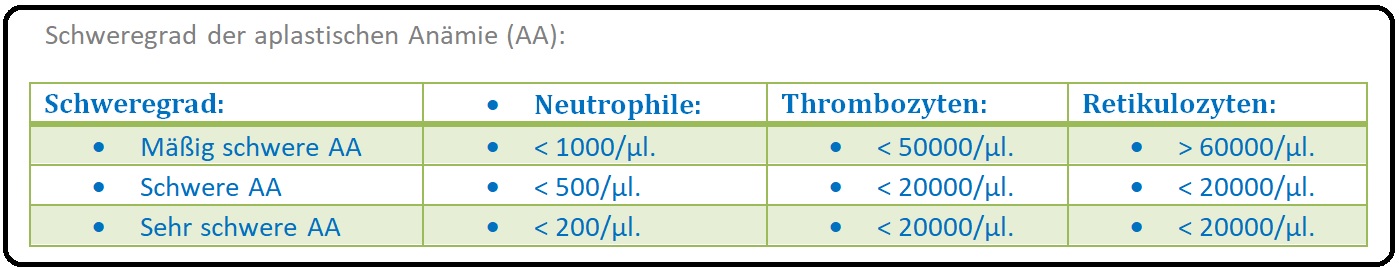
→ II: Nach dem Schweregrad: Abhängig von der Neutrophilen-, Granulozyten- und Retikulozytenzahl können bei der aplastischen Anämie 3 Schweregrade unterschieden werden:
→ Klinik: Initial sind vor allem die kurzlebigen Thrombo- und Granulozyten betroffen; erst später treten Symptome der Anämie auf.
→ I: Zeichen der Thrombozytopenie sind:
→ 1) Neigung zu Hämatom und Petechienbildung sowie Blutungen der Schleimhäute.
→ 2) Visusminderung bei Retinablutungen.
→ II: Eine erhöhte Infektanfälligkeit ist auf eine Leukopenie zurückzuführen.
→ III: Anämie: Charakteristische Symptome sind u.a.:
→ 1) Müdigkeit, Abgeschlagenheit, evtl. Kopfschmerzen.
→ 2) Palpitation sowie
→ 3) Dyspnoe bei körperlicher Belastung.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung:
→ 1) Eigenanamnese sowie Medikamentenanamnese.
→ 2) Inspektorischer Nachweis von Petechien oder Ekchymosen an Haut und Schleimhäuten.
→ 3) Ulzerationen an Mundschleimhaut und Zunge bis hin zu Pharyngitis und Pneumonie.
→ 4) Insbesondere bei der angeborenen aplastischen Anämie können Haut- und Skelettanomalien sowie Minderwuchs bestehen.
→ Klinisch-relevant: Charakteristischerweise sind bei der klinischen Untersuchung Milz, Leber und Lymphknoten nicht vergrößert.
→ II: Labor:
→ 1) Es manifestiert sich Bi- oder Trizytopenie mit normo- oder makrozytärer Anämie (mit Verminderung der absoluten Retikulozytenzahl), Verminderung der Neutrophilen in schweren Fällen auch Mono- und Lymphozyten sowie eine Thrombozytopenie; der Blutausstrich zeigt im Vergleich zur Leukämie keine atypischen Zellen.
→ 2) Weitere Untersuchungen: Sind u.a. Serologie zum Ausschluss einer Virusinfektion, LDH-Bestimmung (Abgrenzung zur paroxysmalen nächtlichen Hämoglobinurie) und der antinukleären Antikörper (systemischer Lupus erythematodes), etc.
→ III: Kochenmarkbiopsie: (ist diagnostisch entscheidend) Es zeigt sich eine Verminderung der Zelldichte durch Hypo- bzw. Aplasie der myelopoetischen Zellen (= Bild des "leeren Knochenmarks"). Häufig manifestiert sich im Knochenmark zugleich eine inflammatorische Infiltration bestehend aus Lymphozyten, Plasmazellen und Gewebsbasophilen.
→ IV: Bildgebung:
→ 1) Röntgen-Thorax zum Ausschluss eines Thymoms.
→ 2) Abdomensonographie zum Ausschluss eines Hypersplenismus bzw. anatomisch verlagerten oder veränderten Nieren bei der Faconi-Anämie.
→ Differenzialdiagnose: Von der aplastischen Anämie müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Megaloblastäre Anämie.
→ II: Paroxysmale nächtliche Hämoglobinurie.
→ III: Myelodysplasie und die Leukämie (z.B. Haarzell-Leukämie) sowie
→ IV: Eine passagere Panzytopenie als direkte Folge einer Zytostatika- oder Strahlentherapie.
→ Therapie: Eine medikamentöse Therapie ist insbesondere bei Patienten angezeigt, wenn eine Knochenmarktransplantation nicht in Frage kommt.
→ I: Medikamentöse Therapie:
→ 1) Eine Indikation zur Transfusion von Erythrozyten und Thrombozyten richtet sich nach der Schwere der Anämie und Blutungsneigung. Bei ausgeprägter Granulozytopenie ist eine Infektionsprophylaxe (z.B. Hygienemaßnahmen, Isolation, etc.) und -behandlung essenziell.
→ 2) Vor allem bei älteren Patienten hat sich eine intensive immunsuppressive Tripeltherapie bestehend aus Antithymozytenglobulin, einem Kortikosteroide und Ciclosporin A als Mittel der ersten Wahl erwiesen.
→ III: Knochenmarktransplantation: Insbesondere bei jüngeren Patienten (< 40. Lebensjahr) mit schweren Krankheitsverläufen sollte frühzeitig eine allogene Stammzellentransplantation erwogen werden.
→ Prognose:
→ I: Die Spontanprognose bei schwerer aplastischer Anämie ist schlecht. Die Überlebensrate bei allogener Knochenmarktransplantation beträgt wiederum 90%.
→ II: Nach intensiver immunsuppressiver Behandlung wird in > 70% eine Remission erreicht; ein Teil hiervon ist jedoch nicht vollständig (= Defektheilung).
→ III: Auch besteht immer die Gefahr eines Rezidivs der aplastischen Anämie oder aber es kann sich:
→ 1) Eine paroxysmale nächtliche Hämoglobulinurie,
→ 2) Myelodysplastisches Syndrom oder eine
→ 3) (Akute myeloische) Leukämie entwickeln.