→ Definition: Charakteristika der Manie sind Phasen mit inadäquat gehobener Stimmung, Antriebssteigerung, beschleunigtem Denken (bis hin zur Ideenflucht) und einer ausgeprägten Selbstüberschätzung. Insgesamt werden 2 Formen unterschieden:
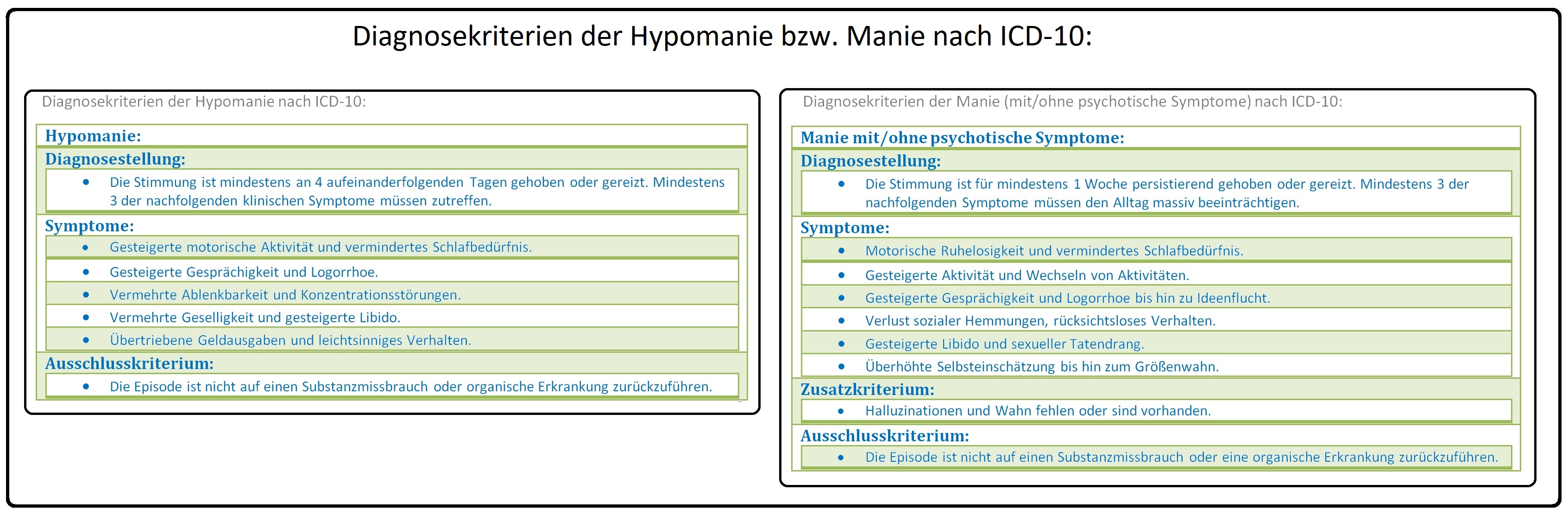
→ I: Hypomanie: Die Hypomanie bezeichnet eine leichtere Ausprägung der Manie; es manifestiert sich ein für Tage anhaltendes klinisches Bild mit gehobener Stimmung und Wohlbefinden, gesteigertem Antrieb, vermindertem Schlafbedürfnis etc.; Halluzinationen und Wahn fehlen (die Patienten weisen nach Außen eine mitreißende Euphorie und Antriebsteigerung auf).
→ II: Die Manie ist durch eine Symptomatik der gehobenen Stimmung, des vermehrten Antriebs und durch Ideenflucht charakterisiert. Sie wird nach ICD-10 in 3 Schweregrade unterteilt:
→ 1) Hypomanie,
→ 2) Manie ohne psychotische Symptome und
→ 3) Manie mit psychotischen Symptomen.
→ Epidemiologie:
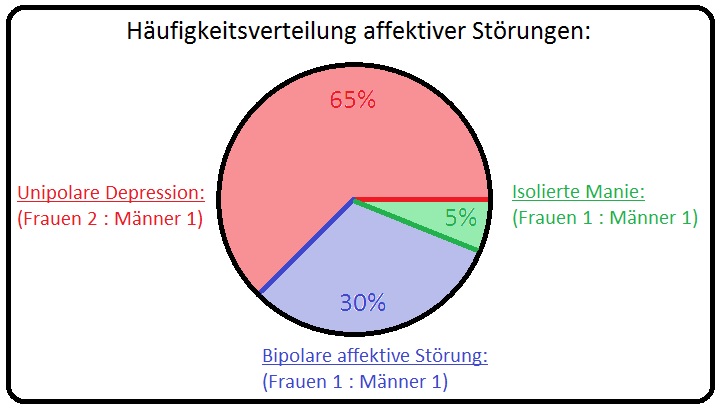
→ I: Die Manie als unipolare Verlaufsform manifestiert sich sehr selten und macht ca 5% aller affektiven Psychosen aus; häufiger tritt sie im Rahmen einer bipolaren Störung auf. Eine Häufung des Krankheitsbeginns findet man zwischen der 2. und 3. Lebensdekade, wobei die Geschlechterverteilung jedoch annährend gleich ist.
→ II: Die Lebenszeitprävalenz für eine Manie liegt in der Allgemeinbevölkerung bei 0,2-0,3%.
→ Ätiologie: Wie bei den anderen affektiven Störungen handelt es sich bei der Entstehung der manischen Episode um ein multifaktorielles Geschehen. Insbesondere genetische und neurobiologische Faktoren haben eine große Bedeutung:
→ I: Genetische Faktoren: Man geht davon aus, dass die Manie genetisch determiniert ist; so weisen Angehörige 1. Grades ein Risiko von 15-25% auf; die Konkordanzrate bei eineiigen Zwillingen liegt sogar bei 75% der Fälle.
→ II: Neurobiologische Faktoren: Neurochemisch lässt sich während der manischen Episode eine regionale Hyperaktivität des noradrengergen und dopaminergen System, sowie eine verminderte Aktivität des GABA-Systems eruieren.
→ Klinik: Die Manie zeichnet sich durch typische Kardialsymptome aus und unterliegt einer zirkardianen Rhythmik mit massiven klinischen Beschwerden zumeist am Morgen.
→ I: Übermutig-euphorische (evtl. aber auch gereizte) Stimmung: Sie ist
→ 1) Gehoben,
→ 2) Ansteckend und
→ 3) Irritierbar d.h. dass die Stimmung schnell z.B. durch das Stoppen des Tatendrangs oder Auftreten von Unannehmlichkeiten in eine gereizte, aggressive Stimmung wechseln kann.
→ 4) Hierdurch wird sie nochmals in eine
→ A) Euphorische Manie und eine
→ B) Dysphorische Manie unterteilt.
→ II: Formale Denkstörungen:Mit raschem, ideenflüchtigem Denken (assoziativ-gelockertes Denken). Das Denken ist unaufhörlich, die Denkziele wechseln aufgrund der erhöhten Ablenkbarkeit. Deshalb wird ein längerer Gedankengang meist nicht beendet; jedoch sind sie (im Vergleich zur Schizophrenie mit zerfahrenem Denken) noch nachvollziehbar.
→ Klinisch-relevant: Eine Sonderform der Manie stellt die "Verworrene Manie" dar. Hier steht statt der Ideenflucht die Zerfahrenheit des Denkens mit einer Aneinanderreihung nicht zusammengehöriger Gedanken im Vordergrund.
→ III: Gesteigerter Antrieb/Psychomotorik: Dies äußert sich in einem gesteigerten Rededrang bis zur Logorrhö, Bewegungs- und Tatendrang und einem verminderten Schlafbedürfnis. Zudem kann es zu unsinnigen Einkäufen, Spekulationen und Vertragsabschlüssen bis hin zum finanziellen Ruin kommen.
→ IV: Weitere Symptome: Sind u.a.:
→ 1) Verlust der sozialen Hemmungen, Distanzlosigkeit mit Aufdringlichkeit, sexuellen Promiskuitäten, etc.
→ 2) Inhaltliche Denkstörungen: Von Selbstüberschätzung bis hin zum Größenwahn.
→ 3) Tollkühnes bis rücksichtsloses Verhalten, gesteigerte Libido, vermindertes Schlafbedürfnis bzw. Schlafstörungen.
→ 4) Psychotische Symptome: Beinhalten überwiegend Größen-, Liebes-, Beziehungs- sowie Verfolgungswahn.
→ 5) Eigen-/Fremdgefährdung: Neben der Fremdgefährdung durch aggressives Verhalten, kann es während der manischen Phasen zur finanzielle Überschuldung, aber auch durch Aggressivität und Antriebsteigerung zu familiären Konflikten und suizidalen Handlungen kommen.
→ Komorbiditäten: Die Patienten mit Manie weisen einen vermehrten Alkohol- und Drogenkonsum auf.
→ Komplikationen:
→ I: Finanzielle Probleme durch Überschuldung,
→ II: Beziehungprobleme, Trennung, Scheidung sowie berufliche Probleme durch Kündigung.
→ III: Straftaten infolge der ausgeprägten Aggressivität.
→ IV: Alkohol und Drogenmissbrauch,
→ V: Gerade zu Ende der manischen Episode besteht häufig eine erhöhtes Suizid-Risiko.
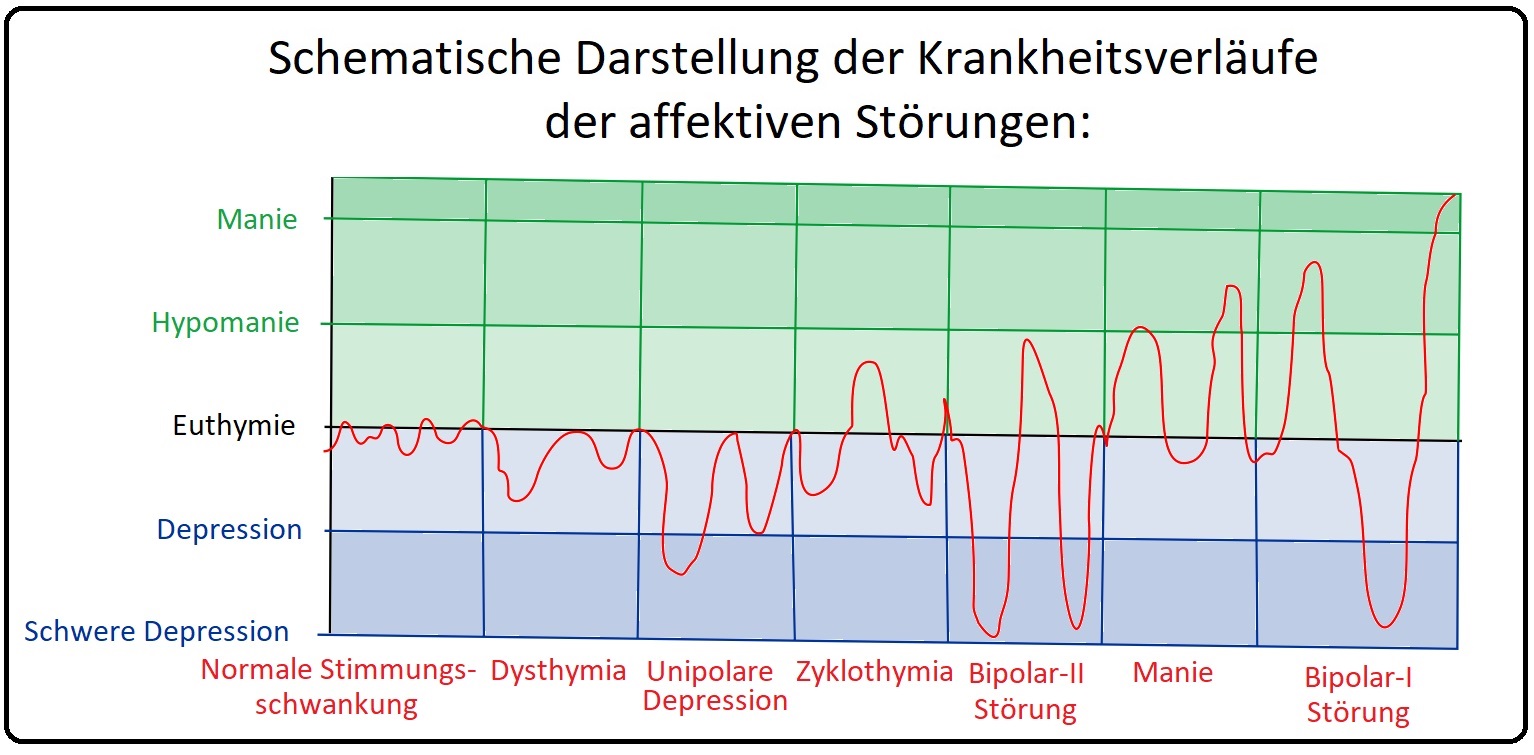
→ Diagnose: Der Begriff der manischen Episode bezieht sich ausschließlich auf das erstmals auftretende Ereignis. Sind bereits in der Vorgeschichte manische und/oder depressive Episoden aufgetreten, spricht man von einer bipolaren affektiven Störung.
→ I: Anamnese: Hierbei stehen vor allem die Fremdanamnese mit Eruierung von Wesenveränderungen, Verhaltensauffälligkeiten, riskante Unternehmungen, etc., aber auch die Autobiographie im Vordergrund.
→ II: Apparative, internistische Untersuchungen zum Ausschluss organischer Erkrankungen sowie Medikamenten- und Drogenscreening.
→ III: Diagnosekriterien der Hypomanie und Manie nach ICD-10:
→ Differenzialdiagnose: Von der Manie sind nachfolgende Erkankungen abzugrenzen:
→ I: Neurologische Erkrankungen: Gefäßprozesse, Lues-Infektion, Frontalhirntumoren,
→ II: Psychiatrische Erkrankungen:
→ 1) Alkohol- und Substanzmissbrauch, insbesondere von Kokain/Amphetamin und Cannabis.
→ 2) Vor allem die frontotemporale Demenz,
→ 3) Maniforme Symptome als Prodomi der Schizophrenie bzw. Symptom der hebephrenen Schizophrenie, aber auch schizoaffektive Störungen.
→ 4) Affektive Störungen: Vor allem die anhaltenden affektiven Störungen (= Zykothymia) aber auch die agitierte Depression.
→ 5) Persönlichkeitsstörungen insbesondere die emotional-instabile Persönlichkeitsstörung.
→ III: Somatische Erkrankungen: Hierbei stehen vor allem die Hyperthyreose bzw. die Thyreotoxikose, der Morbus Cushing, etc. im Vordergrund.
→ IV: Medikamentös-induziert: Pharmakogen-toxische Substanzen sind u.a.:
→ 1) Neurologisch-psychiatrisch: L-Dopa, Bromocriptin, Amantadin, Gabapentin, Psychostimulantien (z.B. Amphetamine, Kokain, etc.), Antidepressiva.
→ 2) Internistisch: ACTH, Kortison, Tuberkulostatika, ACE-Hemmer, etc.
→ Therapie: Da bei den manischen Patienten zumeist die Krankheitseinsicht gänzlich fehlt, ist in der Akutsituation aufgrund der Eigen- bzw. Fremdgefährdung eine Unterbringung (mit richterlichem Beschluss) in einer psychiatrischen Klinik (evtl. geschlossene Abteilung) mit weiteren Zwangsmaßnahmen obligat.
→ I: Psychotherapeutische Interventionen:
→ 1) Hierbei bestimmen Interventionen wie die Abschirmung des Patienten von Außenreizen, das " Talking-down" sowie die Psychoedukation der Angehörigen die klinische Akutsituation.
→ 2) Nach Abklingen der Akutphase erfolgt eine stützende Psychotherapie zum Aufbau von Bewältigungshilfen.
→ II: Medikamentöse Interventionen:
→ 1) Es erfolgt häufig aufgrund der rasch einsetztenden Wirkung die parenterale Applikation eines hochpotenten (klassischen) Antipsychotikums zumeist in Kombination mit einem Benzodiazepin. Als kurz-wirksames Depot-Präparat hat sich Zuclopenthixol etabliert. Alternativ kann ein atypisches Antipsychotikum wie (Quetiapin, Olanzapin oder Riperidon) verabreicht werden.
→ 2) Zur Sedierung des Patienten stehen niederpotente Neuroleptika wie Chlorprothixen in einer Dosis von 200mg/d oder Levomepromazin (200mg/d) zur Verfügung.
→ 3) In der Langzeittherapie der Manie haben sich zur Phasenprophylaxe (= Phasenstabilisierer) insbesondere nachfolgende Medikamente bewährt:
→ A) Lithium: In einer Dosierung von 15-30mmol/d. Die antimanische Wirkung setzt erst nach Tagen mit Erreichen des therapeutischen Plasmasiegels (von 0,8-1,2mmol/l) ein.
→ B) Valproat: Initial in einer Dosierung von 250mg/d und einer Dosissteigerung auf 750-120mg/d in einem Zeitraum von 3 Tagen.
→ C) Carbamazepin: Weist eine gute Verträglichkeit auf. Initiale Dosis von 200-400mg/d mit täglicher Dosissteigerung von 100-200mg bis zum Erreichen des Serumspiegels von 6-12mg/l (mittlere Tagesdosis liegt zwischen 800-2000mg/d); der antimanische Effekt setzt nach 2-4 Tagen ein. Insbesondere Patienten mit schwerer psychotischer oder dysphorischer Symptomatik respondieren auf Carbamazepin besser als auf Lithium.
→ Prognose:
→ I: Manien können sich langsam progredient nach langen hypomanen Vorstadien oder akut innerhalb weniger Tage entfalten und weise zumeist eine Dauer von wenigen Tagen bis selten einigen Wochen bis Monaten auf.
→ II: In der Regel kommt es zum vollständigen Abklingen (= restitutio ad integrum) der akuten manischen Episode; gelegentlich kann sich eine depressive Nachschwankung ausbilden. In > 70% der Fällen entwickelt sich eine bioplare affektive Störung.
→ III: Zumeist ist wie bei den anderen affektiven Störungen mit einer weiteren Krankheitsphase zu rechnen (eine einmalige manische Episode ist sehr selten; binne 2 Jahren besteht eine 50%ige Rezidivwahrscheinlichkeit bei Patienten ohne Rezidivprophylaxe). Das Krankheitsintervall ist jedoch mit einer mittleren Phasendauer von 1-2 Monaten deutlich kürzer als bei der unipolaren Depression. Sie kann sowohl plötzlich, innerhalb weniger Tage, aber auch nach einem langen hypomanischen Vorstadium entstehen.
→ IV: Häufig entwickeln sich im Rahmen der manischen Episode berufliche, finanzielle und soziale Probleme, insbesondere infolge von Straftaten, Selbstüberschätzung und Größenwahn bei fehlender Krankheitseinsicht.