→ Allgemein: Bei Lithium (bzw. Lithiumsalze) handelt es sich um ein Alkalimetall, das als gut wirksames Phasenprophylaktium zu nachfolgenden psychischen Störungen eingesetzt wird.
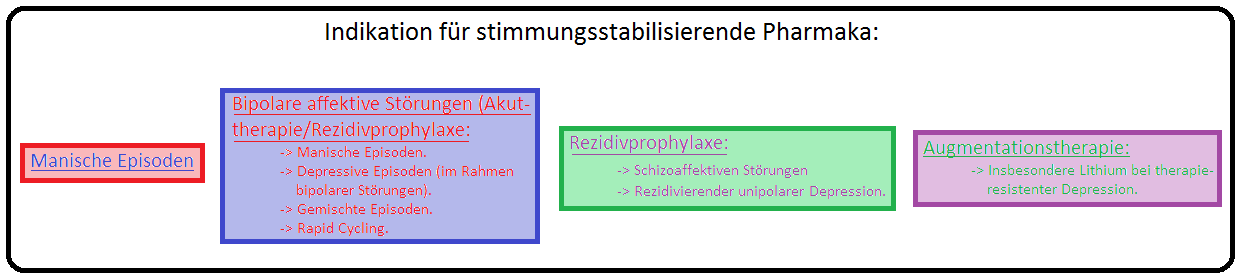
→ I: Behandlung der akuten Manie (zumeist in Kombination mit einem Neuroleptikum),
→ II: Rezidivprophylaxe manischer Episoden im Rahmen bipolarer Störungen,
→ III: Rezidivprophylaxe depressiver Episoden bei rezidivierenden depressiven Störungen,
→ IV: Akuttherapie und Rezidivprophylaxe schizoaffektiver Störungen eingesetzt werden kann. Zudem dient es zur
→ V: Augmentation: (= Wirkungsverstärkung) Hierbei verstärkt Lithium die Wirkung der Antidepressiva und Neuroleptika.
→ VI: Zudem weist Lithium einen eigenständigen antisuizidalen Effekt auf.
→ Wirkungsmechanismus: Ist noch nicht genau geklärt. Lithium, ein sehr kleines Kation, dringt über Na+-Kanäle in die Zelle ein. Folge ist eine intrazelluläre Akkumulation des Lithiums mit Reduktion der intrazellulären Kaliumkonzentration. Zudem moduliert es die Plastizität der Neurone durch Hemmung der Phosphatidylinositol- und Glykogensynthase-Kinase-3-Signalwege, sowie der cAMP.
→ Pharmakokinetik:
→ I: Lithium wird nach oraler Zufuhr im Darm vollständig resorbiert und erlangt nach 1-3 Stunden die maximale Serumkonzentration.
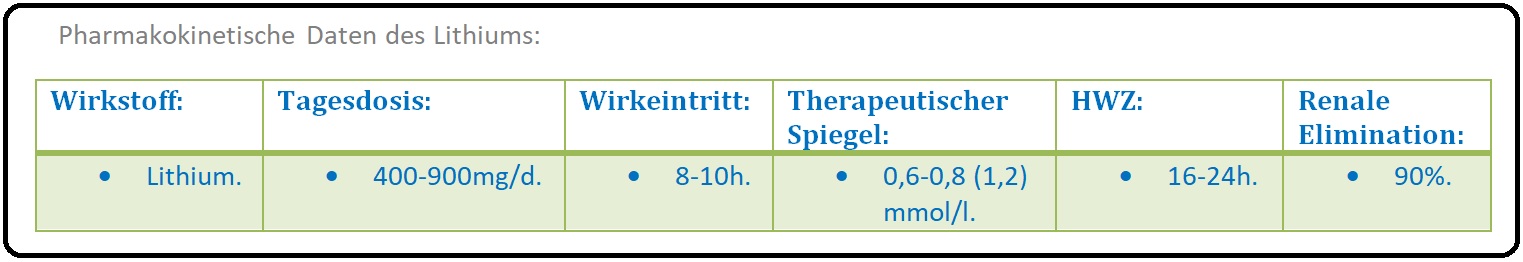
→ II: Die HWZ beträgt 24-(30) Stunden, sodass die Steady-State Situation erst nach ca. 1 Woche erreicht wird.
→ III: Lithium wird weder an Plasmaproteine gebunden, noch metabolisiert, sondern der Großteil unverändert über die Niere ausgeschieden.
→ IV: Lithium ist plazenta- und muttermilchgängig.
→ Dosierung/Plasmaspiegel:
→ I: Die durchschnittliche Tagesdosis von Lithium beträgt ca. 400-900mg/d.
→ II: Der empfohlene Plasmaspiegel des Lithiums sollte bei der:
→ 1) Rezidivprophylaxe zwischen 0,6-0,8 mmol/l liegen. Es erfolgt eine einschleichende Aufdosierung.
→ 2) Behandlung der akuten Manie 0,9-1,2 mmol/l betragen. Initial ist die Gabe einer mittleren Tagesdosis indiziert.
→ Darreichungsform: Lithium steht als schnell resorbierbare Tablette und in Retardform zur Verfügung. Gerade bei der Retardform werden Lithiumspitzen vermieden, sodass mögliche Nebenwirkungen gering gehalten werden.
→ Klinisch-relevant:
→ A) Im Zuge der Abnahme der glomerulären Filtrationsrate im Alter sind bei älteren Patienten geringere Tagesdosen zum Erreichen des therapeutischen Serumspiegels notwendig.
→ B) Lithium besitzt nur eine geringe therapeutische Breite (0,6-0,8mmol/l), sodass regelmäßige Kontrollen des Serumspielgs obligat sind.
→ Nebenwirkungen: Sind insbesondere:
→ I: Neurotoxische Symptome mit Schwindel, feinschlägiger Tremor (evtl. Behandlung mit Propranolol) und Ataxie.
→ II: Müdigkeit und kognitive Leistungsstörungen.
→ III: Euthyreote Struma durch Hemmung der Jodaufnahme (Gabe von L-Thyroxin), Hypothyreose, aber auch Hyperparathyreoidismus.
→ IV: Herzrhythmusstörungen wie Arrhythmien und QT-Verlängerungen.
→ V: Polyurie, Polydypsie (pharmakogen-induzierter, nephrogener Diabetes insipdus durch Hemmung der ADH-Wirkung im Sammelrohr; dies ist dosisabhängig und lässt sich durch Kalium-sparende Diuretika verbessern), später Nierenfunktionsstörungen bis hin zum akuten Nierenversagen.
→ VI: Gastrointestinale Störungen wie Übelkeit, Erbrechen und Diarrhoe.
→ VII: Gewichtszunahme.
→ Klinisch-relevant: Da Lithium wie Natrium ein einwertiges Kation ist, konkurriert es mit diesem um die tubuläre Rückresorption, sodass die Eliminationsrate direkt von der Na+-Konzentration abhängig ist. Jeder Natrium-Verlust (infolge von Durchfällen, Hyperhidrosis, Fieber, natriumarme Diät, Morbus Addison) führt zu einer gesteigerten renalen Rückresorption von Lithium mit der Gefahr der Lithiumintoxikation.
![]()
→ II: Wechselwirkungen:
→ 1) Thiaziddiuretika/Schleifendiuretika: Intoxikationsgefahr durch verminderte renale Lithiumausscheidung, da die Diuretika über die von ihnen verursachte Hyponatriämie zu einer erhöhten tubulären Lithium-Rückresorption führen.
→ 2) NSAR: (z.B. Diclofenac/Ibuprofen) Auch hier besteht eine Serumspiegel-Anstieg durch verminderte renale Ausscheidung.
→ 3) Tetrazykline: Erhöht den Lithiumspiegel.
→ 4) ACE-Hemmer: Vermindern die Lithium-Ausscheidung.
→ 5) Kalziumantagonisten: Vom Verapamil-/Diltiazem-Typ steigern die neurotoxische Wirkung des Lithiums.
→ 6) Carbamazepin: Auch dies steigert die Neurotoxizität des Lithiums mit der erhöhter Gefahr von Verwirrheitszuständen.
→ Klinisch-relevant: Die Kombination von Lithium mit einem SSRI, SNRI aber auch mit dem serotonerg-wirkenden, trizyklischen Antidepressivum, Clomipramin, kann ein serotonerges Syndrom hervorrufen.
→ Kontraindikationen:
→ I: Schwere Nierenerkrankungen wie Niereninsuffizienz (GF< 30ml/min), Glomerulonephritiden.
→ II: Schwere Herz-Kreislauferkrankungen z.B. Herzinsuffizienz, akuter Myokardinfarkt.
→ III: Akute Wasser- und Elektrolytstörungen, insbesondere die Hyponatriämie bei Morbus Addison oder anderer Genese.
→ IV: Langzeittherapie mit Saluretika (HCT) mit konsekutiver Verschiebung der Na+- und K+-Konzentration.
→ V: Neurologische Erkrankungen: Wie die Myasthenia gravis und Epilepsie.
→ VI: Schwangerschaft im 1. Trimenon (mögliche teratogene Wirkung) und Stillzeit.
→ Richtlinien der Lithium-Therapie: Lithium besitzt eine geringe therapeutische Breite (therapeutischer Lithium-Spiegel 06-1,2mmol/l), weswegen der Serumspiegel in regelmäßigen Abständen kontrolliert werden muss (die Blutentnahme sollte 11-13 Stunden nach der letzten Lithiumeinnahme efolgen):
→ I: Vor Therapiebeginn:
→ 1) Hierbei ist eine ausführliche Aufklärung des Patienten über:
→ A) Der Lithiumwirkungseintritt in der Akuttherapie der Manie erfolgt mit einer Latenz von 5-7 Tagen, bei der Rezidivprophylaxe kann bis zu 6 Monaten dauern. In dieser Zeit dürfen wiederkehrende Symptome nicht als Wirkungslosigkeit des Medikaments angesehen werden.
→ B) Mögliche Nebenwirkungen von großer Bedeutung.
→ 2) Kontrolluntersuchungen:
→ A) Anamnese/klinische Untersuchung: Wie Erfassung von Kontraindikationen, Messung des Halsumfangs, des Körpergewichts sowie Kontrolle von Puls, RR und EKG.
→ B) Labor: Bestimmung der Kreatininclearance, des Urinstatus, der Schilddrüsenparameter (TSH, fT3/fT4) und Elektrolyte sowie die Durchführung eines Schwangerschaftstests, da Lithiumsalze teratogen wirken (unter Lithiumtherapie wurden kardiovaskuläre Missbildungen wie die Ebstein-Anomalie beschrieben.
→ II: Während der Therapie:
→ 1) Bei der stabilisierenden Therapie (= Rezidivprophylaxe) ist eine einschleichende Dosierung indiziert.
→ 2) Bezüglich der Akuttherapie einer manischen Episode ist unter klinischer Kontrolle die sofortige Gabe einer mittleren Tagesdosis obligat.
→ 3) Bei der täglichen Lithium-Applikation wird eine 2-malige Gabe morgens und abends empfohlen.
→ 4) Mit einer HWZ von 24 Stunden wird eine Steady-State-Situation (= Fließgleichgewicht zwischen Resorption und Elimination) nach 5-6 Tagen erreicht und erst anschließend ist die adäquate Bestimmung des Lithium-Serumspiegels möglich.
→ Klinisch-relevant:
→ A) Die Blutabnahme sollte 11-13 Stunden nach der letzten Einnahme erfolgen.
→ B) Kontrollen des Lithium-Spiegels:
→ 1) Im 1. Monat wöchentlich,
→ 2) Im 1. Halbjahr monatlich,
→ 3) Danach alle 3 Monate.
→ C) Der therapeutische Lithium-Spiegel für die Akuttherapie liegt zwischen 0,8-1,2mmol/l, in der Rezidivprophylaxe zwischen 0,6-0,8mmol/l.
→ 5) Weitere Kontrollen: Unter der Lithium-Therapie sind jährliche Kontrollen des Kreatininclearance und EKGs (siehe oben). unerlässlich.
→ III: Beendigung der Therapie: Die medikamentöse Therapiedauer ist abhängig von der zugrundeliegenden Erkrankung. Allen gemeinsam sollte Lithium jedoch über Monate ausschleichend abgesetzt werden, um das Rezidivrisiko zu minimieren.