→ Definition: Bei den atypischen Neuroleptika handelt es sich um eine heterogene Gruppe von Substanzen, die eine gute antipsychotische Wirkung, jedoch keine/geringe extrapyramidal-motorische Nebenwirkungen aufweisen und zusätzlich die Negativsymptomatik positiv beeinflussen.
→ Wirkmechanismus:
→ I: Die atypischen Neuroleptika weisen im Vergleich zu den klassischen Neuroleptika eine geringe D2-Rezeptor-Affinität.
→ II: Antagonismus: An 5HT2A-Rezeptoren (Serotonin); zudem wirken sie an Alpha1-, Muskarin- und H1-Rezeptoren.
→ III: Wirkt gerade im Bereich des mesolimbischen und mesokortikalen Systems.
→ IV: Die atypischen Neuroleptika haben eine erhöhte Affinität zu Dopamin-D1- und D4-Rezeptoren (Wirkungsmechanismus der Neuroleptika).
→ Wirkstoffe:
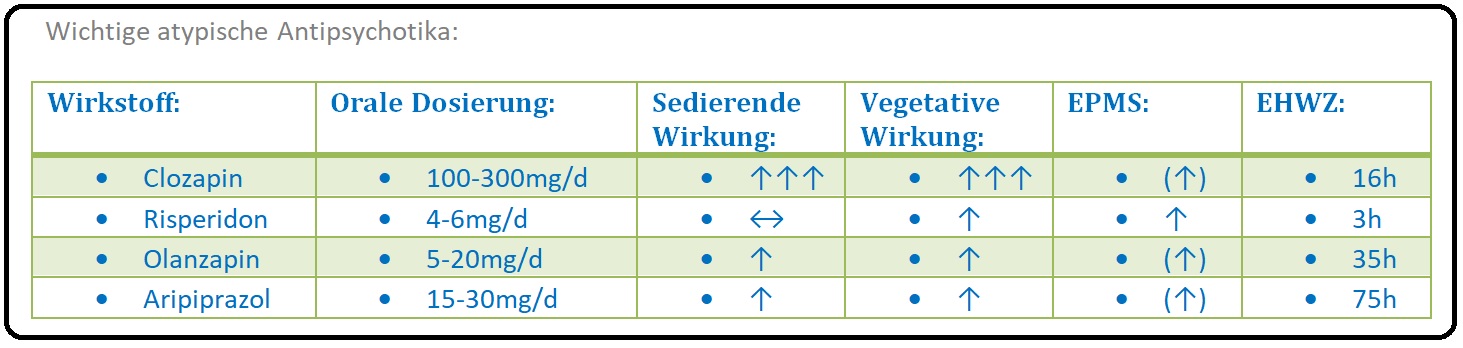
→ I: Amisulprid: = Solian; mittlere Tagesdosis: 200-800mg/d; besonders bei der Negativsymptomatik wirksam.
→ II: Aripiprazol: = Abilify; mittlere Tagesdosis 15 mg/d),
→ III: Clozapin (= Leponex) mittlere Tagesdosis 75-900mg/d; Stellt das effektivste aller Neuroleptika dar und ist insbesondere bei einer Therapieresistenz indiziert.
→ IV: Olanzapin: = Zyprexa; mittlere Tagesdosis 5-20mg/d; ausgeprägte metabolische Nebenwirkungen mit deutlicher Gewichtszunahme,
→ V: Quetiapin: = Seroquel; mittlere Tagesdosis 300-750 mg/d.
→ VI: Risperidon: = Risperdal; mittlere Tagesdosis 0,5-4mg/d,
→ VII: Weitere atypische Neuroleptika: Ziprasidon (Zeldox) Zotepin.
→ Indikation: Hier folgen einige Präparate und ihre spezifische Indikation und Wirkungsweise:
→ I: Risperidon: Risperdal mittlere Tagesdosis: 0,5-4mg/d bis maximal 10mg/d:
→ 1) Indikation:
→ A) Behandlung der Schizophrenie.
→ B) Mäßige bis schwere Manie bei bipolaren Störungen.
→ C) Aggressionen im Rahmen von Verhaltensstörungen retardierter Kinder und Jugendlicher.
→ D) Bei Verhaltensstörungen und psychotischen Symptomen im Zuge einer Demenz.
→ Klinisch-relevant:
→ A) Depotpräparat: Risperdal-Consta wird in einem Applikationsintervall von 14 Tagen mit einer Erhaltungsdosis von 25-50mg verabreicht.
→ B) Die Wirkung des Depotpräparates setzt mit einer Latenz von 3 Wochen nach der ersten Injektion ein, sodass in diesem Zeitintervall noch eine orale Gabe erfolgen muss.
→ 2) Wirkmechanismus: Es blockiert folgende Rezeptoren:
→ A) 5HT2A-Rezeptoren (Serotonin)
→ B) Dopamin2-Rezeptoren sowie
→ C) Alpha1-Rezeptoren (adrenergen).
→ 3) Nebenwirkungen: Es entwickeln sich insbesondere bei hohen Risperidon-Dosen extrapyramidal-motorische Symptome (↑), Hyperprolaktinämie (↑↑↑), Gewichtszunahme, orthostatische Dysregulation.
→ 4) Metabolsimus: Risperidon wird über die CYP 2D6 in der Leber metabolisiert.
→ II: Olanzapin: = Zyprexa mittlere Tagesdosis: 5-20 mg/d:
→ 1) Indikation:
→ A) Pharmakotherapie der Schizophrenie.
→ B) Mäßige bis schwere Manie im Zuge einer bipolare Störungen.
→ 2) Wirkmechanismus: Blockade der 5HT2A, der D1-D5, der Acetylcholin-, der Alpha1- und nicht zuletzt der histaminergen Rezeptoren.
→ 3) Applikationform: Olanzapin kann auch in der Akuttherapie durch i.m. Gabe appliziert werden. Nach einer i.m. Injektion von Olanzapin-Pamoat sollte der Patient jedoch aufgrund eines Postinjektions-Syndroms über 3 Stunden überwacht werden, da Anzeichen einer Überdosierung auftreten können. Als Depotpräparat ist das Olanzapin-Pamoat mit einer Erhaltungsdosis von 150-210mg und einem Applikationsintervall von 2 Wochen bzw. mit einer Erhaltungsdosis von 300-405mg und einem Applikationsintervall von 4 Wochen zu verabreichen.
→ 4) Nebenwirkungen: Sedierung (therapeutisch genutzt), Gewichtszunahme bis 15-30kg/Jahr, metabolisches Syndrom mit erhöhtem Diabetesrisiko, Transaminase-Anstieg, anticholinerge Nebenwirkungen (Tachykardie, Schwitzen, Obstipation, Harnverhalten, Mundtrockenheit etc.).
→ Klinisch-relevant: Postinjektions-Syndrom bei Olanzapin: Hierbei kann sich nach einer i.m. Applikation von Olanzapin-Pamoat in den ersten 3 Stunden Symptome einer Überdosierung entwickeln. Klinische Symptome sind Sedierung bis hin zum Koma, Delir mit Desorientierung und Verwirrtheitszuständen, extrapyramidal-motorische Störungen, Sprachstörungen, Ataxie, Schwindel und Krampfanfälle.
→ III: Amisulprid: = Solian; mittlere Tagesdosis 400-800mg/d bis maximal 1200mg/d:
→ 1) Indikation: Zu Behandlung einer akuten oder chronischen Schizophrenie mit dominierenden Negativ-symptomen und nur geringer Positivsymptomatik.
→ 2) Wirkmechanismus: Wirkt durch Hemmung der D2-Rezeptor, vorwiegend im mesolimbischen (antipsychotische Wirkung) und im tuberoinfundibulären System (Hyperprolaktinämie, weniger im nigrostriatalem System (nur geringe extrapyramidal-motorische NW). Antagonisiert aber auch als einziger Vertreter selektiv die D2-, D3- und D4-Rezeptoren.
→ 3) Nebenwirkungen: Hyperprolaktinämie mit Galaktorrhoe (↑↑↑), Menstruationsstörungen, Gewichtszunahme, QT-Verlängerung und Transaminase-Anstieg.
→ IV: Clozapin stellt den Prototyp der Antipsychotika der 2.Generation dar.
→ V: Quetiapin: = Seroquel; Einschleichend: 50-100mg/d; mittlere Tagesdosis 300-450mg/d bis maximal 800mg/d):
→ 1) Indikation:
→ A) Behandlung einer Schizophrenie.
→ B) Behandlung einer mäßigen bis schweren Manie im Zuge einer bipolaren affektiven Störung.
→ C) Behandlung einer schweren depressiven Episode im Zuge einer bipolaren Störung.
→ D) Quetiapin ist zusätzlich in der Rezidivprophylaxe bipolarer Störungen zugelassen.
→ 2) Wirkmechanismus: Blockade der H1- und der Alpha1-Rezeptoren.
→ 3) Nebenwirkungen: Sedierung, orthostatische Dysregulation, QT-Verängerung, Gewichtszunahme und Transaminase-Anstieg.
→ VI: Aripiprazol: = Abilify; mittlere Tagesdosis 10-30mg/d morgens:
→ 1) Indikation:
→ A) Behandlung und Rezidivprophylaxe der Schizophrenie.
→ B) Behandlung und Rezidivprophylaxe der Manie
→ 2) Wirkmechanismus:
→ A) D2-Rezeptorantagonsimus mit intrinsisch-agonistischer Wirkung = partieller Agonist.
→ B) Partieller Agonist an den 5HT1a-Rezeptoren.
→ 3) Nebenwirkungen: Charakteristische Nebenwirkungen sind u.a. Akathisie (= Unvermögen ruhig zu sitzen), orthostatische Dysregulation, evtl. leichte extrapyramidal-motorische Störungen.
→ Klinisch-relevant: Durch den kombinierten Wirkmechanismus von Aripiprazol am D2-Rezeptor, wirkt es einerseits gut auf die durch den Dopamin Überschuss verursachten psychotischen Symptomen, andererseits aber auch gleichzeitig auf die durch den Dopamin-Mangel verursachten Negativ-Symptome.
→ VII: Ziprasidon: = Zeldox; mittlere Tagesdosis 80-120mg/d maximal 160mg/d.
→ 1) Indikation:
→ A) Zur Behandlung der Schizophrenie (auch bei Jugendliche zwischen 10-17Jahren).
→ B) Leichte bis mäßige manische oder gemischte Episoden bei bipolaren Störungen (jedoch nicht zur Rezidivprophylaxe zugelassen).
→ 2) Wirkmechanismus: Hemmung der 5HT2A Rezeptoren, der D2- und der H1-Rezeptoren. Zudem hat es eine blockierende Wirkung an serotonergen und noradrenergen Transportersystemen, sodass es den Antrieb sowie die Kognitionen positive beeinflusst.
→ 3) Nebenwirkungen: Bei Ziprasidon besteht gerade ein erhöhtes Risiko für eine Q/T-Verlängerung (↑↑↑), sodass unter Einnahme dieser Substanz regelmäßige EKG-Kontrollen obligat sind (zu Therapiebeginn sollte die QTc-Zeit < 450ms/bei Frauen < 470ms sein); das Risiko für eine deutliche Gewichtszunahme ist sehr gering.
→ VIII: Asenapin: = Sycrest; mittlere Tagesdosis 10-20mg/d.
→ 1) Indikation: Behandlung von mäßigen bis schweren manischen Episoden bei bipolaren affektiven Störungen.
→ 2) Wirkmechanismus: Antagonismus an Dopamin2- und Dopamin3-Rezeptoren sowie den 5HT2A-Rezeptoren und wirkt somit antipsychotisch, antimanisch, aber auch sedierend.