→ Definition:
→ I: Bei den Nitrovasodilatatoren handelt es sich um eine Gruppe von Pharmaka, aus denen nach Aufnahme in den Organismus über verschiedene Mechanismen Stickstoffmonoxid freigesetzt wird.
→ II: Zu den klinisch bedeutsamsten NO-Donatoren zählen insbesondere:
→ 1) Die organischen Nitrate sowie
→ 2) Molsidomin und Nitroprussidnatrium.
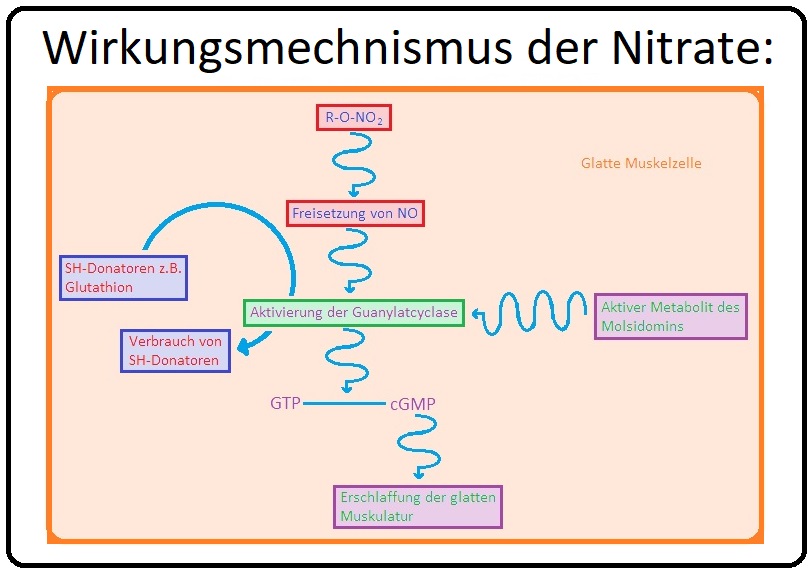
→ Klinisch-relevant: Das freigesetzte NO aktiviert in den glatten Muskelzellen das zytoplasmatische Guanylatzyklase; hierdurch kommt es zur Bildung von cGMP, das wiederum die glatten Muskelzellen relaxiert.
→ Klassifikation: Die NO-Donatoren können in 2 Gruppen unterteilt werden:
→ I: Organische Nitrate:
→ 1) Hierzu zählen Glycerotrinitrat, Isosorbiddinitrat (ISDN), Isosorbidmononitrat (ISMN) und das Pantaerythrityltetranitrat (PETN) und induzieren eine Relaxation der glatten Gefäßmuskulatur der großen Gefäße (durch Metabolisierung organischer Nitrate zu NO), insbesondere der großen Hohlvenen.
→ 2) Ursache hierfür ist die Fähigkeit der glatten Gefäßmuskulatur organische Nitrate zu NO zu metabolisieren; dies erfolgt vor allem enzymatisch in den Mitochondrien und dem endoplasmatischen Reticulum.
→ 3) Das gebildete NO aktiviert direkt eine lösliche Guanylatzyklase, die über den Schritt der cGMP-Bildung (second-messenger cGMP) eine Muskelrelaxation (mit konsekutiver Vasodilatation) durch Reduktion der intrazellulären Kalziumkonzentration hervorruft.
→ II: Molsidomin: Molsidomin setzt NO nicht-enzymatisch frei; vielmehr wird es nach oraler Applikation hepatisch zu Linsidomin (= aktive Metabolit) metabolisiert. Linsidomin ist ein labiles (instabiles) Molekül, das zerfällt und spontan NO freisetzt.
→ Wirkung: Nitrovasodilatatoren bewirken eine Relaxation der glatten Gefäßmuskulatur, insbesondere der großen venösen und arteriellen Gefäße, weniger der Widerstandsgefäße. Therapeutisch macht man sich Vasodilatation wie folgt am Herzen zunutze:
→ I: Reduktion des kardialen O2-Bedarfs durch Dilatation der venösen Kapazitätsgefäße und konsekutiver Senkung der Vorlast (= diastolischer Wandspannung). Die Nachlast bleibt unter therapeutischen Dosen unbeeinflusst. Die dadurch verringerte Wandspannung führt einerseits zu einem verminderten O2-Verbrauch des Herzens, andererseits kommt es zu einer verbesserten Innenschichtdurchblutung, da der Gefäßwiderstand in den Koronarien sinkt.
→ II: Die Senkung der Vorlast führt zu einer Verbesserung des koronaren Perfusionsdrucks mit Erhöhung des Sauerstoffangebots. Auch der direkte dilatierende Effekt der NO-Donatoren auf große extramurale Koronargefäße und transmurale Kollateralen führt zu einer Erhöhung des O2-Angebotes des Myokards.
→ Pharmakokinetik:
→ I: Glycerotrinitrat:
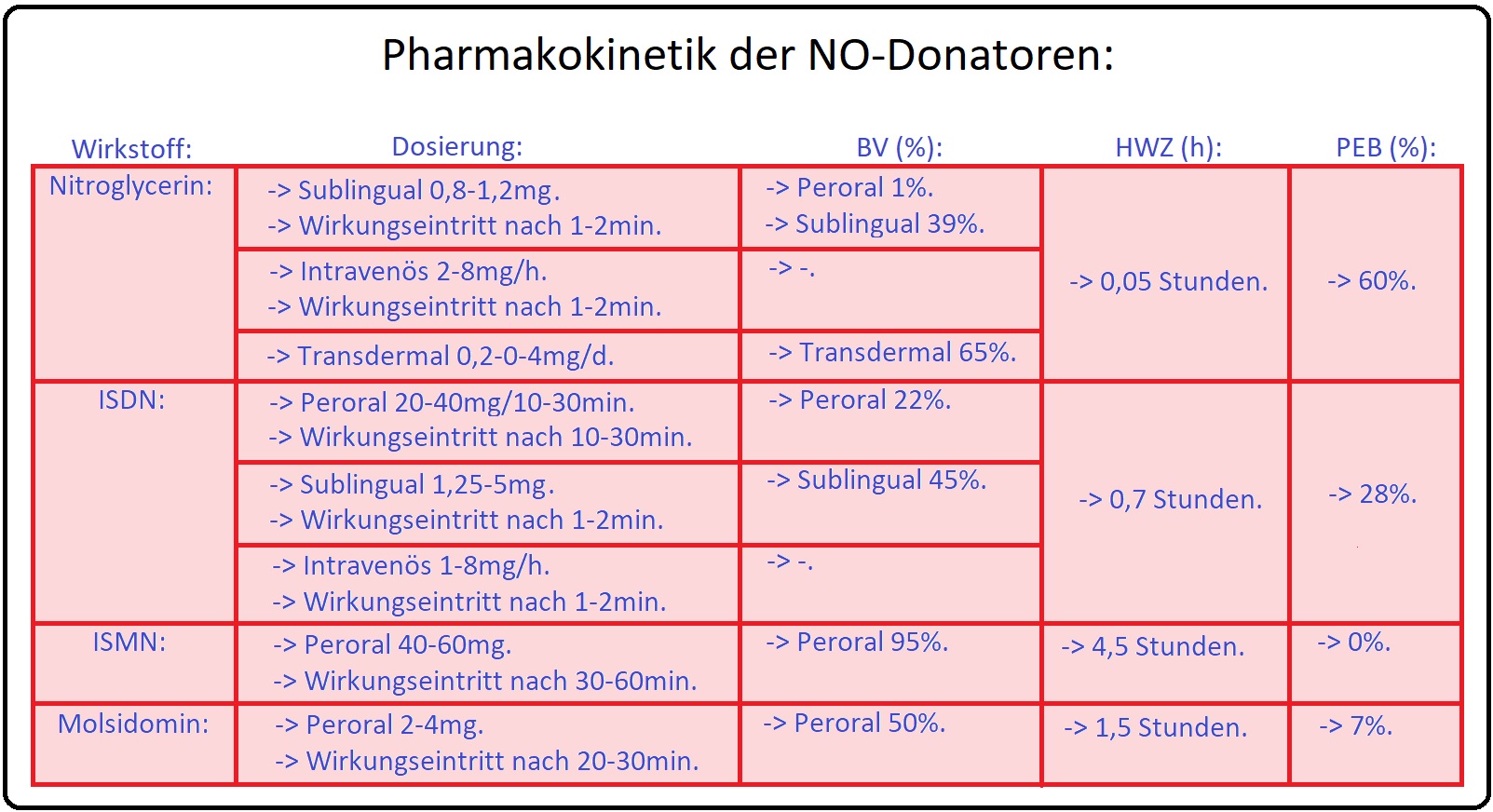
→ 1) Nach oraler Applikation unterliegt GTN einem hohen first-pass-Effekt (minimale Bioverfügbarkeit), sodass es zumeist nur sublingual bzw. intravenös appliziert wird. Zudem besteht aufgrund seiner hohen Lipophilie auch eine transdermale Applikation (Nitropflaster).
→ 2) Nach sublingualer Gabe werden maximale Plasmakonzentrationen nach wenigen Minuten erreicht. Die Wirkung hält jedoch nicht mehr als 30min an, da die Substanz sehr schnell eliminiert wird.
→ II: Isosorbiddinitrat und Isosorbid-5-monophosphat werden nach oraler gut resorbiert;
→ 1) Isosorbid-5-Mononitrat: Bei ISMN fehlt nahezu ein First-pass-Effekt, sodass eine hohe Bioverfügbarkeit besteht. Da der Wírkbeginn erst nach 10-30min einsetzt, ist es nicht für die Anfallstherapie geeignet.
→ 2) Isosorbiddinitrat: Auch Isosorbiddinitrat weist im Vergleicht zur GTN einen deutlich geringeren First-pass-Effekt auf und entwickelt seine Wirkung bei sublingualer Applikation innerhalb von Minuten, sodass es für Akuttherapie geeignet ist. Isosorbiddinitrat wird zu Isosorbid-5-Mononitrat metabolisiert, das für die anschließende protrahierte Wirkung verantwortlich ist.
→ III: Molsidomin: Bei Molsidomin handelt es sich um ein Prodrug, das nach oraler Substitution gut resorbiert wird und hepatisch in seinen aktiven Metaboliten, Linsidomin (SIN-I) deacetyliert wird, aus dem schließlich NO freigesetzt wird. Da die Wirkung erst nach 20-30min (Maximalwirkung erst nach 30-60min) einsetzt, wird es für die Anfallstherapie nicht empfohlen. Die Plasmahalbwertszeit beträgt etwa 1-2 Stunden.
→ Indikation:
→ I: Koronare Herzkrankheit:
→ 1) Haupteinsatzgebiet der organischen Nitrate ist die koronare Herzkrankheit.
→ 2) Insbesondere Glycerotrinitrat und Isosorbiddinitrat werden zur Kupierung des Angina-pectoris-Anfalls als Spray oder Zerbeißkapsel sublingual oder buccal substituiert. Zudem wird durch eine Intervalltherapie mit NO-Donatoren, die Häufigkeit von Angina-pectoris-Anfällen reduziert.
→ 3) Zur langfristigen Anfallsprophylaxe stehen oral verabreichbaren Wirksubstanzen, insbesondere ISDN und ISMN und nicht zuletzt Pentaerythrityltetranitrat zu Verfügung.
→ II: Akutes Koronarsyndrom: Durch die Applikation von organischen Nitraten kommt es zur symptomatischen Besserung durch Senkung der Vorlast und und des linksventrikulären-endiastolischen Drucks mit konsekutiver Abnahme des kardialen O2-Verbrauchs.
→ Klinisch-relevant: Nitrate sind bei systolischem RR < 90mmHg, einer Herzfrequenz < 50/min, rechtsventrikulärer Infarzierung oder der Einnahme von Phosphodiesterase-5-Inhibitoren innerhalb der letzten 24 Stunden kontraindiziert.
→ III: Hypertensiver Notfall: Bei schwerer arterieller Hypertonie und hypertensiver Krise kann Nitroprussidnatrium, die am stärksten blutdrucksenkende Substanz, verabreicht werden.
→ IV: Akute und chronische Herzinsuffizienz einschließlich des Lungenödems und Cor pulmonale.
→ V: Zudem dienen die Nitrate der Verhinderung von Koronarspasmen bei der Koronarangiographie. Hierbei wird prophylaktisch 0,8mg Nitroglycerin verabreicht, um einen katheterinduzierten Koronarspasmus zu vermeiden.
→ Nebenwirkungen:
→ I: Die häufigste unerwünschte WIrkung bei der Gabe von NO-Donatoren sind mögliche starke vasomotorische Nitratkopfschmerzen (infolge der intrakraniellen Vasodilatation) bis hin zur Auslösung einer Migräneattacke, die dosisabhängig sind und sich mit einer Latenz von Stunden bis Tagen zurückbilden.
→ II: Orthostatische Dysregulation: (= Orthostatische Hypotonie) Ursache ist die pharmakologisch induzierte Vorlastsenkung mit venösem Pooling durch Versacken des Blutes in der unteren Körperhälfte. Die klinischen Symptome umfassen Tachykardie, Schwindel, Benommenheit bis hin zur paradoxen Angina pectoris (durch Verminderung des koronaren Perfusionsdrucks und Reflextachykardie) und Nitrat-Synkopen.
→ III: Weitere Nebenwirkungen sind u.a. Übelkeit, flüchtige Hautrötung und Flush.
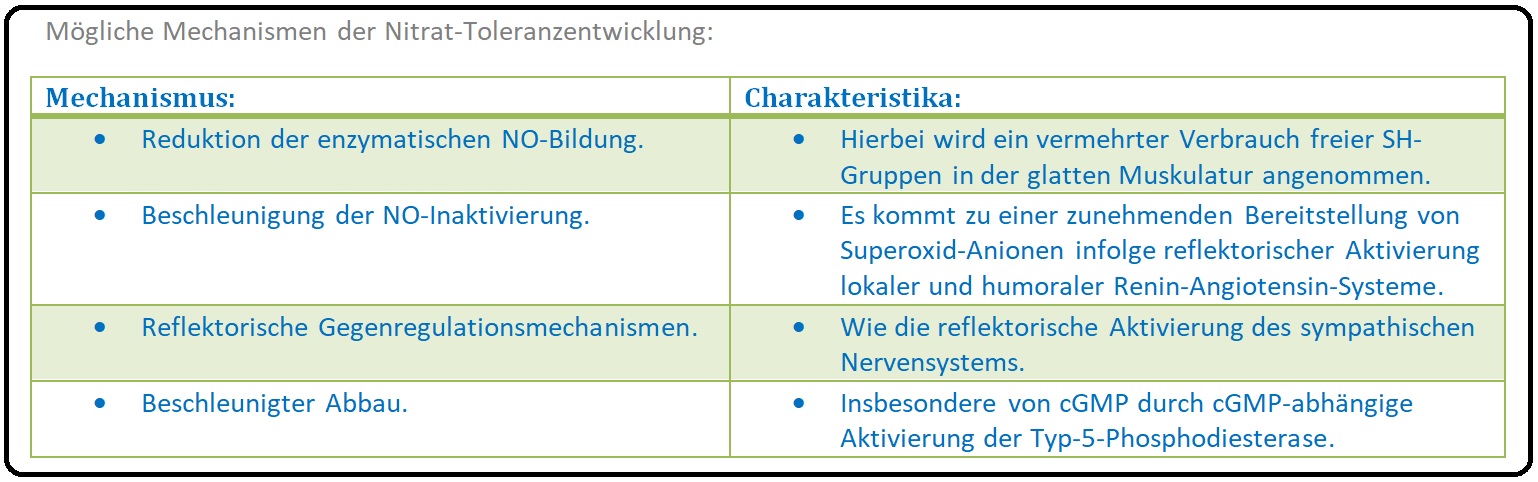
→ IV: Toleranzentwicklung: Ein schwerwiegendes Problem bei den organischen Nitraten, aus denen NO freigesetzt wird, ist das rasche Nachlassen der Wirkung mit konsekutivem Verlust des hämodynamischen Effekts. Die genau Ursachen sind jedoch bis heute noch nicht genau geklärt, vielmehr werden unterschiedliche Mechanismen diskutiert.
→ Klinisch-relevant:
→ A) Bei Molsidomin und Nitroprussidnatrium ist die Toleranzentwicklung und somit der Wirkungsverlust deutlich weniger ausgeprägt
→ B) Da die Reversibilität der Toleranzentwicklung gegenüber organischen Nitraten nur von kurzer Dauer ist, ist bezüglich der pharmakologischen Therapie ein nitratfreies Intervall (von 12 Stunden) während der Nacht obligat und stellt somit die Wirksamkeit der NO-Donatoren wieder her.
→ C) Langzeitnitrate dürfen nicht abrupt abgesetzt werden, da ansonsten eine erhöhte Angina-pectoris-Anfallshäufigkeit auftritt.
→ Kontraindikationen: Wichtige Kontraindikationen für die Behandlung mit Nitrovasodilatatoren sind insbesondere:
→ I: Schock unterschiedlicher Genese, aber auch der kardiogene Schock, sowie Kollaps und Hypotension mit systolischen Drücken < 90mm/Hg.
→ II: Herzvitien: Insbesondere stenosierende Formen wie die Aortenklappenstenose, aber auch die hypertrophe-obstruktive-CM, da hier die Gefahr der Dekompensation massiv erhöht ist.
→ III: Erhöhter intrakranielle Druck, der durch NO-Donatoren und die damit verbunden Vasodilatation weiter zunimmt.
→ Wechselwirkungen:
→ I: Eine ausgeprägte Interaktion besteht mit den Phosphodiesterase-5-Inhibitoren (z.B. Sildenafil, Tadalafil). Es kommt über die Hemmung des cGMP-Abbaus zur Potenzierung des hämodynamischen Effektes der NO-Donatoren. Folge ist ein schwerwiegender Blutdruckabfall (Todesfälle sind beschrieben).
→ II: In Kombination mit blutdrucksenkenden Pharmaka wie Betablockern, Diuretika (z.B. Schleifendiuretika, Thiazide etc.), Vasodilatatoren, aber auch trizyklischen Antidepressiva und Alkohol kann es zu einer additiven Blutdrucksenkung kommen.
→ III: Die gleichzeitige Gabe von Nitroglycerin intravenös und Heparin bewirkt eine Abschwächung der Heparinwirkung.