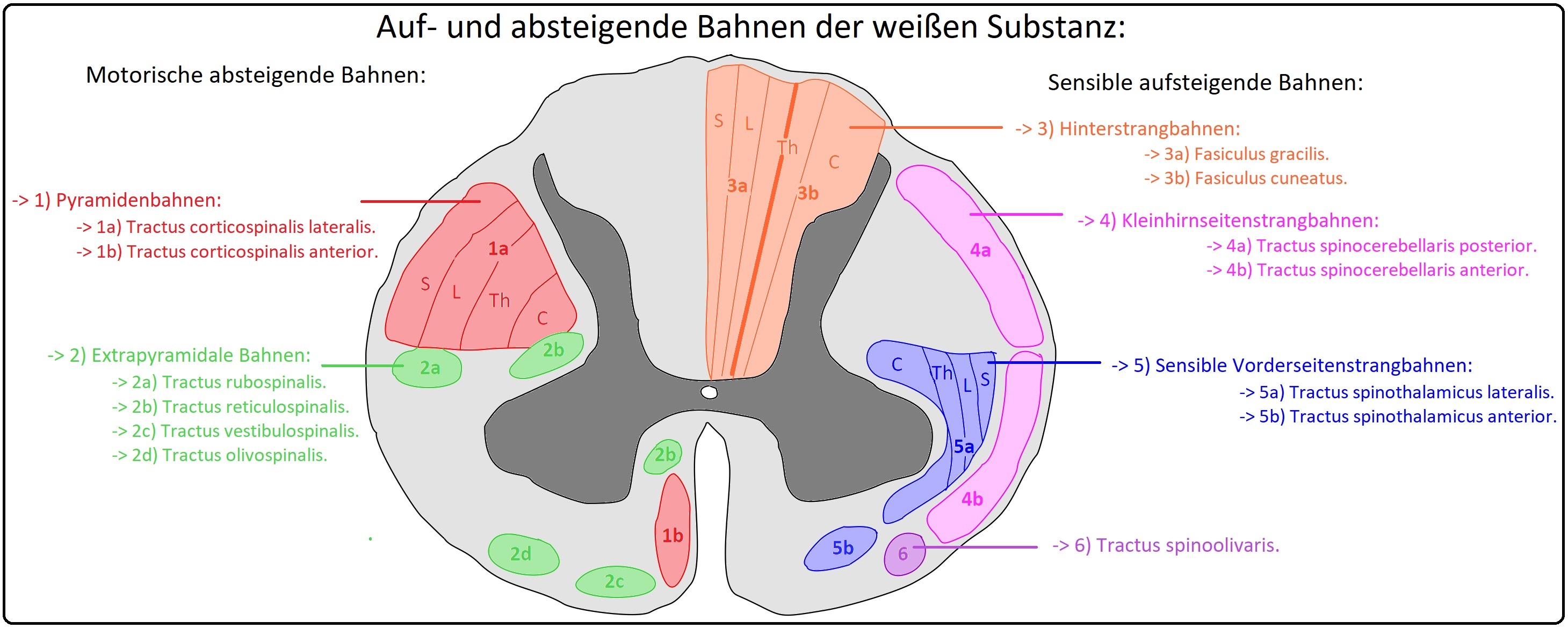
→ Definition: Bei der funikulären Myelose handelt es sich um eine durch Vitamin B12-Mangel hervorgerufene degenerative Schädigung der Hinterstränge, Pyramidenbahn- und Kleinhirnseitenstränge. Klinisches Korrelat sind distale Parästhesien, sensomotorische Paresen sowie eine spinale Ataxie.
→ Epidemiologie: Die funikuläre Myelose manifestiert sich zumeist jenseits des 40.-50. Lebensjahres, wobei keine signifikanten Geschlechtsunterschiede bestehen.
→ Ätiopathogenese: Der Entmarkungsprozess ist Folge einer B12-Avitaminose, die sich aufgrund einer unzureichenden Zufuhr, einem erhöhtem Verbrauch und/oder einer Resorptionsstörung ausbilden kann. Vitamin B12, ein Extrinsic-Factor, kann nur mit Hilfe des in der Magenschleimhaut (Parietalzellen = Belegzellen) gebildeten Intrinsic-Factor im terminalen Ileum resorbiert werden:
→ I: Resorptionsstörung: Chronischer Instrinsic-Factor-Mangel bei Magenresektion, chronisch-atrophischer Autoimmungastritis, aber auch im Zusammenhang eines Malassimilationssyndroms bei der Sprue, Morbus Crohn, Blind-Loop-Syndrom (durch eine gestörte Resorption), Helicobacter-pylori-Infektion, Dünndarmresektion, Pankreasinsuffizienz, Steatorrhoe, parasitär z.B. durch den Fischbandwurm und nicht zuletzt beim Magenkarzinom (bzw. Magenfrühkarzinoms), etc.
→ II: Verminderte Zufuhr: Bei Veganern, aber auch im Rahmen verschiedener Erkrankungen wie z.B. Anorexia nervosa, Alkoholabhängigkeit, etc.
→ III: Vermehrter Verbrauch: Insbesondere Schwangere und Stillende betreffend, aber auch bei älteren Menschen und der Tumorkachexie.
→ IV: Selten medikamenteninduziert durch Protoneninhibitoren, H2-Blocker, Primidon, Neomycin, Phenobarbital, Antiepileptika oder Zytostatika, etc.
→ Pathophysiologie:
→ I: Das in tierischen Nahrungsmitteln vorkommende Vitamin B12 wird an den in den gastralen Belegzellen gebildeten Intrinsic-Factor gebunden und im terminalen Ileum resorbiert.
→ II: Im Organismus wird Vitamin B12 in seine aktiven Formen, das Adenosyl- und Methylcobalamin, überführt.
→ 1) In Anwesenheit von Adenosylcobalamin wird Methylmalonyl-CoA zu Succinyl-CoA umgewandelt. Fehlt es kommt es zur Akkumulation unphysiologischer Metabolite, die sich vor allem in den neuronalen Lipiden ablagern und zu neurologischen/psychiatrischen Störungen führen.
→ 2) Zur Umwandlung von Homocystein zu Methionin wird Methylcobalamin benötigt, sodass ein Mangel zu Störungen des Folsäure-Stoffwechsels mit konsekutiver DNA-Synthese-Störungen u.a. Störungen der Hämatopoese führt.
→ Pathologie: Nach der Lokalisation des primär reversiblen Markscheidenzerfalls wird unterschieden:
→ I: Rückenmark: Subakute, kombinierte Degeneration der Hinter- und Seitenstränge mit früher Vakuolisierung der Markscheiden; im weiteren Krankheitsverlauf auch Axonverlust und Gliose. Es beginnt im unteren Zervikal- und oberen Thorakalmark.
→ II: Supraspinal: Gelegentlich sind Demyelinisierungsherde in Nervus opticus und Chiasmus opticus, in Marklager sowie Hirnstamm und Kleinhirn nachweisbar.
→ III: Peripher: Seltene Demyelinisierungen in peripheren Nerven.
→ Klinik: Die klinische Vollbild ist durch die Symptomtrias aus megaloblastärer hyperchromer Anämie, gastrointestinalen Beschwerden und neurologisch-psychiatrischen Symptomen gekennzeichnet:
→ I: Hämatologische Symptome:
→ 1) Manifestation einer perniziösen Anämie (= hyperchrom, megaloblastär).
→ 2) Des Weiteren kann sich im Krankheitsverlauf eine isolierte Leukozytopenie, aber auch eine Thrombozytopenie oder eine Panzytopenie entwickeln.
→ II: Gastrointestinale Symptome: Mit Hunter Glosstitis (= glatte rote Zunge und Zungenbrennen) durch Atrophie der Zungenpapillen, Magenschmerzen und gelben Skleren oder evtl. einem Ikterus.
→ III: Neurologische Symptome: (sie treten mit 50% der Fälle auf).
→ 1) Langsam progredientes Auftreten einer Tiefensensibilitätsstörung mit spinaler Ataxie.
→ 2) Parästhesien in Füßen und Händen, aber auch Hypästhesie und Schmerzen.
→ 3) Pathologische Reflexe mit aufgehobenen - (bei Polyneuropathie) oder gesteigerten Reflexen (bei Beteiligung der Pyramidenbahn).
→ 4) Neurogene Blasenentleerungsstörungen.
→ 5) Spastische Paresen.
→ 6) Es kann zu Farbsehstörungen und Visusminderung kommen.
→ 7) Insbesondere bei Männern manifestieren sich häufiger Libido- und Potenzstörungen.
→ IV: Psychiatrische Symptome: Antriebsarmut, depressive Verstimmung (bis hin zur Depression), kognitive Einschränkungen bis hin zu Psychosen (vom paranoid-halluzinatorischen Typ).
→ Diagnose:
→ I: Anamnese/klinische Untersuchung: Bei der neurologischen Untersuchung fallen Muskelschwäche, Tiefensensibilitätsstörungen mit Lagesinnstörungen und Pallanästhesie (= Verlust des Vibrationsempfindens), evtl. abgeschwächte oder gesteigerte Muskeleigenreflexe, positive Pyramidenbahnzeichen, etc. auf.
→ II: Labor:
→ 1) Möglicher Nachweis einer hyperchromen megalobastären Anämie, bei Ikterus Anstieg von LDH und Bilirubin.
→ 2) Bestimmung der Vitamin B12-Konzentration im Serum (physiologisch 150-1000pg/ml). Deutlich sensitiver ist die Bestimmung des Holotranscobalamins. Es ist der frühste Indikator für einen beginnenden Vitamin B12-Mangel noch vor Auftreten einer klinischen Symptomatik. Des Weiteren sind die Metaboliten, Methylmalonsäure (> 271nmol/l) und Homocytein (> 25µmol/l), erhöht.
→ 3) Schilling-Test: Oral verabreichtes radioaktiv-markiertes Vitamin B12 wird durch eine anschließende i.m. Injektion von Vitamin B12 verdrängt und über den Urin eliminiert. Besteht eine Resorptionsstörung, liegt das radioaktiv markierte Cobalamin im 24h-Urin < 10% (normal 10-25%). Bei pathologischem Befund wird die Untersuchung nach einer Woche unter gleichzeitiger Gabe von Intrinsic-Factor wiederholt. Ist die Ausscheidung über den Urin nun regelrecht handelt es sich um einen Intrinsic-Factor-Mangel z.B. bei chronisch-atrophischer Gastritis. Ist hingegen der Befund weiterhin pathologisch liegt die Störung im Bereich des Darms (z.B. Malabsorption).
→ III: Elektropysiologie:
→ 1) Bei einem Großteil der Patienten lässt sich eine Verlangsamung der Nervenleitungsgeschwindigkeit (= NLG) registieren (z.B. Suralis-Neurographie mit Verlangsamung der NLG als Nachweis einer peripheren Beteiligung).
→ 2) Bei den somatosensibel evozierten Potenzialen (= SEP) zeigt sich eine verlängerte Latenz der Überleitung sensibler Reize und auch die motorisch evozierten Potenziale sind verzögert.
→ 3) Transkranielle Magnetstimulation: Evtl. verlängerte zentralmotorische Latenz bei Schädigung der Pyramidenbahn.
→ III: MRT: (t2-gewichtet) Hyperintense Singnalgebung im Bereich der Hinterstränge und des subkortikalen periventrikulären Marklagers.
→ IV: Gastroskopie: Mit Biopsie zum Nachweis bzw. Ausschluss einer Autoimmungastritis.
→ Differenzialdiagnose: Von der funikulären Myelose müssen insbesondere nachfolgende neurologische und internistische Erkrankungen abgegrenzt werden:
→ I: Eine hyperchrome megaloblastäre Anämie manifestiert sich auch beim Folsäuremangel, jedoch fehlen charakteristischwerweise die neurologisch-psychiatrischen Symptome bzw. sind deutlich geringer ausgeprägt.
→ II: Rückenmarktumoren und -metastasen.
→ IV: Eine Hypokalzämie weist eine ähnliche Symptomatik mit Tiefensensibilitätsstörungen, Spastiken sowie Pyramidenbahnzeichen auf.
→ V: Weitere Differenzialdiagnosen: Sind insbesondere:
→ 1) Schädigung der Sehnerven bei Intoxikation.
→ 2) Subakute ataktische Störungen bei Prophyrie-Polyneuropathie oder Phenytoin-Intoxikation, etc.
→ 3) Paranoide-halluzinatorische Schizophrenie.
→ Therapie:
→ I: Ist die Vitamin B12 Resorptionsstörung nachgewiesen erfolgt die parenterale Substitution von Vitamin B12 intramuskulär. Initial liegt die Dosis bei 1000µg/d i.m. für 5 Tage, anschließend 1x 1000µg/Woche für 3 Monate und schließlich 1000µg/Monat über weitere 3 Monate oder lebenslang, wenn die Ursache persistiert.
→ II: Zu Therapiebeginn wird eine Kombination mit Folsäure empfohlen.
→ III: Bei z.B. mangelnder Vitamin B12-Zufuhr kann primär auch eine orale Applikation erfolgen.
→ IV: Jährliche Blutbildkontrollen und klinische Untersuchungen sind obligat.
→ Prognose:
→ I: Entscheidend für die Prognose ist die frühzeitiger Diagnosestellung und adäquater Behandlung, sodass eine Restitutio ad Integrum möglich ist.
→ II: Hierbei bilden sich primär die sensiblen -, später die motorischen Ausfälle innerhalb von Wochen bis Monate zurück.
→ III: Existiert jedoch schon eine axonale Degeneration ist eine vollständige Remission ausgeschlossen.