→ Definition:
→ I: Bei einer Erniedrigung der Gesamtkalzium-Plasmakonzentration < 2,2mmol/l (8,8mg/dl) spricht man von einer Hypokalzämie, die mit einer Steigerung der neuromuskulären Erregbarkeit vergesellschaftet ist.
→ II: Es kann sowohl das proteingebundene - als auch das ionisierte Kalzium (< 1,1-0,9mmol/l) betroffen sein.
→ Physiologie:
→ I: Der Normbereich für Kalzium im Serum liegt zwischen 2,1-2,7mmol/l; Man kann 2 Formen unterscheiden:
→ 1) Freies Kalzium: (= ionisiertes, physiologisch aktives Ca2+) Es macht ca. 55% des Gesamtkalziums aus und entspricht 1,0-1,5mmol/l.
→ 2) Gebundenes Kalzium: Hiervon ist ca. 40% an Proteine und ca. 5% an organischen Säuren gebunden.
→ II: Die Kalzium-Homöostase wird hormonell reguliert. Es nehmen insbesondere 3 Hormone eine wichtige Rolle ein:
→ Ätiologie: Nach der Ursache differenziert man bei der Hypokalzämie zwischen einer:
→ I: Verminderung des proteingebundenen Kalziums: Ursache ist eine Hypoalbuminämie unterschiedlicher Genese z.B. aufgrund eines:
→ 1) Nephrotischen Syndrom,
→ 2) Bei Leberzirrhose,
→ 3) Pankreatitis und der
→ 4) Exsudativer Enteropathie.
→ II: Verminderung des ionisierten Kalziums: Hierbei handelt es sich um eine echte Hypokalzämie. Ursachen sind vor allem:
→ 1)
→ 2) Weitere Ursachen: Sind u.a.:
→ A) Medulläres SD-Karzinom mit einer Überproduktion von Calcitonin,
→ B) Mangel an Calcitriol infolge einer chronischen Niereninsuffizienz,
→ D) Pubertät und Schwangerschaft.
→ E) Alkalose: Durch Steigerung der Albuminbindung des Kalziums
→ F) Schock und Sepsis: Bei der Sepsis wird häufig ein sekundärer (erworbener) Hypoparathyreoidismus beobachtet; beim Schock ist die Entstehung der Hypokalzämie noch nicht genau geklärt.
→ G) Wichtige Medikamente, die eine Hypokalzämie induzieren können sind vor allem Schleifendiuretika, Heparin, Theophyllin, etc.
→ Klinik:
→ I: Eine chronische oder milde Form der Hypokalzämie zeigt zumeist keine Symptomatik.
→ II: Erst bei einer Konzentration des ionisierten Kalziums < 0,9mmol/l treten klinische Symptome auf. Hierzu zählen:
→ 1) Neurologische Symptome: Mit Parästhesien, gesteigerter neuronaler Erregbarkeit, hyperaktiven Reflexen, Muskelkrämpfen, tetanischen Anfällen. Des Weiteren:
→ A) Hypokalzämische Tetanie: Assoziiert mit Parästhesien, Pfötchenstellung, Stimmritzenkrampf (Laryngospasmus) und evtl. epileptischen Krampfanfällen bei erhaltenem Bewusstsein.
→ B) Trousseau-Zeichen: Nach Anlage einer RR-Manschette am Arm und mehr-minütiger Kompression des Arms mit dem arteriellen Mitteldruck, kommt es bei positivem Test zur Pfötchenstellung der Hand.
→ C) Chvostek-Zeichen: Ist positiv, wenn beim Beklopfen des N. facialis im Bereich der Wange die Mundwinkel zucken.
→ D) Fibularisphänomen: Durch Beklopfen des Nervus peroneus auf Höhe des Fibulaköpfchens kommt es zur Pronation des Fußes.
→ 2) Kardiovaskuläre Symptome: Hierzu gehören insbesondere eine z.T. therapieresistente arterielle Hypotonie, Bradykardie und die kardiale Insuffizienz mit Abnahme des Herzminutenvolumens. Elektrokardiographisch können ST- und QT- Verlängerungen sowie ein verbreiterter QRS-Komplex z.B. als ektope ventrikuläre Aktivität (= VES), aber auch in Form einer Kammertachykardie nachgewiesen werden.
→ 3) Neuropsychiatrische Symptome: Mit psychischen Veränderungen, Agitiertheit, Verstimmung bis hin zur akuten Psychose und zum hypokalzämischen Durchgangssyndrom.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung: Eruierung der Vorerkrankungen und einzunehmenden Medikamente.
→ II: Labor: Bestimmung der Elektrolyte, insbesondere von Kalzium (Gesamt- und ionisiertes Ca2+) und Phosphat, des Gesamteiweißes sowie Albumins, der Nierenparameter (Harnstoff, Kreatinin) und der Hormone z.B. Parathormon, Kalzitriol und Vitamin D.
→ III: EKG: Siehe EKG-Befund: Hypokalzämie.
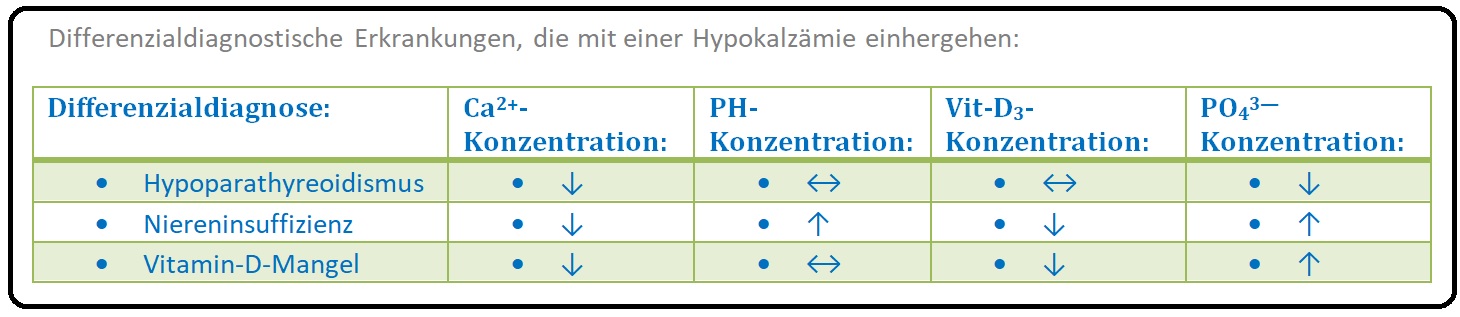
→ Differenzialdiagnose: Abhängig von der Konstellation der Laborparameter können nachfolgende Erkrankungen abgegrenzt werden:
→ Therapie: Bei der Behandlung der Hypokalzämie stehen insbesondere 2 Therapieoption zur Verfügung.
→ I: Kausal mit Behandlung der Grunderkrankung. Bei einer Hypokalzämie auf dem Boden eines Albuminmangels steht eine ursachenorientierte Behandlung im Vordergrund. Aber auch beim Vitamin-D-Mangel ist primär keine Kalziumsubstitution, sondern vielmehr eine Applikation von 0,25mg/d Cholecalciferol indiziert.
→ II: Symptomatische Therapie:
→ 1) Sie erfolgt in der Akutsituation z.B. bei bestehender Tetanie. Hierbei wird zum Ausgleich 10-30ml des 10%-igen Kalziumglukonat in einer Kurzinfusion langsam intravenös appliziert. Die weitere Zuführung richtet sich nach Kontrolle der Serum-Ca2+-Konzentration.
→ 2) In der Langzeittherapie können Kalziumbrausetabletten in einer Dosierung von 0,5 bis maximal 4g/d verabreicht werden.