→ Definition: Beim Gallenblasenkarzinom handelt es sich überwiegend um ein Adenokarzinom, das vom Wandepithel der Gallenblase meist im Bereich des Fundus, ausgeht (Polypen und Adenome stellen eine Präkanzerose dar). Die Prognose ist ausgesprochen schlecht.
→ Epidemiologie:
→ I: Dieser maligne Tumor ist mit einer Inzidenz von 2-3/100000/Jahr selten.
→ II: Frauen sind (2)-4x häufiger als Männer betroffen. Die Häufigkeit des Gallenblasenkarzinom nimmt mit dem Alter zu und erreicht in der 7. Lebensdekade einen Manifestationsgipfel.
→ Ätiopathogenese: Angenommen werden chronisch inflammatorische Prozesse des Gallenblasenepithels durch Gallensteinkonkremente, die über eine Epitheldysplasie zum Karzinom führen (Sequenz der Tumorgenese: Chronische Schleimhautläsion über Entzündung und Regenerationsprozesse zum Carncinoma in situ und Karzinom). Als weitere Risikofaktoren für die Entstehung dieser Neoplasie gehören insbesondere:
→ I: Rezidivierende Cholelithiasis (vor allem bei Gallensteinen die > als 3cm sind).
→ II: Chronische Cholezystitis mit konsekutiver Entwicklung einer Porzellangallenblase (bei der Porzellangallenblase besteht ein Karzinomriisko von bis zu 60%).
→ III: Gallenblasenadenome und die primär-sklerosierende Cholangitis.
→ IV: Mirizzi-Syndrom und kongenitale Fehlbildungen,
→ V: Salmonellen-Dauerausscheider.
→ VI: Chronisch entzündliche Darmerkrankungen (z.B. Colitis ulcerosa, Morbus Crohn), aber auch das Peutz-Jeghers-Syndrom.
→ VII: Mündungsanomalien des Ductus choledochus in den Ductus pancreaticus mit konsekutiven Reflux von Pankreassekret.
→ Klinisch-relevant: Als präkanzeröse Läsionen der Gallenblase gelten insbesondere Epitheldysplasien sowie Gallenblasenadenome, die bei Größenzunahme ein anwachsendes Entartungsrisiko aufweisen.
→ Pathologie:
→ I: Makroskopisch unterscheidet man beim Gallenblasenkarzinom zwischen 2 Haupttypen:
→ 1) Das häufigere diffus infiltrierende Karzinom, bei der die Gallenblasenwand diffus verdickt ist und das Lumen unterschiedlich stark geschrumpft ist und
→ 2) Das seltenere polypoid wachsende Karzinom mit knotiger oder papillärer Oberfläche.
→ II: Die Entstehung beruht auf der Adenom-Dysplasie-Karzinom-Sequenz infolge genetischer Mutationen (RAS-Onkogen; p53 Suppressorgen). Nicht selten infiltriert es in die Leber und das Lig. hepatoduodenale.
→ Klassifikation:
→ I: Histopathologische Klassifizierung:
→ 1) Adenokarzinom, papillär/tubulär: (stellt mit 80% der Fälle die häufigste Form dar) Papilläre Adenokarzinome bestehen histologisch überwiegend aus papilläre Epithelfalten, die von einem kubischen bis hochprimatischen Epithel überkleidet sind. Zudem können sie teilweise intraluminär wachsen und sind dann schwierig von den Gallenblasenadenomen abgrenzbar. Die Prognose bei dem papillären Adenokarzinom wird etwas besser beschrieben.
→ 2) Adenokarzinom vom intestinalen Typ: Diese seltene Form des Adenokarzinoms ist charakterisiert durch das Vorhandensein von tubulären Drüsen und papillären Strukturen, die von Epithelzellen vom intestinalen Typ überkleidet sind. Hierbei sind Becherzellen Kolonepithel-ähnliche Zellen sowie Paneth- und endokrine Zellen eruierbar.
→ 3) Siegelringzellkarzinom: Sehr seltenes Adenokarzinom der Gallenblase, das insbesondere diagnostiziert wird, wenn der Tumor überwiegend (> 50%) aus Siegelringzellen besteht. Charakteristisch bei diesem Karzinom ist die diffuse Ausbreitung in der Gallenblasenwand.
→ 4) Muzinöses Adenokarzinom: Macht etwa 5% aller Gallenblasenkarzinome aus; typisch ist eine starke Schleimbildung der Tumorzellen.
→ 5) Klarzelladenokarzinom: Bezeichnend ist ein glykogenreiches Zytoplasma der Karzinomzellen mit exzentrisch gelegenen und hyperchromatischen Kernen.
→ 6) Adenosquamöses Karzinom: Sie sind sehr selten und bestehen aus 2 Komponenten, einer drüsigen und plattenepithelialen.
→ 7) Plattenepithelkarzinom: Bestehen aus plattenepithelia differenzierten Karzinomzellen. Pathogenetisch
stammen sie am am ehesten von plattenepithelialen Metaplasien der Gallenblase ab.
→ 8) Kleinzelliges Karzinom (= Haferzellkarzinom) und
→ 9) Undifferenziertes Karzinom.
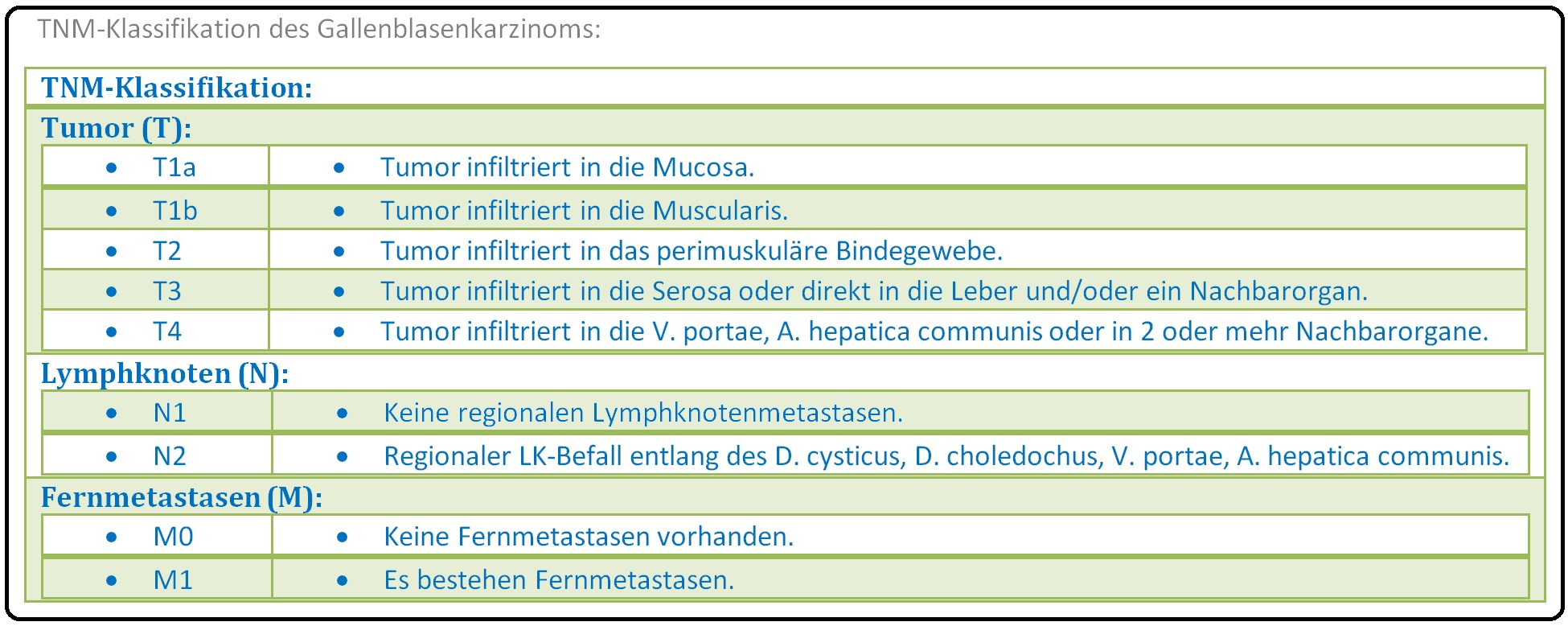
→ II: TNM-Klassifikation:
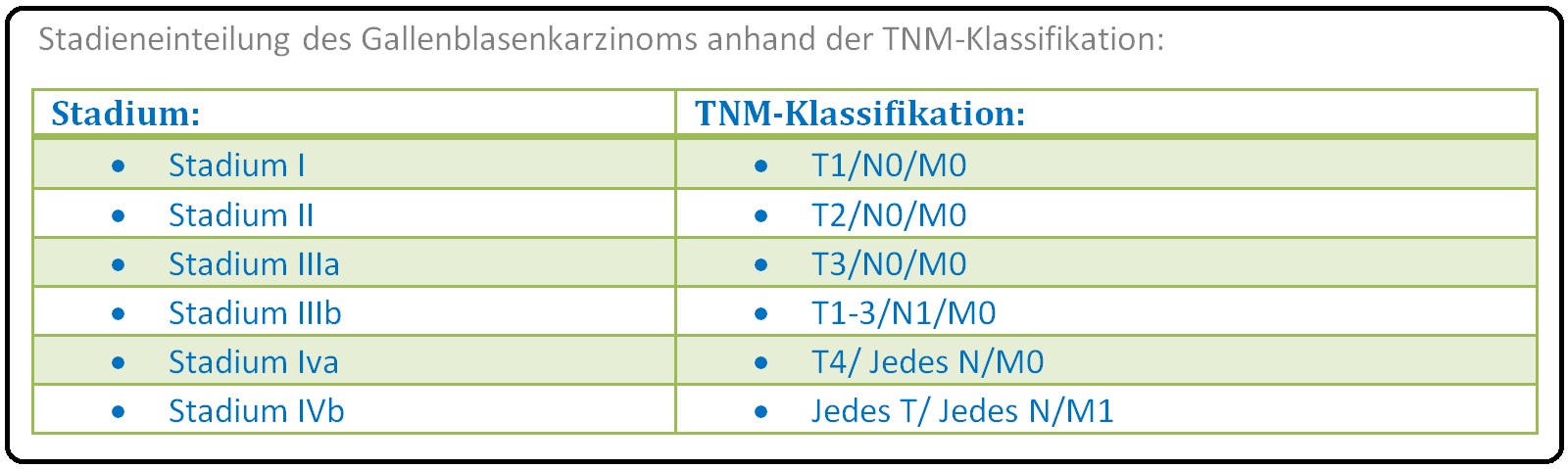
→ Stadieneinteilung: Die Stadieneinteilung des Gallenblasenkarzinoms erfolgt anhand der TNM-Klassifikation:
→ Klinik:
→ I: Das Gallenblasenkarzinom weist keine spezifischen Frühsymptome auf und wird meist erst im späten Stadium durch Metastasierung klinisch sichtbar.
→ II: Die Symptomatik umfasst u.a.:
→ 1) Unspezifische epigastrische Beschwerden, Schmerzen im rechten Oberbauch (in 50% der Fälle), evtl. Pruritus (20%).
→ 2) Massive Gewichtsabnahme infolge einer ausgeprägte Appetitlosigkeit bis hin zur tumorbedingten Kachexie.
→ 3) Stauung- bzw. Verschlussikterus (= progressiver Ikterus) manifestiert sich in bis zu 50% der Fälle, Hepatomegalie und evtl. Aszites bei Peritonealkarzinose.
→ 4) Übelkeit, Erbrechen sowie krampfartige Koliken und
→ 5) B-Symptomatik mit Leistungsknick, subfebrile Temperaturen, Nachtschweiß etc.
→ III: Häufig wird es zufällig im Rahmen einer Cholezystektomie bei symptomatischer Cholelithiasis entdeckt (= sogenanntes " Incidental Carcinoma").
→ Klinisch-relevant:
→ A) In >90% der Fälle bestehen zum Zeitpunkt der Diagnosestellung gleichzeitig Gallensteine.
→ B) Courvoisier-Zeichen: Schmerzlose Gallenblasenvergrößerung sowie Ikterus (inbesondere bei Ummauerung des Gallenganges).
→ Metastasierung:
→ I: Das Gallenblasenkarzinom metastasiert frühzeitig lymphogen in regionären Lymphknoten im Bereich der Leberpforte, anschließend entlang der Ductus cystius und Ductus choledochus und der Portalvene in die peripankreatischen, perigastrischen und paraaortalen Lymphknoten (zum Zeitpunkt der Operation findet man bei der Hälfte der Patienten bereits Metastasen).
→ II: Auch eine Infiltration per continuitatem in die Leber, extrahepatischen Gallengänge, Magen, Pankreas, Duodenum, Kolon und nicht zuletzt Omentum.
→ III: Erst im Spätstadium kommt es über die Pfortader (Vena portae, A. hepatica) zur hämatogenen Metastasierung in Leber (Lebermetastasen), Lunge, Skelett, Niere, Nebenniere und Ovarien etc.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung: Tastbarer Tumor im Bereich des Gallenblasenlagers; Kratzspuren infolge eines generalisierten Pruritus.
→ II: Labor:
→ 1) Erhöhung der Cholestase-Parameter yGT, AP, LAP, direktem Bilirubin.
→ 2) Weitere Parameter sind evtl. GOT und GPT.
→ 3) Tumormarker: Sind CA19-9 und CEA.
→ III: Sonographie: Sonographisch zeigt sich eine unregelmäßige Form der Gallenblase sowie eine deutlich verdickte Gallenblasenwand mit echoarmen, irregulären Strukturen, die ins Gallenblasenlumen hineinreichen. Häufig sind zusätzlich noch Gallensteine nachweisbar.
→ IV: Spiral-CT: Bei unklarem Sonographie-Befund, evtl. Nachweis von Leber- und weiteren Metastasen.
→ V: Weitere Untersuchungen: ERC(P) zum Ausschluss eines Befalls der intra- und extrahepatischen Gallengänge; evtl. PTC (= perkutane transhepatische Cholangiographie: diese ermöglicht die Einlage einer perkutanen transhepatischen Ableitung.
→ Differenzialdiagnose: Vom Gallenblasenkarzinom müssen u.a. nachfolgende Erkrankungen abgegrenzt werden:
→ I: Ikterus anderer Genese,
→ II: Cholelithiasis,
→ III: Insbesondere beim diffus infiltrierenden Karzinom kann die makroskopische Differenzialdiagnose zur chronischen Cholezystitis schwierig sein.
→ IV: Cholangiozelluläres Karzinom.
→ Therapie: Bei einem großer Anteil der Fälle besteht zur Diagnosestellung eine Inoperabilität.
→ I: Operative Therapie:
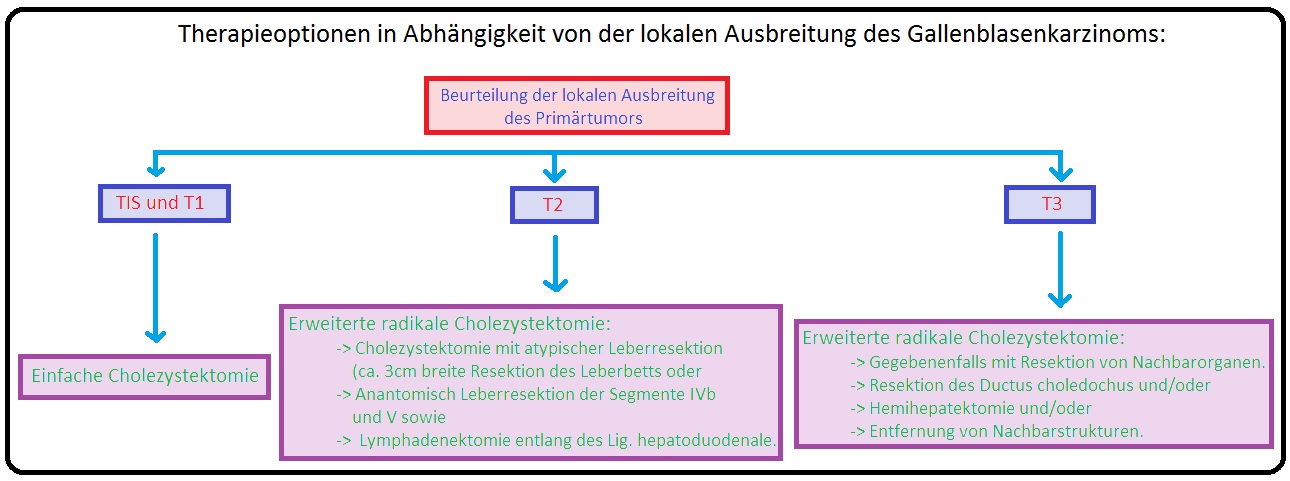
→ 1) Stadium I: Hierbei ist eine Cholezystektomie ausreichend.
→ 2) Stadium II: Cholezystektomie und Resektion des Gallenblasenlagers mit einem Sicherheitsabstand von 3cm + LK-Dissektion im Lig. hepatoduodenale, ggf. bis zum Truncus coeliacus. Evtl. Leberresektion der Segmente IV und V.
→ 3) Stadium III: Bei einer auf die rechte Leber begrenzte Infiltration des Gallenblasenkarzinoms ist eine Leberteilresektion mit Lymphadenektomie und Entfernung der rechten Kolonflexur indiziert. Bei Infiltration in den Ductus choledochus wird dieser reseziert.
→ II: Palliative Therapie: Ziel ist die Erhaltung des Gallenblasenflusses durch:
→ 1) ERC: Einlage einer Endoprothese (Stent) in die Tumorstenose.
→ 2) PTC: Falls eine ERC nicht möglich ist.
→ 3) Biliodigestive Anastomose: Operatives Verfahren zur Erhaltung des Gallenabflusses mittels Hepatojejuno- oder Choledochojejunostomie und Roux-Anastomose (= bilidigestive Anastomose).
→ 4) Eine Chemotherapie mit Cisplatin und Gemcitabin kann versucht werden.
→ Prognose: Die Prognose ist aufgrund der meist späten Diagnosestellung (meist keine kurative Therapie mehr möglich) sehr schlecht. Die durchschnittliche postoperative Überlebenszeit beträgt 2-8 Monate, die 5-Jahresüberlebenschance liegt unter 5%.