→ Definition:
→ I: Die Therapieresistenz ist definiert als ein fehlendes/unzureichendes Ansprechen auf 2 adäquate Behandlungsversuche mit 2 unterschiedlichen Antipsychotika (mindestens ein atypisches Neuroleptikum).
→ II: Um von einer Non-Response zu sprechen, muss das Medikament in ausreichender Dosis und über einen Zeitraum von mindestens 2-4 (bzw. 4-8) Wochen verabreicht worden sein (Siehe auch Pharmakotherapie der Schizophrenie).
→ Ursachen der Non-Response: Besteht ein Nicht- Ansprechen auf ein bestimmtes Antipsychotikum, sollten vor einem Therapiewechsel folgende Faktoren abgeklärt werden:
→ I: Diagnose-Überprüfung,
→ II: Medikamentös induzierte Nebenwirkungen, die den Therapieerfolg maskieren. Beispiele hierfür sind u.a.:
→ 1) Eine z.B. durch Aripiprazol ausgelöste Akathisie (= Sitzunruhe) kann einer Unruhe während der akuten Psychose ähneln.
→ 2) Eine durch klassische Neuroleptika hervorgerufene Akinese im Rahmen eines medikamentös induzierten Parkinsonoids kann mit der Negativsymptomatik der Schizophrenie verwechselt werden.
→ III: Besteht beim Patienten eine ausreichende Compliance (regelmäßige Einnahme des Medikamentes).
→ Klinisch-relevant:
→ A) Bis zu 50% der Patienten mit Schizophrenie weisen aufgrund fehlender Krankheitseinsicht eine schlechte Compliance auf.
→ B) Um die genaue Ursache des Non-Response zu eruieren, sollte eine Serumspiegel-Kontrolle für die Substanz erfolgen.
→ B) Indikationen für eine Serumspiegelkontrolle sind:
→ 1) Ausschluss eines Non-Compliance,
→ 2) Bei adäquater Einnahme und Compliance Ausschluss eines zu schnellen Medikamentenabbaus aufgrund eines Polymorphismus des Cytochrom-P-450-Systems = Ultra-rapid-metabolizer.
→ 3) Ausgeprägte NW bei adäquater Dosierung aufgrund einer zu langsamen Medikamentenmetabolisierung = poor-metabolizer.
→ 4) Ausschluss von Medikamenteninteraktionen und anderer Faktoren, die einen Metabolismus des Medikamentes beschleunigen (z.B. Kaffee, Rauchen) oder hemmen.
→ Medikamentenumstellung:
→ II: Beispiel: So kann z.B. Quetiapin, ein Multirezeptorantagonist, ersetzt werden durch Amisulprid, einem selektiven Dopaminantagonist.
→ III: Umstellungsstrategien: Es bestehen verschiedene Möglichkeiten:
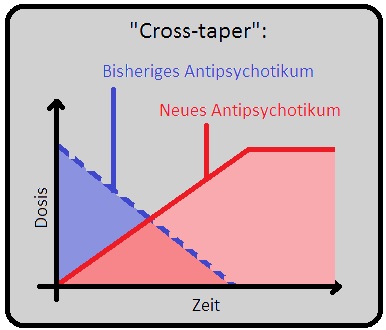
→ 1) Cross-taper: Hierbei wird das primäre Medikament langsam verringert, während das neu applizierte langsam aufdosiert wird.
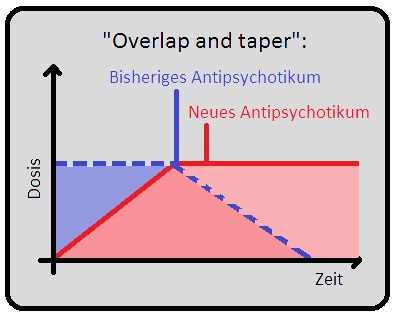
→ 2) Operlap and taper: Das ursprüngliche Medikament wird solange mit gleicher Dosis verabreicht, bis das neue Medikament die Zieldosis erreicht hat.
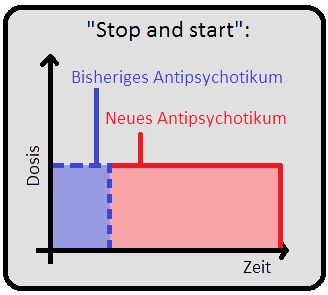
→ 3) Stop-and-start: In Einzelfällen kann das ursprüngliche Medikament abrupt abgesetzt und mit dem neuen begonnen werden.
→ Therapieresistenz:
→ I: Besteht per definitionem eine Therapieresistenz, ist die Umstellung auf Clozapin, das den anderen Antipsychotika in der Wirksamkeit deutlich überlegen ist, indiziert.
→ II: Clozapin wird einschleichend mit einer initialen Tagesdosis von 12,5mg/d und langsamer Steigerung auf eine Zieldosis von 100-400mg/d (bis max. 600mg/d) appliziert.
→ III: Der therapeutische Serumspiegel variiert individuell und liegt bei 350-600ng/ml, wobei in den ersten 18 Wochen wegen der Gefahr einer vital-bedrohlichen Agranulozytose wöchentliche Blutbildkontrollen erfolgen sollten.
→ IV: Eine Elektrokrampftherapie kann bei eindeutliger medikamentösen Therapieresistenz (ausreichender Dosis und Zeitdauer) als ultima ratio erwogen werden. Bei der EKT erfolgt eine charakteristische Indexphase mit 6-12 Behandlungen und einer anschließenden Erhaltungs-EKT.
→ Klinisch-relevant: Vorgehen beim Nicht-Erreichen des therapeutischen Plasmaspiegels:
→ A) Inhibition der Clozapin-Metabolisierung durch Hemmung der CYP1A2 z.B. durch Fluvoxamin (Initialdosis 12,5-25mg).
→ B) Augmentation: Zur Symptomverbesserung Augmentation von Clozapin mit einem D2-Rezeptor-Antagonisten (insbesondere mit den neueren atypischen Neuroleptika) wie Risperidon, Fluphenazin oder Amisulprid (= besonders geeignet, da keine Medikamenteninteraktionen bestehen).