→ Definition: Beim kolorektalen Karzinom handelt es sich um eine sporadisch oder hereditär auftretende maligne Neoplasie, die zumeist von der Dickdarmschleimhaut ausgeht (Adenokarzinom). Nach der Lokalisation wird differenziert zwischen einem:
→ I: Rektum-Ca: Bei einer Distanz von 16cm abanal spricht man von einem Rektumkarzinom,
→ II: Kolon.Ca: Darüber hinaus von einem Kolonkarzinom.
→ Epidemiologie:
→ I: Das kolorektale Karzinom ist eines der häufigsten Karzinome in der westlichen Welt. Bei Frauen ist es nach dem Mamma-Karzinom das 2.- bei Männern nach dem Bronchial- und Prostatakarzinom das 3.-häufigste Malignom.
→ II: Männer sind etwas häufiger als Frauen betroffen, wobei der Manifestationsgipfel in der 6.-7- Lebensdekade liegt.
→ III: Ein früheres Auftreten des kolorektalen Karzinoms in der Adoleszenz (20. Lebensjahr) weist auf eine hereditäre Form z.B. familiäre Adenomatosen hin.
→ Ätiopathogenese:
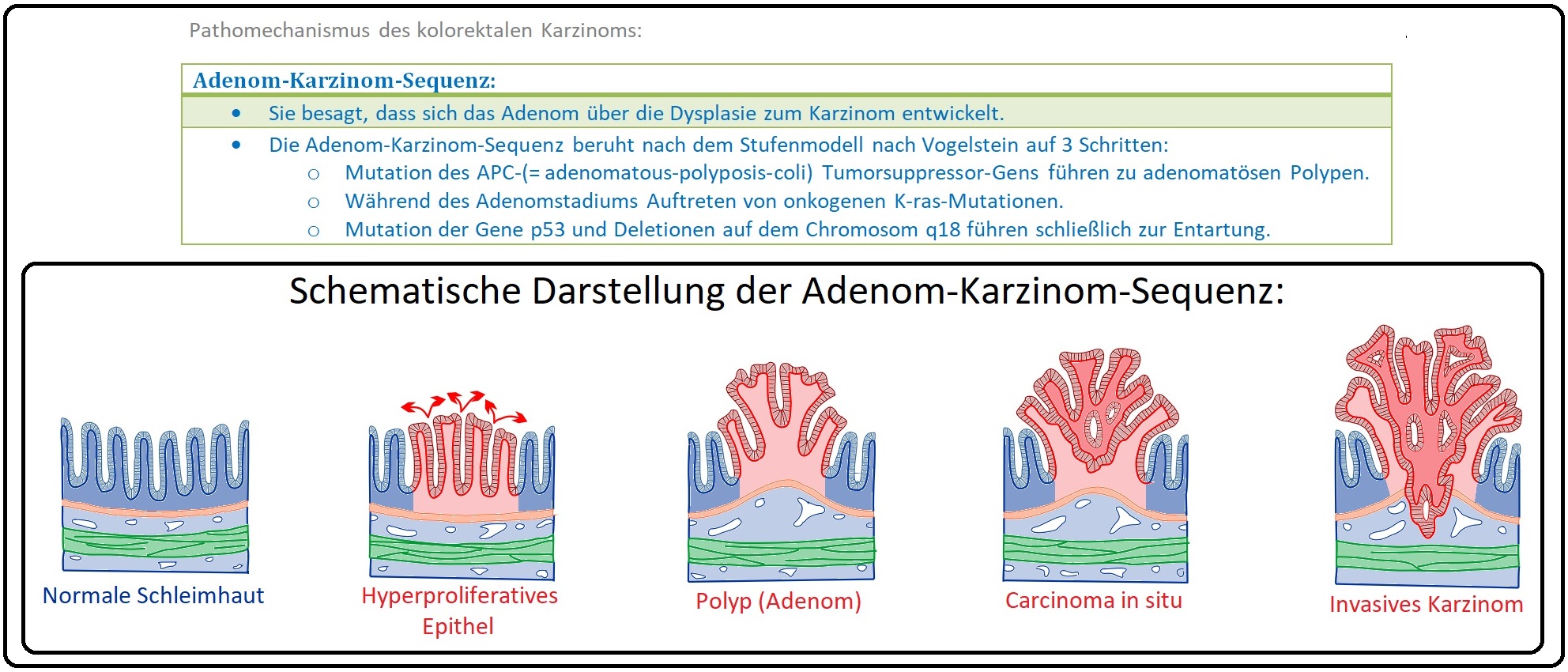
→ I: Fast alle kolorektale Karzinome (> 95% der Fälle) entwickeln auf dem Boden eines kolorektalen Adenoms im Sinne der Adenom-Dysplasie-Karzinom-Sequenz.
→ II: Die weiteren 5% sind überwiegend auf genetische Faktoren zurückzuführen (vor allem die familiären Formen werden autosomal-dominant vererbt). Hierzu zählen insbesondere:
→ 1) Dickdarmkarzinome in der Familienanamnese,
→ 2) Hereditäres kolorektales Karzinom ohne Polyposis (= HNPCC),
→ 3) Familiäre adenomatöse Polyposis (= FAP) sowie
→ 4) Intestinale Polyposis-Syndrome wie die familiäre juvenile Polyposis und das Peutz-Jeghers-Syndrom, etc.
→ III: Weitere Risikofaktoren: Für die Entwicklung eines kolorektalen Karzinoms sind u.a.:
→ 1) Chronisch-entzündliche Darmerkrankungen z.B. Morbus Crohn und v.a. Colitis ulcerosa,
→ 2) Höheres Lebensalter und tierische Nahrungsfette sowie zu wenig Ballaststoffe,
→ 3) BMI > 25 und mangelnde körperliche Bewegung, Rauchen, etc.
→ Lokalisation:
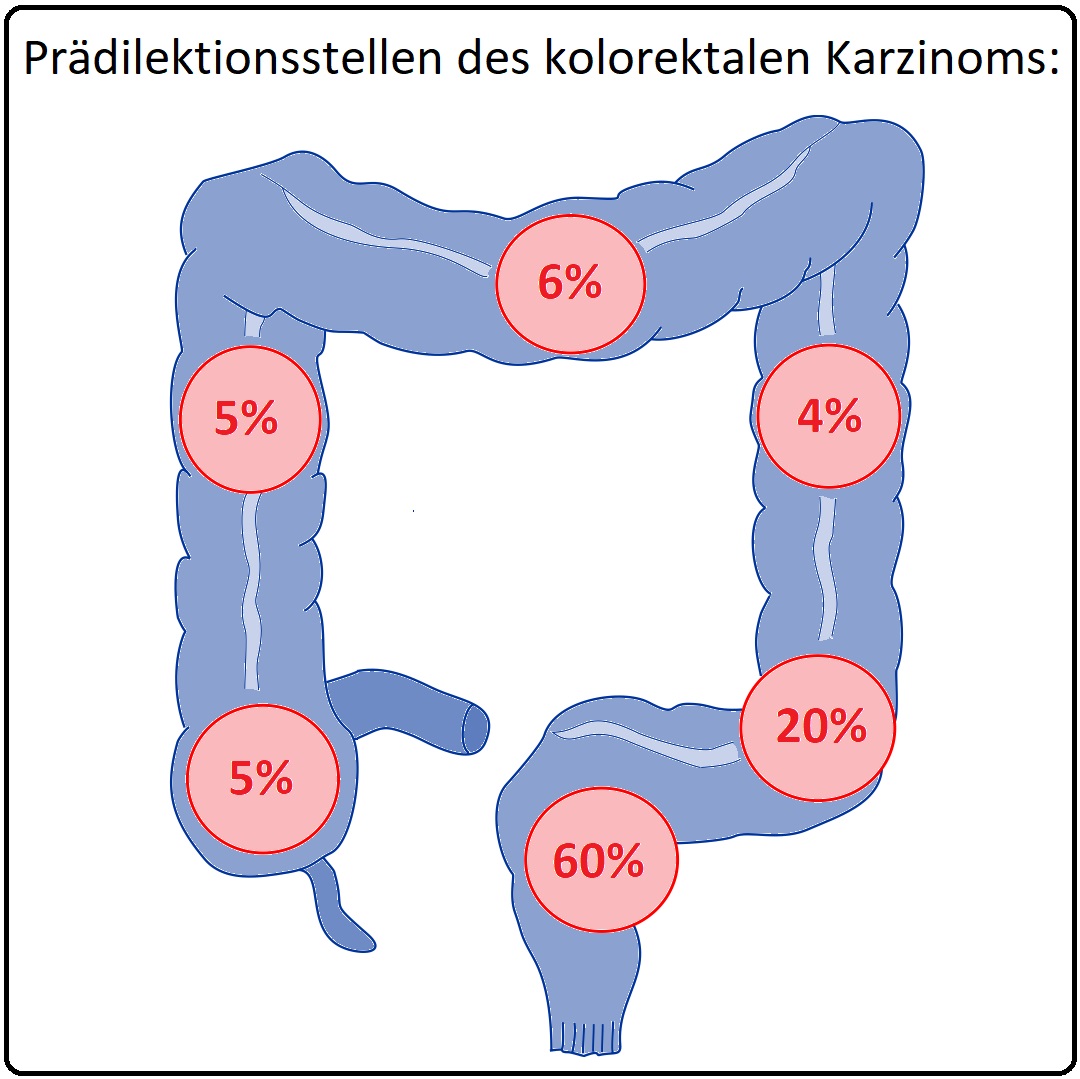
→ I: 60% der kolorektalen Karzinome sind im Rektum, 20% im Sigma, 10% im Zäkum bzw. Colon ascendens und weitere 10% im restlichen Kolon lokalisiert.
→ II: Es kann zudem nochmals unterschieden werden zwischen:
→ 1) Synchrones Vorkommen: Es besteht gleichzeitig ein Zweittumor; manifestiert sich in 3-5% der Fälle.
→ 2) Metachrones Vorkommen: Neues, nicht an der Anastomose auftretendes kolorektales Karzinom; frühsten 6 Monate nach Resektion des Primärtumor; manifestiert sich in 1-3% der sporadischen Form.
→ Pathologie:
→ I: Das Adenokarzinom stellt mit > 80% der Fälle die häufigste Form. Weitere seltene Typen sind u.a. muzinöses Adenokarzinom (10%), Plattenepithel-, Siegelringzell-, adenosquamöses -, kleinzelliges und undifferenziertes Karzinom (2%).
→ II: Makroskopisches Wachstum: Beim kolorektalen Karzinom werden nach der Wachstumsform verschiedene Typen differenziert:
→ 1) Ulzerierter Tumor exkaviert.
→ 2) Sessil polypoider Tumor, nodulär oder läppchenförmig.
→ 3) Anulärer, stenosierender Tumor und
→ 4) Flach-prominenter Tumor.
→ III: Malignitätsgrade: (= Grading) Hier unterscheidet man zwischen gut differenziert (G1), mäßiggradig differenziert (G2), schlecht differenziert (G3, Siegelringzell-Karzinom ist immer G3) und G4, die undifferenzierte bzw. kleinzellige Form. Nach WHO sind:
→ 1) G1 und G2 „low-grade“- sowie
→ 2) G3 und G4 „ high-grade“ -Karzinome.
→ Metastasierung: Initial erfolgt das Tumorwachstum zumeist polypoid in Richtung Darmlumen. Zusätzlich kann es gleichzeitig zum infiltrativen Wachstum
in die Muscularis propria und in die Serosa kommen. Im weiteren erfolgt die Ausbreitung:
→ I: Lymphogene Metastasierung: Das Kolonkarzinom metastasiert in die lokoregionären Lymphknoten (später auch in die mesenterialen Lymphknoten entlang derarteriellen Gefäße); die lymphogene Ausbreitung des Rektumkarzinoms erfolgt je nach Lokalisation über 3 Wege; die Prognose des Rektumkarzinoms ist umso ungünstiger je tiefer es (von der Anokutanlinie betrachtet) sitzt:
→ 1) Hoch-sitzend: (8-16cm) Metastasieren in die paraaortalen Lymphknoten (1. Metastasenstraße).
→ 2) Mittlere Etage: (4-8cm) Zusätzlich im Bereich der Beckenwand (2. Metastasenstraße).
→ 3) Tief-sitzend: (0-4cm) Zusätzlich noch die inguinalen Lymphknoten (3. Metastasenstraße).
→ II: Hämatogene Metastasierung: Erfolgt initial über die Vena portae in die Leber, anschließend in Lunge und Skelett.
→ III: Selten (per continuitatem) als z.B. lokale Fisteln in Nachbarorgane.
→ Klinik: Die klinischen Beschwerden treten überwiegend im fortgeschrittenen Stadium auf, da der Tumor nur sehr langsam wächst und für Jahre klinisch stumm bleibt. Die Symptomatik ist zumeist sehr uncharakteristisch und variiert abhängig von der Lokalisation des Tumors.
→ I: Allgemeinsymptome: Mit Gewichtsverlust, Müdigkeit, Abgeschlagenheit und Leistungsminderung sowie evtl. Fieber (aufgrund von Nekrosen und Lokalinfektionen).
→ II: Leibesschmerzen und wechselnde Stuhlgewohnheiten (Änderungen der Stuhlgewohnheiten mit einer Dauer von mehr als 3 Wochen).
→ III: Blutauflagerungen (= Hämatochezie) und Meläna (evtl. auch okkult).
→ IV: Entwicklung einer hypochromen mikrozytären Anämie (Eisenmangelanämie).
→ Komplikationen: Wichtige und z.T. schwerwiegende Komplikationen beim kolorektalen Karzinom sind insbesondere:
→ I: Lumenobstruktion mit der Ausbildung eines mechanischen (Sub-) Ileus.
→ II: Infektionen und mögliche Entwicklung einer Bakteriämie mit Streptococcus bovis oder einer Clostridium-septicum-Sepsis.
→ III: Darmperforation mit konsekutiver Peritonitis.
→ Diagnose:
→ I: Anamnese/Klinische Untersuchung:
→ 1) Umfangreiche Eigen- und Familienanamnese, einschließlich der Erfassung von Lebensstil und Vorerkrankungen, etc.
→ 2) Bei der körperlichen Untersuchung stehen die rektal-digitale Austastung (es lassen sich über diese Untersuchung bis zu 25% der Rektumkarzinome eruieren) sowie der Hämokulttest (ist durch das intermittierende Blutungsverhalten des Karzinoms in bis zu 50% falsch negativ) im Vordergrund.
→ II: Diagnostischer Goldstandard des kolorektalen Karzinoms stellt die komplette Koloskopie des Dickdarms mit Biopsie dar. Ist sie aufgrund z.B. möglicher Stenosen nicht möglich, kommen CT- und MR-Kolonographie (= virtuelle Endoskopie) zum Einsatz.
→ III: Staging: Beim Tumor-staging stehen die Erfassung von Lebermetastasen und Lungen- (v.a. Rektumkarzinom) mittels Sonographie, Röntgen-Thorax und CT im Vordergrund.
→ III: Labor: Die Tumormarker CEA und Ca19-9 sind zur Diagnosestellung weniger spezifisch, korrelieren aber mit der Tumormasse und dienen insbesondere der postoperativen Verlaufskontrolle (bei kompletter Tumorresektion R0 normalisieren sich die präoperativ erhöhten Werte und steigen bei Rezidiven erneut an).
→ Klassifikation:
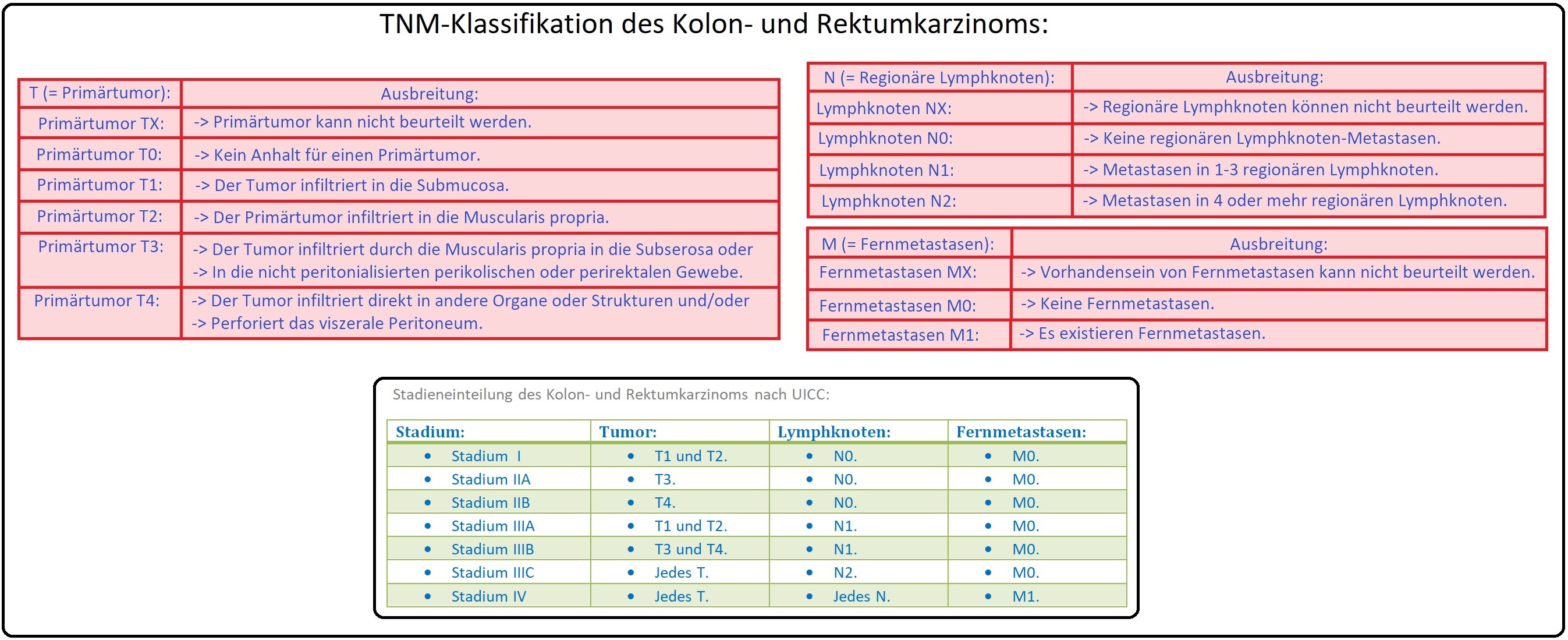
→ I: Die Einteilung des Kolon- und Rektumkarzinom erfolgt (UICC) mit Hilfe der TNM-Klassifikation:
→ II: Eine weitere Klassifikation erfolgt nach Dukes kommt aus dem angloamerikanischen Sprachraum und findet heutzutage kaum (keine) Anwendung mehr. Sie beinhaltet:
→ 1) Dukes A: Das Karzinom infiltriert in Mukosa (T1) und Submucosa (T2).
→ 2) Dukes B: Es kommt zum Befall des perikolischen bzw. perirektalen Fettgewebes (T3/T4).
→ 4) Dukes C: Es manifestieren sich Lymphknotenmetastasen (N1/N2) zum einen im Bereich der regionären Lymphknoten (C1) oder der paraaortalen Lymphknoten (C2).
→ 5) Dukes D: Es bestehen Fernmetastasen (z.B. Lebermetastasen).
→ Differenzialdiagnose: Vom kolorektalen Karzinom müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Hämorrhoiden (peranaler Blutabgang),
→ II: Divertikulose und Divertikulitis.
→ III: Chronisch entzündliche Darmerkrankungen insbesondere Morbus Crohn und Colitis ulcerosa, aber auch die ischämische Kolitis.
→ IV: Weitere maligne Neoplasien wie wie Lymphome, neuroendokrine Karzinome oder sehr selten GIST.
→ V: Weitere Differenzialdiagnosen: Sind insbesondere Colon irritabile, Angiektasien, Endometriose, benigne Strikturen, etc.
→ Therapie: Ziel der Behandlung ist die operative R0-Resektion (=kurativ) mit konsekutiver Entfernung des Primärtumors, einschließlich regionaler Lymphknoten und evtl. isolierter Metastasen (Leber, Lungen).
→ I: Operative Therapie: Die Resektion erfolgt in No-Touch-Technik mit Ligatur der zu- und abführenden Gefäße. Nach der Lokalisation des Primärtumors werden unterschiedliche Verfahren angewandt:
→ 1) Rektumkarzinom: Bei Malignomen im oberen und mittleren Drittel erfolgt eine En-Bloc-Entfernung als anteriore sphinktererhaltende Rektumresektion. Bei Tumoren im unteren Drittel (bei denen der Sicherheitsabstand < 3cm) ist eine abdominoperineale Rektumexirpation mit Anlage eines Kolostomas, als sogenannte Hartmann-Operation, indiziert.
→ 2) Kolonkarzinom: Auch hier wird eine En-bloc-Resektion je nach Lokalisation im Sinne einer rechten oder linken Hemikolektomie bzw. einer Transversumresektion durchgeführt (siehe auch chirurgische Therapie des kolorektalen Karzinoms).
→ II: Adjuvante Therapie: Die adjuvante Chemotherapie ist im Stadium II und III eindeutig indiziert. Sie wird auch als palliative Behandlung in R2-Situationen oder bei Metastasierung empfohlen. Die besten Ergebnisse weist das FOLFOX-Schema (Oxaliplatin + 5-Fluoruracil/Folinsäure) beim Kolonkarzinom. Beim Rektumkarzinom wird als Standard eine kombinierte Radiochemotherapie als adjuvante Behandlung (insbesondere wenn keine neoadjuvante Radiochemotherapie erfolgt ist) durchgeführt.
→ III: Palliativmaßnahmen: Sie umfassen u.a.:
→ 1) Unter Palliativ-Operation werden Eingriffe verstanden, bei denen durch das fortgeschrittene Tumorstadium Reste der Malignome belassen werden. Durch diese Resektion wird versucht zum einen Komplikationen zu beseitigen, zum anderen die Lebenserwartung des Patienten zu verlängern.
→ 2) Umgehungsanastomosen, endoskopische (Metall-) Stenteinlage und Anlage eines Anus praeter.
→ 3) Weitere palliative Interventionen sind insbesondere die Lasertherapie, Argon-Plasma-Koagulation oder die Elektrotherapie.
→ Nachsorge: Regelmäßige standardisierte Nachsorgeuntersuchungen zur Früherkennung von Rezidiven und Metastasen sind obligat und umfassen:
→ Prognose:
→ I: Die Prognose ist insbesondere von folgenden Faktoren abhängig:
→ 1) Stadium des kolorektalen Karzinoms, das vor allem durch die Infiltrationstiefe, Lymphknotenbefall, Organbefall nach der TNM-Klassifikation eingeteilt wird.
→ 2) Nach dem Differenzierungsgrad (G) und dem histologischen Typus, die das biologische Verhalten des Tumors bestimmt.
→ 3) Gerade beim Rektumkarzinom ist die Höhenlokalisation aufgrund verschiedener Metastasierungswege und der direkten Ausbreitung (= per continuitatem) von besonderer Bedeutung.
→ II: Die 5-Jahresüberlebensrate nach radikaler R0-Resektion konnte auf bis zu 70% gesteigert werden. Hierbei fallen auf das Tumorstadium T1 90-100%, Stadium T2 70-85% und das Stadium T3 50-70%.
→ III: Der große Anteil der Tumorrezidive wird innerhalb der ersten 18 Monate nach Ersteingriff diagnostiziert (nur selten treten sie in den ersten 3 Jahren auf).
→ Prophylaxe: Zur Früherkennung existiert für die Nichtrisiko-Patienten eine sogenannte Vorsorge-Untersuchung als fäkaler Okkult-Bluttest (bei Frauen ab dem 35. Lebensjahr, bei Männer ab dem 45. Lebensjahr) bzw. eine Früherkennungskoloskopie. Bei Risikopatienten (hereditäre Form) sind die Vorsorgeuntersuchungen deutlich früher angelegt.