→ Definition: Das Reizdarm-Syndrom stellt eine sehr häufige funktionelle Darmstörung (abdominale Symptome mit Störungen der Defäkation) ohne Nachweis einer organischen Ursache dar. Es handelt sich bei diesem Syndrom immer um eine Ausschlussdiagnose.
→ Epidemiologie:
→ I: 20-30% der deutschen Bevölkerung weist das Reizdarm-Syndrom auf, wobei 2/3 der Betroffenen Frauen sind.
→ II: Der Erkrankungsbeginn liegt überwiegend im frühen Erwachsenenalter.
→ Ätiopathogenese: Bei der Entstehung des RDS geht man von einer multifaktoriellen Genese aus, ist jedoch abschließend noch nicht vollständig geklärt. Wichtige Faktoren sind insbesondere:
→ I: Genetische: Es zeigt sich eine erhöhte Konkordanz bei eineiigen Zwillingen. Hierbei sind insbesondere die genetischen molekularen Mechanismen, die u.a. die entzündlichen Veränderungen modulieren z.B. Interleukin 10, veränderter Growth-factor ß1, aber auch ein G-Protein-Polymorphismus zu nennen.
→ II: Biologische Faktoren: Viszerale Hyperalgesie, die evtl. auf eine Veränderung der Neurorezeptoren-Sensibilität und der zentralen Verarbeitung von Schmerzsensationen beruht.
→ III: Eine weitere bedeutende Rolle in der Genese des Colon irritabile (Reizdarm-Syndrom) spielen psychogene Einflüsse.
→ Klassifikation: Beim Colon irritabile existiert zum einen die ROM-II-Kriterien sowie eine weitere Unterteilung:
→ I: Rom-II-Kriterien:
→ II: Klassifikation: Die symptomatischen Beschwerden, welche vom Darm ausgehen und mindestens über 12 Wochen in den letzten 12 Monaten persistieren oder rezidivieren, werden in 4 Subtypen unterteilt:
→ 1) Schmerz-Typ,
→ 2) Diarrhö-Typ,
→ 3) Obstipation-Typ und
→ 4) Gas-Bläh-Typ.
→ Klinik:
→ I: Leitsymptom der Erkrankung sind wechselnde Bauchschmerzen zumeist im linken unteren Quadranten in Verbindung mit Obstipation (Schafkot, Bleistift-, selten auch mit Schleimbeimengungen), zum Teil im Wechsel mit Diarrhö.
→ II: Einige Patienten klagen aber auch über morgendliche Diarrhö ohne Schmerzen, wobei der Stuhl primär fest, anschließend breiig und schließlich wässrig ist.
→ III: Charakteristischerweise kommt es nach Nahrungsaufnahme zu gastrointestinalen Symptomen wie Völlegefühl, hörbare Darmgeräusche, Flatulenz, Meteorismus, Aufstoßen und Sodbrennen.
→ IV: Auch die Besserung der Symptomatik nach Bauchmassagen und Defäkation sowie das Sistieren der Beschwerden in der Nacht sind typisch für das Reizdarm-Syndrom.
→ V: Weitere Symptome: Sind häufig vegetativen Ursprungs und umfassen:
→ 1) Kopfschmerzen,
→ 2) Schlafstörungen insbesondere Schlaflosigkeit und depressive Verstimmung (Depression).
→ 3) Dysurie und Dysmenorrhö.
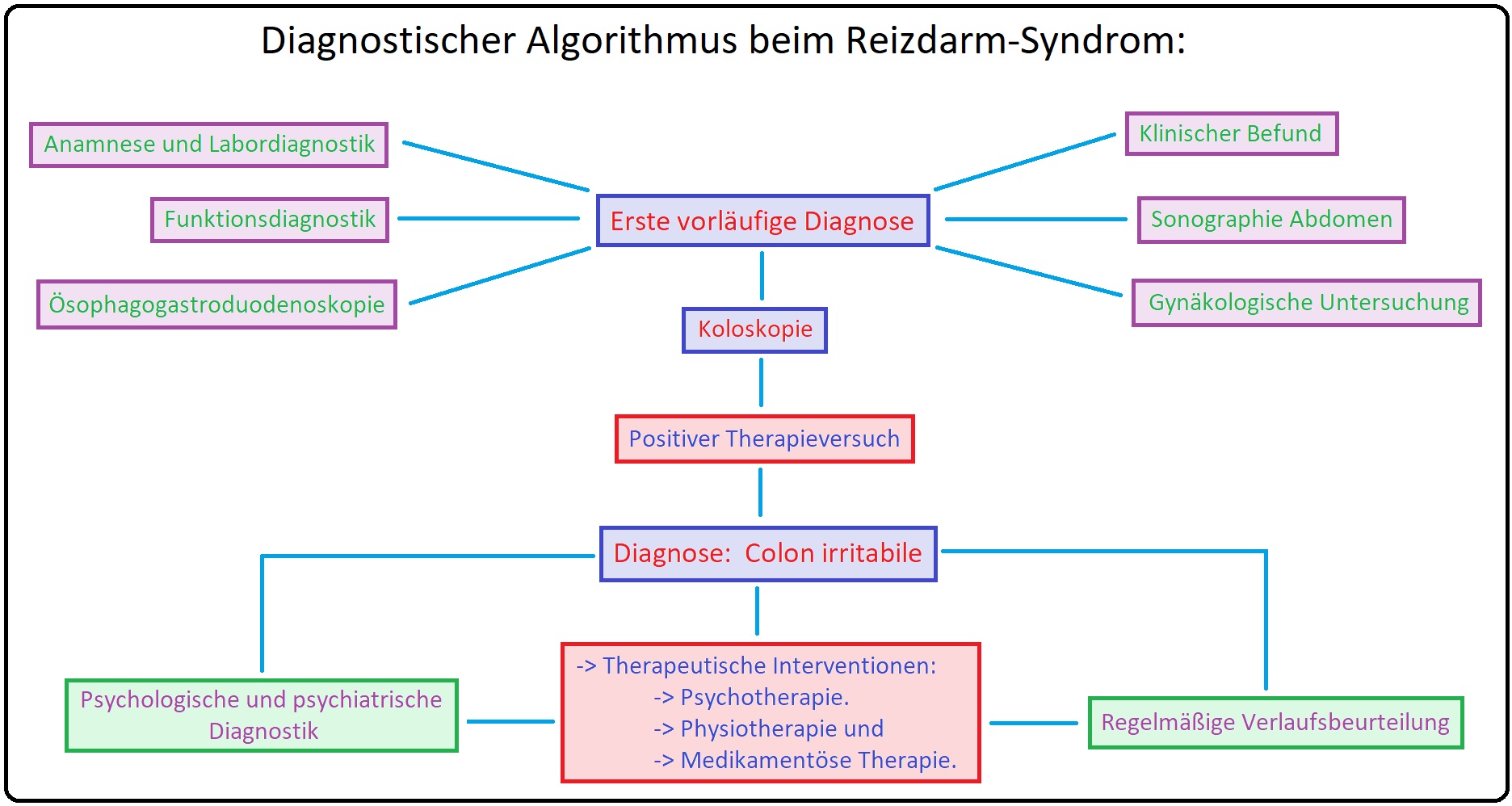
→ Diagnose:
→ I: Anamnese/klinische Untersuchung:
→ 1) Zur Basisdiagnostik gehört eine ausführliche Anamnese mit Fokus auf die typischen klinischen Symptome wie Dauer und Charakteristik der Symptome, Veränderungen der Stuhlgewohnheiten, Laxanzienabusus, vermehrte Flatulenz, sowie das mögliche Vorliegen von Alarmsymptomen, etc.
→ 2) Digital-rektale-Austastung.
→ II: Labor: Mit Blutbild, Entzündungsparametern (BSG, CRP), Transaminasen GOT und GPT sowie yGT und nicht zuletzt Kreatinin.
→ III: Weitere Untersuchungen:
→ 1) Ösophagoastroduodenoskopie zum Ausschluss von gastralen - bzw. duodenalen Ulcera sowie einer Refluxösophagitis.
→ 2) Endoskopie insbesondere bei Obstipation zum Ausschluss stenosierender Prozesse.
→ 3) Bei dominierender Diarrhö Erfassung von TSH (Hyper-/Hypothyreose), Laktoseintoleranz, pathogenen Keimen, Parasiten, etc.
→ IV: Zusatzdiagnostik: Beinhaltet die rektale Mammographie, Defäkographie, Kolontransitzeit.
→ Differenzialdiagnose: Da das Colon irritabile immer eine Ausschlussdiagnose darstellt, müssen vor allem nachfolgende Erkrankungen abgegrenzt werden:
→ I: Divertikulose und Divertikulitis sowie Appendizitis.
→ II: Ausschluss von Lebensmittelunverträglichkeit wie Laktose- und Fruktoseintoleranz.
→ III: Kolonstenosen insbesondere aufgrund eines kolorektalen Karzinoms.
→ IV: Weitere Differenzialdiagnosen: Sind u.a.:
→ 1) Bakterielle, virale oder parasitäre Infektionen wie z.B. Campylobacter Enteritis, etc.
→ 2) Malabsorption- und Malassimilationssyndrom.
→ 3) Chronisch entzündliche Darmerkrankungen v.a. Morbus Crohn und Colitis ulcerosa, mikroskopische Kolitis, etc.
→ Klinisch-relevant: Je kürzer die symptomatische Vorgeschichte und je älter der Patient, desto unwahrscheinlicher das Reizdarm-Syndrom.
→ Therapie: Bei dem Colon irritabile steht die symptomatische Behandlung der vorherrschende Beschwerde (z.B. Diarrhö, Obstipation, Meteorismus, etc.) im Vordergrund.
→ I: Allgemeinmaßnahmen:
→ 1) Obstipation: Ernährungsumstellung mit ballaststoffreicher Kost wie Obst und Gemüse, aber auch Weizenkleie, Probiotika viel trinken, osmotische Laxanzien und nicht zuletzt Bewegung.
→ 2) Diarrhö: Pektinhaltige Nahrungsmittel, Cholestyramin, Gabe von Lacteol 2x täglich über einen Monat sowie Vermeidung von stuhlfördernden Substanzen und Zuckerersatzstoffen, etc.
→ II: Medikamentöse Therapie:
→ 1) Obstipation: Medikamentöse Interventionen sind u.a. die Applikation von Lactulose 1-3x 10-20ml oder Metoclopramid 3x 5-10mg.
→ 2) Diarrhö: Hier werden insbesondere Loperamid (20-40mg) und Mutaflor empfohlen.
→ 3) Schmerzen: Die Applikation von Spasmolytika, Anticholinergika und/oder Mebeverin (wirkt auf die glatte Muskulatur relaxierend) im Vordergrund. Günstige Ergebnisse liegen auch für Trimipramin (= trizyklisches AD), Amitriptylin und Sulpirid (= atypisches Neuroleptikum) vor.
→ Klinisch-relevant:
→ A) Da die Therapie des Reizdarm-Syndroms sehr vielschichtig ist kann mit einer kleinen Psychotherapie und konsekutiver Psychoedukation (Harmlosigkeit der Symptome, etc.) sowie autogenem Training begonnen werden.
→ B) Ein weiterer wichtiger Aspekt sind die Veränderungen des individuellen Lebensstils mit regelmäßigen und kleinen Mahlzeiten, Bewegung, aber auch Entspannung und Bauchmassagen.