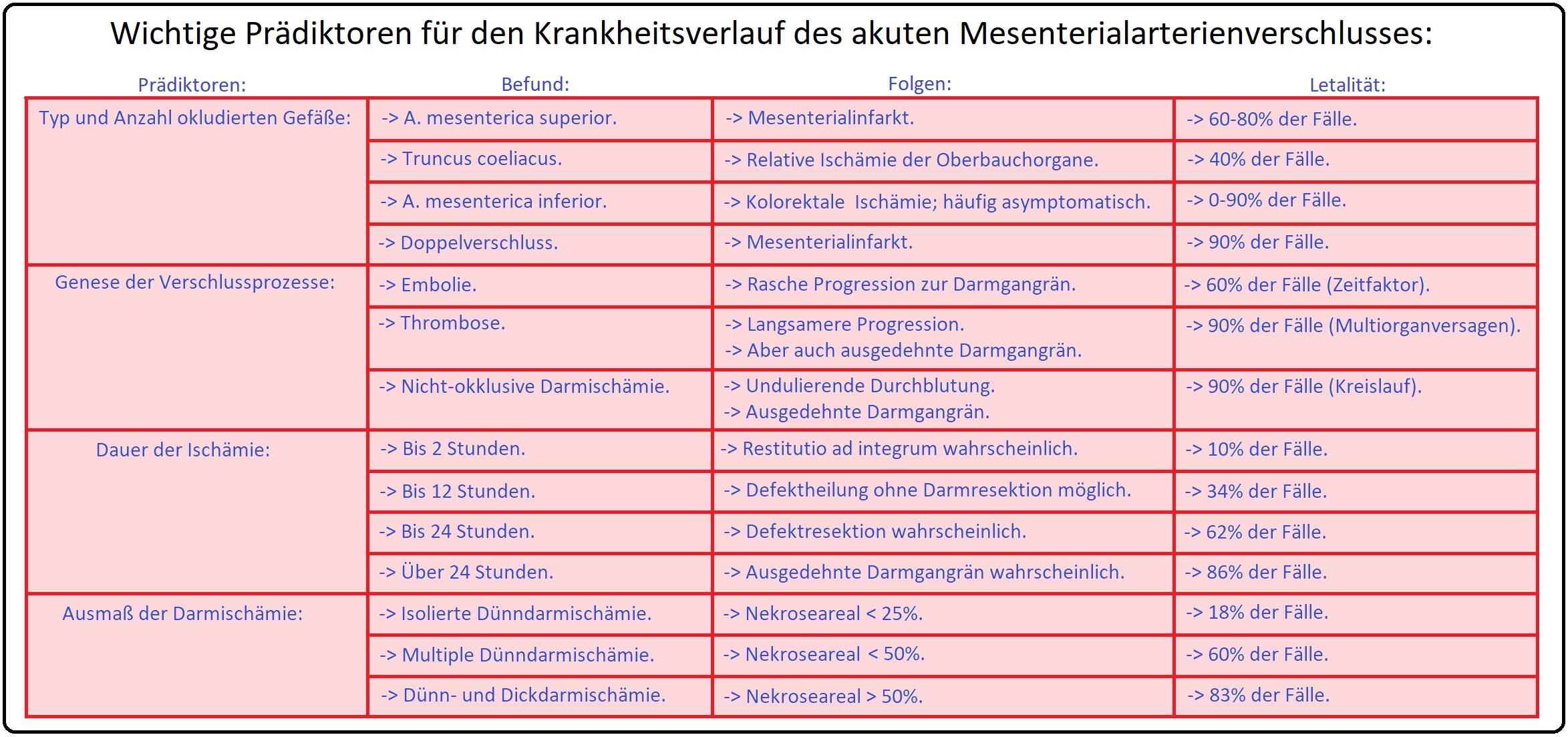
→ Definition: Beim akuten Verschluss der Mesenterialarterie handelt es sich um eine schwerwiegende Minderperfusion des betroffenen Darmsegments mit der Gefahr der Entwicklung eines Darminfarktes und konsekutiver Gangrän. Er stellt ein akutes lebensbedrohliches Krankheitsbild bzw. einen chirurgischen Notfall dar. In bis zu 85% der Fälle ist die A. mesenterica superior (in 12% der Truncus coeliacus und in 3% die A. mesenterica inferior) betroffen.
→ Anatomie:
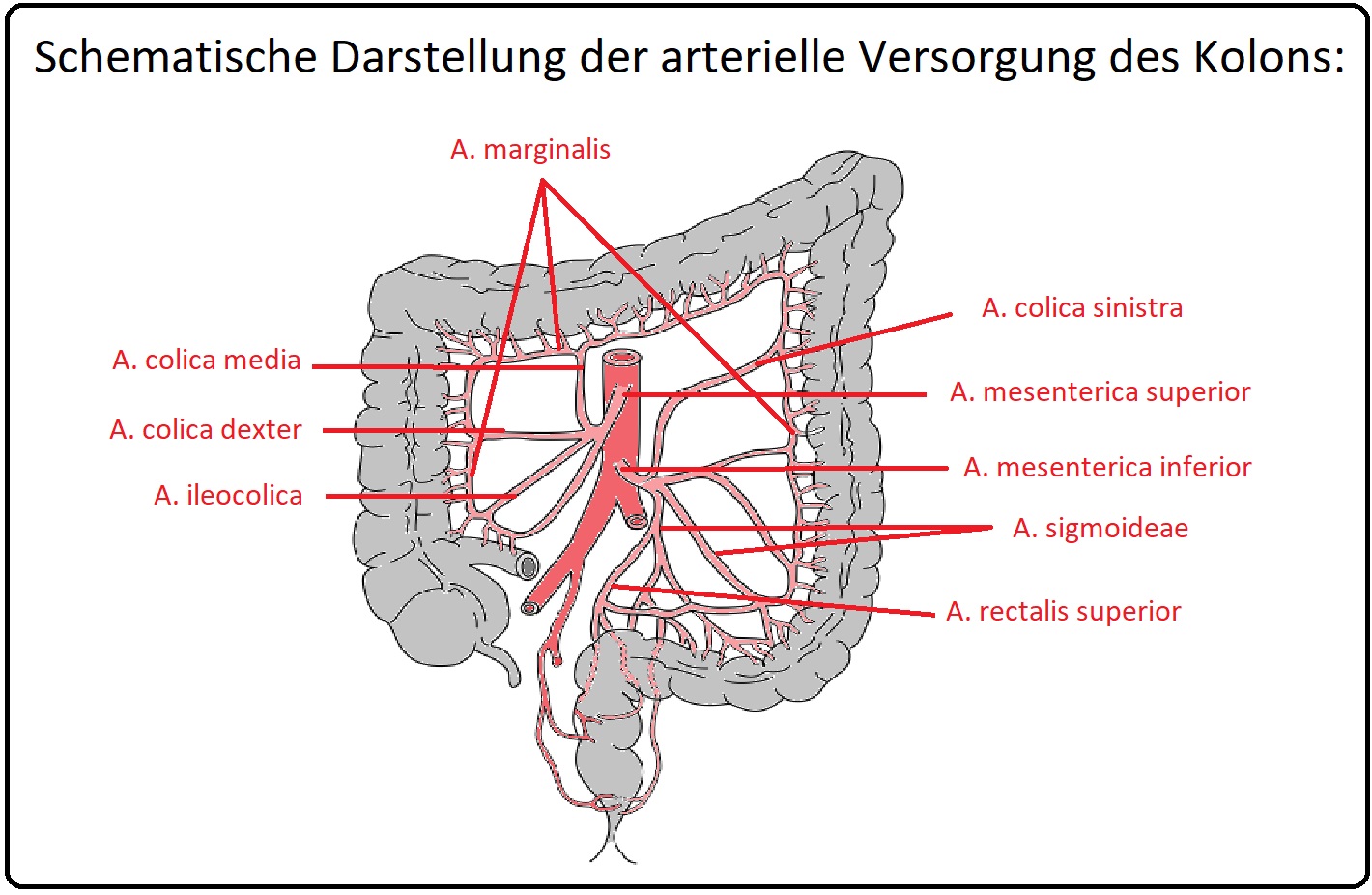
→ I: Die Arteria mesenterica superior versorgt den Darm von der Flexura duodenojejunalis bis zur linken Kolonflexur.
→ II: Bei langsamer Stenosierung erfolgt die Versorgung über Kollateralkreisläufe:
→ 1) Zum einen über die pankreatikoduodenale Arkade aus dem Truncus coeliacus.
→ 2) Zum anderen über die Riolan-Anastomose aus der A. colica media/sinistra und der A. mesenterica inferior.
→ Epidemiologie:
→ I: Der akute Mesenterialarterieninfarkt hat eine Inzidenz von 1/100000/pro Jahr und ist eine Erkrankung des höheren Lebensalters (jenseits des 60. Lebensjahr zumeist aufgrund von kardiovaskulären Komorbiditäten). Etwa 0,5-2% der akuten Abdominalbeschwerden sind auf eine akute Viszeralischämie zurückzuführen.
→ II: Männer sind mit deutlich häufiger betroffen als Frauen (3:1).
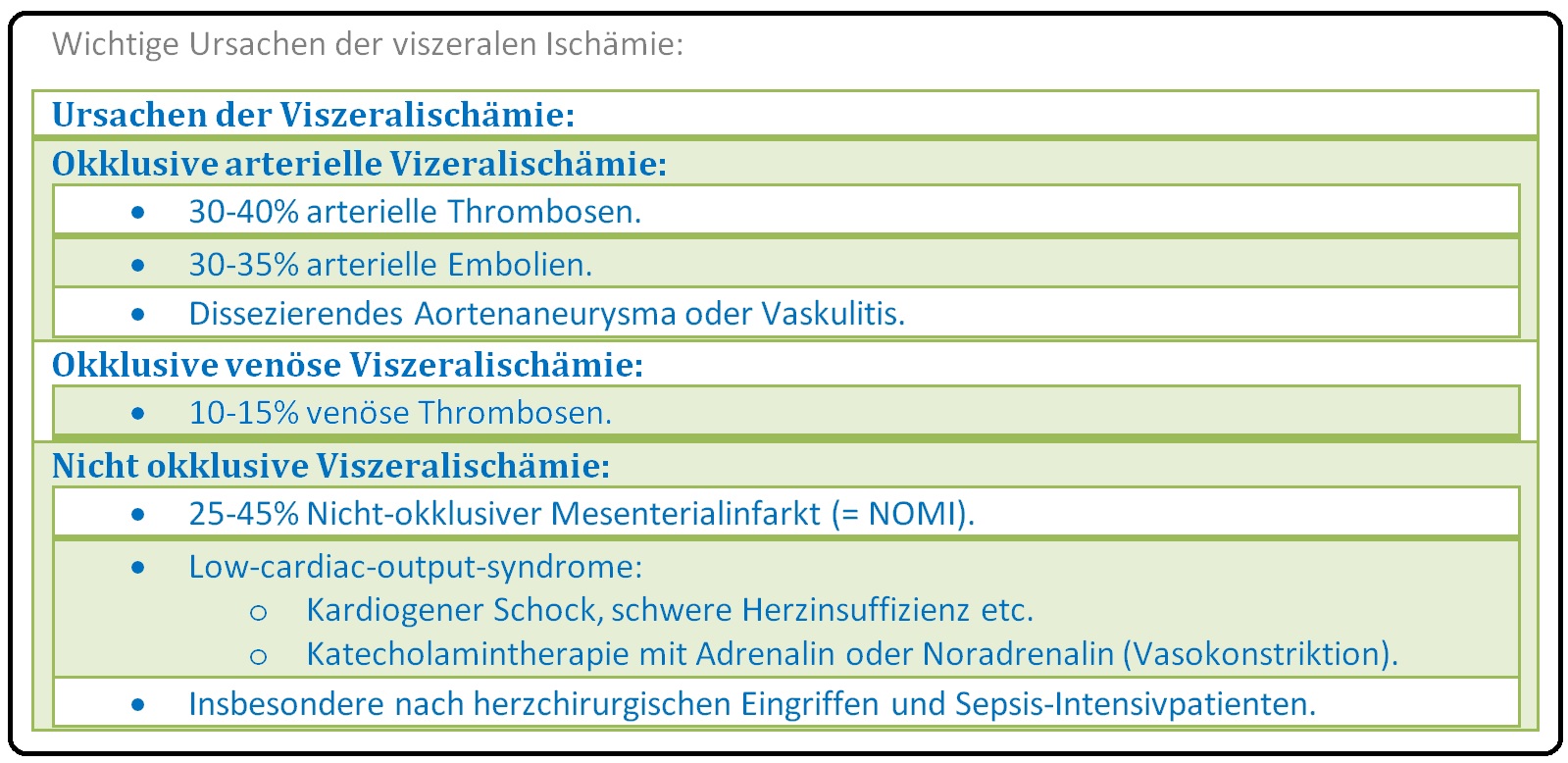
→ Ätiologie:
→ I: Zumeist akute arterielle Embolie der A. mesenterica superior (in 90% der Fälle die A. mesenterica superior) oder inferior meist infolge einer kardialen Vorerkrankung z.B. Vorhofflimmern, Endokarditis, Moykardinfarkt, etc.
→ II: Seltener ausgeprägte Arteriosklerose mit konsekutivem Auftreten einer akuten Mesenterialarterienthrombose.
→ III: Nicht-okklusive Mesenterialischämie: Ursachen hierfür sind u.a. eine Hypovolämie und ein Vasospasmus im Zuge eines Volumenschocks, septischen Schocks, einer Aortenisthmusstenose bzw. nach Myokardinfarkt oder schwerer Herzinsuffizienz, etc.
→ IV: Weitere Erkrankungen: Aortendissektion, Aortenaneurysma, Aortitis bei Takayasu-Arteriitis oder Panarteriitis nodosa, sowie bei Patienten mit Mesenterialvenenthrombose bzw. Pfortaderthrombose, meist im Rahmen einer Leberzirrhose.
→ Risikofaktoren: Faktoren, die die Entwicklung triggern, sind u.a.:
→ I: Erkrankungen, die mit einer Koagulopathie (z.B. DIC) einhergehen.
→ II: Mangel an Antithrombin-III, Protein C und Protein S.
→ Klinik: Der akute Mesenteriaarterienlinfarkt verläuft charakteristischerweise in 3 Stadien:
→ I: Initialstadium: (0-6 Stunden) Diffuse, ausgeprägte Ober- bis Mittelbauchschmerzen mit Übelkeit und Erbrechen evtl. kombiniert mit blutiger Diarrhoe und einer Schocksymptomatik.
→ II: Latenzstadium: (6-12 Stunden) Schließt sich dem Initialstadium an und ist charakterisiert durch eine deutliche Abnahme der Symptomatik bei gleichzeitiger Verschlechterung des Allgemeinzustandes. Es entwickelt sich typischerweise ein paralytischer Ileus. Diese Phase wird auch als „ stille Latenz“ bezeichnet.
→ III: Spätstadium: (> 12 Stunden) Diese Stadium ist gekennzeichnet durch:
→ 1) Ausbildung eines akuten Abdomens mit Abwehrspannung,
→ 2) Durchwanderungsperitonitis und Perforation,
→ 3) Weitere Verschlechterung des Allgemeinzustandes sowie Ausbildung eines septisch-toxischen Schocks.
→ Klinisch-relevant:
→ A) Besteht ein Vorhofflimmern und treten akute Abdominalsymptome auf, sollte immer auch an einen Mesenterialinfarkt gedacht werden.
→ B) Die Diagnostik für eine lebensrettende Therapie (Laparotomie) muss schnell erfolgen, um das Zeitintervall von 6 Stunden nicht zu überschreiten.
→ Diagnose: (Es darf jedoch keine Verzögerung zur Notfalltherapie bestehen).
→ I: Anamnese: Plötzlich auftretende abdominelle Symptomatik, Abklärung kardialer Vorerkrankungen (Vorhofflimmern, KHK), höheres Lebensalter.
→ II: Labor: (einschließlich BGA) Erhöhung der Entzündungsparameter (Leukozytose > 15/nl, CRP-Anstieg > 10mg/l), Erhöhung von LDH, CK und Laktat (Laktat > 5mmol/l = Laktatazidose) sowie Prokalzitonin > 2,0ng/ml.
→ Klinisch-relevant: Die metabolische Azidose weist nachfolgende laborchemische Veränderungen auf (Abb: Normwerte der Blutgasanalyse):
→ A) Erniedrigung des pH-Wertes < 7,2.
→ B) Erniedrigung des Bikarbonats (HCO3-) aktuell und des Standard-Bikarbonats.
→ C) Senkung des Base-Excess (bei Minus 7-8mmol/l).
→ D) Das pCO2 ist normal, bei teilweiser Kompensation kann es infolge der konsekutiven Hyperventilation erniedrigt sein.
→ III: Bildgebende Verfahren:
→ 1) Sonographie: Nachweis von freier Flüssigkeit im Abdomen, stehenden verdickten Darmschlingen, Ausschluss anderer Ursachen eines akuten Abdomens.
→ 2) Röntgen: Abdomenübersicht: Zum Ausschluss freier Luft oder eines mechanischen Ileus. Radiologisch unterscheiden sich die Stadien des akuten Mesenterialinfarktes wie folgt:
→ A) Stadium 1: Unauffällig (Cave: Abwartende Haltung);
→ B) Stadium 2: Ödematös geschwollene Darmschlingen
→ C) Stadium 3: Darstellung eines paralytischen Ileus mit charakteristischer Dünndarmspiegelung bei Luftleere des Dickdarms.
→ 3) Angiographie: (bzw. Angio-CT) Stellt den Goldstandard dar und dient der adäquaten Darstellung der Aorta abdominalis mit ihren viszeralen Ästen.
→ Klinisch-relevant: Ist eine radiologische Bildungebung ohne Zeitverlust nicht möglich, sollte bei klinischem Verdacht eine sofortige explorative Laparotomie erfolgen, da der akute Mesenterialarterienverschluss eine chirurgische Notfallsituation darstellt.
→ 4) Spiral-CT: Das Spiral-CT stellt eines der wichtigsten bildgebenden Methoden zur Diagnosestellung des akuten Visceralverschlusses dar.
→ 5) Biphasische Kontrastmittel-CT: (Angio-CT) Mit Nachweis eines umschriebenen Abbruchs der Kontrastmittelsäule bzw. eine Kontrasmittelaussparung im Bereich der A. mesenterica superior/inferior und/oder ihrer Äste.
→ IV: Weitere Untersuchungen: Sind:
→ 1) EKG: Mit evtl. Nachweis eines Vorhofflimmerns.
→ 2) Duplexsonograhie: Des Abdomens zur Darstellung des Blutflusses bzw. einer Blutstase in der A. mesenterica superior.
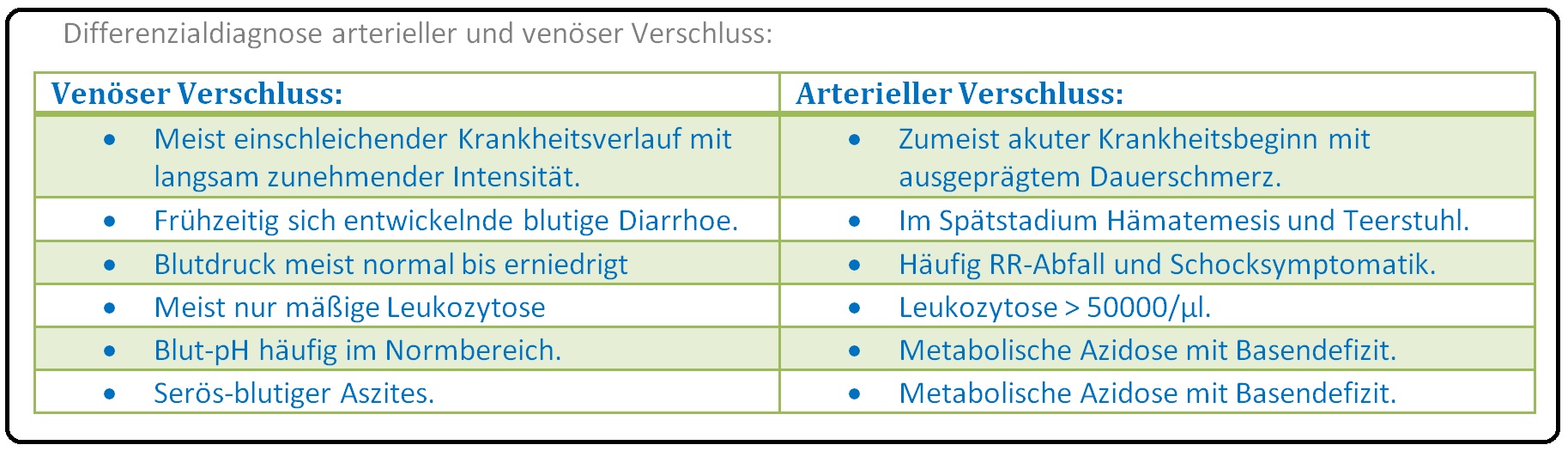
→ Differenzialdiagnose: Vom akuten Mesenterialarterienverschluss müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Akutes Abdomen anderer Genese wie z.B. Hohlorganperforation wie z.B. Ulkusperforation, Gallenwegserkrankungen, Divertikulitis, akute Pankreatitis, Bridenileus, Appendizitis, Peritonitis, etc.
→ II: Mesenterialvenenthrombose, Thrombose im Bereich der Vena portae (= Pfortaderthrombose).
→ III: Nicht okklusive Mesenterialischämie mit Abnahme des Herzminutenvolumens und Vasokonstriktion im Rahmen eines Schockgeschehens.
→ IV: Weitere Differenzialdiagnosen sind u.a. Myokardinfarkt und das Bauchaortenaneurysma, etc.
→ Therapie:
→ I: Bei V.a. einen akuten Mesenterialinfarkt sollte eine frühzeitige explorative Laparotomie erfolgen.
→ II: Sofortmaßnahmen:
→ 1) Intensivmedizinische Überwachung mit Kreislaufstabilisierung, Anlage eines ZVK zur Wasser- und Elektrolytsubstitution, einer Magensonde zur Entlastung des Darms sowie Korrektur des Säure-Basen-Haushaltes.
→ 2) Sofortiger Beginn mit der Antikoagulation mit 5000-10000I.E. Heparin als Bolus und 20000 I.E./d über den Perfusor.
→ 3) Adäquate Analgesie.
→ 4) Bei Verdacht auf eine Durchwanderungsperitonitis wird Applikation eines Antibiotikums empfohlen, das das gesamte Keimspektrum (gram-positiv, gram-negativ) umfasst.
→ III: Konservative Therapie: Bei nicht-okklusiver Mesenterialischämie ohne Peritonitis kann über die Behandlung der Schocksymptomatik (Hypovolämie und Vasokonstriktion) die Abdominalsymptomatik aufgehoben werden. Weitere konvervative therapeutische Interventionen sind u.a.:
→ 1) Pharmaspülperfusion: Bei dieser Behandlung wird eine Infusion über einen transfemoralen Katheter in die A. mesenterica superior eingebracht. Indikationen sind insbesondere periphere Arterienverschlüsse sowie eine additive Maßnahme zur Operation. Basismedium hierbei ist eine Ringerlösung + PEG1-Alprostadil (20µg als Bolus dann 60-80µg/d) oder alternativ PGI2-Ipoprostenol in deiner Dosierung von 5-6ng/kgKG/min (jeden 2. Tag ist eone angiographische Befundkontrolle obligat). Ziel dieser Behandlung ist eine Förderung der Spontanlyse und eine Erhöhung der Ischämietoleranz.
→ 2) Eine weitere Intervention ist die Fibrinolyse mit 20µg rtPA als Bolus und anschließend über den Perfusor (tägliche Befundkontrolle).
→ IV: Operative Therapie: Ziel ist die schnellstmögliche Wiederherstellung der Darmperfusiondurch Embolektomie bzw. Thrombektomie der A. mesenterica superior oder die Anlage eines Bypasses.
→ 1) Mediane Laparatomie zur Lokalisation des Arterienverschlusses mittels Palpation (Inspektion der Darmschlingen rosig, Beklopfen der Darmwand ist die Peristaltik auslösbar etc.),
→ 2) Längsarteriotomie mit Embolektomie z.B. mittels Fogarty-Katheter; anschließende Gefäßnaht oder evtl. Patchplastik; selten ist ein aorto-mesenterialer Bypass mittels Vene erforderlich.
→ 3) Resektion des infarzierten Darms mit nachfolgender End-zu-End-Anastomose.
→ 4) Second-look-Opation: 12 bis maximal 24 Stunden (post-OP) erneute Operation zu Überprüfung der Darmvitalität. Indikatoren hierfür sind u.a. Persistenz peritonitischer Symptome über 24 Stunden, wieder ansteigendem Serumlaktat nach 8 Stunden, Ausbleiben der klinischen Rekonvaleszenz, etc.
→ V: Postoperative Komplikationen: Bei den postoperativen Kompliationen unterscheidet man zwischen den:
→ 1) Frühkomplikationen: Mit Nahtinsuffizienz, Pneumonie und Sepsis sowie Nieren-, Leber- und Multiorganversagen und den
→ 2) Spätkomplikationen: Hierbei steht das Kurzdarmsyndrom mit Flüssigkeits- und Elektrolytverlust, Malabsorption bei massiver Darmresektion im Vordergrund.
→ Prognose: Die Letalität liegt beim akuten Mesenterialinfarkt bei 70-80%, wobei sie stark von der Latenz (zwischen Gefäßverschluss und Operation) abhängig ist.