→ Definition: Bei den AT1-Rezeptor-Antagonisten handelt es sich um Pharmaka, die durch ihre hohe selektive Affinität an den AT1-Rezeptoren die Wirkungen von Angiotensin-II über diesen Rezeptor kompetitiv inhibieren.
→ Wirkungsmechanismus:
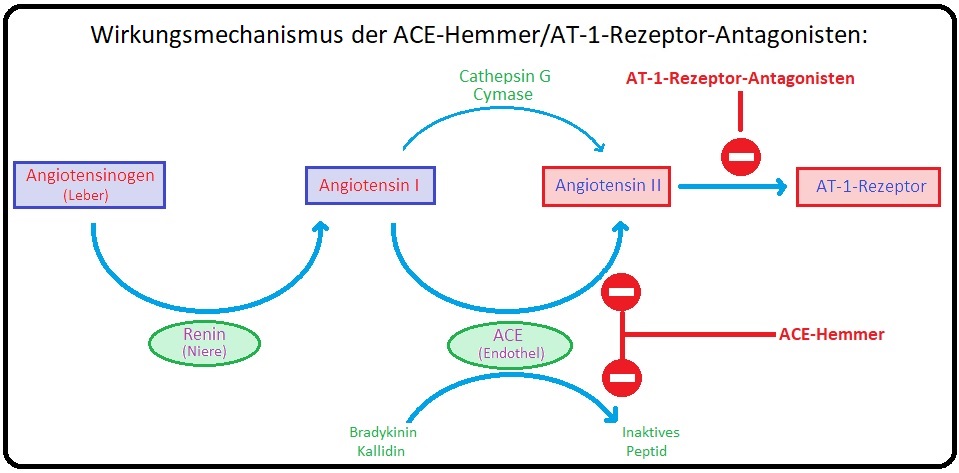
→ I: Während mit den Sartanen alle über den (AT1-) Rezeptor-vermittelten Effekte gehemmt werden, ist die Blockade der Angiotensin-II-Bildung durch ACE-Hemmer nur unvollständig.
→ II: Zusätzlich kommt es unter der Therapie mit AT1-Rezeptor-Antagonisten zu einer vermehrten Renin- und konsekutiv Angiotensin-II-Freisetzung. Das vermehrte Angiotensin-II-Angebot wirkt nicht am AT1-Rezeptor, sondern vielmehr am AT2-Rezeptor mit Stimulation der NO-Synthese in Gefäßen und Niere und konsekutiver Verhinderung der Gefäßintima-Proliferation.
→ III: Auch ist unter der Therapie mit Sartanen der Bradykinin- und Substanz-P-Abbau im Vergleich zu den ACE-Hemmern nicht vermindert, sodass der häufiger auftretende trockene Reizhusten sowie das angioneurotische Ödem deutlich seltener auftreten.
→ Klinisch-relevant: Da bis heute keine eindeutigen Vorteile der AT1-Rezeptor-Antagonisten gegenüber den ACE-Hemmern nachgewiesen werden können, gelten sie daher als Mittel der 2. Wahl und sind insbesondere bei Reizhusten oder Allergien indiziert.
→ Wirkung:
→ I: Vasodilatation, verminderte Aldosteronsekretion mit reduzierter Na+- und Wasserretention durch Hemmung des Angiotensin II am Rezeptor. Folgen sind u.a. eine deutliche Blutdruck-Senkung und eine Verbesserung der Herzinsuffizienz.
→ II: Nephroprotektion: Vor allem bei Nierenerkrankungen (auch der diabetischen Nephropathie) kommt es zur verminderten Proteinurie (Mikroalbuminurie) mit konsekutiver Reduktion der Nephropathie-Progression (insbesondere in der Nierenprotektion bei Typ II Diabetes scheinen sie den ACE-Hemmern überlegen).
→ III: Zudem weisen die Sartane einen urikosurischen Effekt auf.
→ Indikation: Wichtige Indikationen für die pharmakologische Behandlung mit den AT1-Rezeptor-Antagonisten sind insbesondere:
→ I: Primär arterielle Hypertonie: Die Sartane gehören zu den Erst-Linien-Medikamenten in der Behandlung der arteriellen Hypertonie und eignen sich auch zur Monotherapie (sind v.a. bei Unverträglichkeiten gegenüber ACE-Hemmern indiziert).
→ II: Chronische Herzinsuffizienz: Auch hier ist bei Unverträglichkeit die Applikation der AT1-Rezeptor-Antagonisten (ab NYHA I) indiziert.
→ III: Weitere Indikationen: Sind u.a.:
→ 1) Chronische Niereninsuffizienz (nephroprotektiv) und
→ 2) Zur Primär und Sekundärprophylaxe vaskulärer Ereignisse bei Hochrisikopatienten (z.B. bei bestehender KHK).
→ Pharmakokinetik:
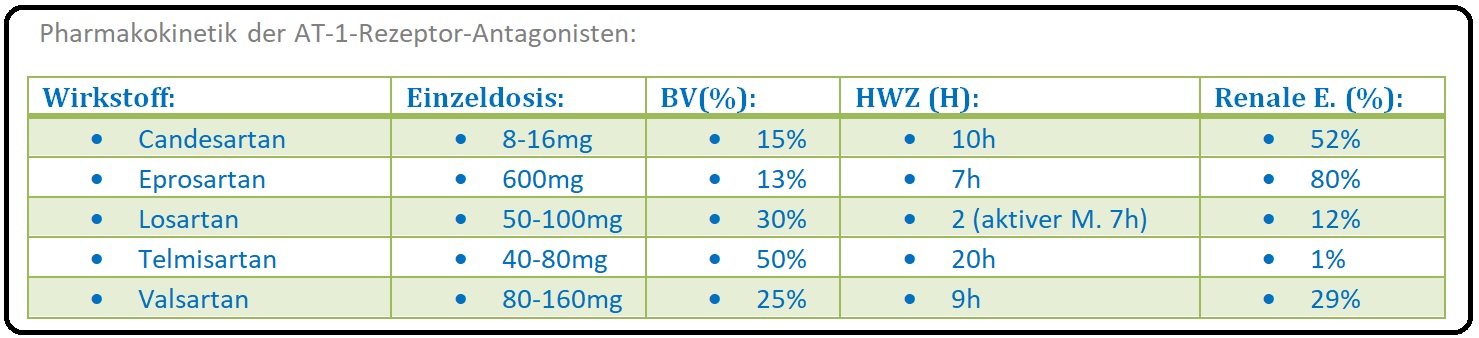
→ I: Nach oraler Applikation liegt die Bioverfügbarkeit der AT1-Rezeptor-Antagonisten bei 50% und die Plasmahalbwertszeit zwischen 6-20 Stunden, obwohl die Wirkdauer aufgrund der sehr langsamen Dissoziation vom Rezeptor z.T. länger ist.
→ II: Candesartan-Cilexetil, das Prodrug, wird bereits in der Darmmukosa durch Hydrolyse in seine aktiven Metaboliten, Candesartan, metabolisiert.
→ III: Mit Ausnahme von Telmisartan, das ausschließlich biliär ausgeschieden wird, erfolgt die Eliminiation der anderen Sartane u.a. durch Glucuronidierung sowohl biliär als auch renal.
→ Nebenwirkungen: AT1-Rezeptor-Antagonisten werden in der Regel gut vertragen. Unerwünschte Wirkungen sind v.a.:
→ I: Häufig Schwindel und Kopfschmerzen.
→ II: Hyperkaliämie sowie der Anstieg der Retentionsparameter vor allem bei bestehender Nierenfunktionseinschränkung.
→ III: Überschießender Blutdruckabfall, insbesondere bei einer Kombinationstherapie mit Diuretika, aber auch bei Flüssigkeits- und Elektrolytmangel.
→ IV: Trockener Reizhusten und das angioneurotische Ödem sind deutlich seltener als bei den ACE-Hemmern.
→ IV: Selten entwickelt sich eine hepatotoxische Reaktion mit Anstieg der Transaminasen.
→ V: Weitere Nebenwirkungen: Sind u.a.:
→ 1) Myalgien und Muskelkrämpfe sowie
→ 2) Anämie und Thrombozytopenie.
→ Kontraindikationen: Die Kontraindikationen entsprechen weitestgehend, denen der ACE-Hemmer und umfassen:
→ I: Idiopathisches oder anamnestisches Angioödem unter ACE-Hemmer Therapie.
→ II: Schwangerschaft und Stillzeit (auch die AT1-Rezeptor-Antagonisten sind aufgrund fetaler Schädigungen während der gesamten Schwangerschaft kontraindiziert).
→ III: Nierenarterienstenose (einseitig, aber auch beiseitig).
→ IV: Relativ Kontraindikationen: Findet man u.a. bei:
→ 1) Aorten- und Mitralklappenstenose sowie der hypertrophen obstruktiven CM durch das erhöhte Dekompensationsrisiko aufgrund einer deutlichen Afterloadsenkung.
→ 2) Nierenfunktionsstörungen mit einer glomerulären Filtrationsrate < 60ml/min.
→ 3) Kombination mit kaliumsparenden Diuretika.
→ Wechselwirkungen:
→ I: Ebenso wie bei der ACE-Hemmer Behandlung steigt die Gefahr der Hyperkaliämie bei gleichzeitiger Substitution von kaliumsparenden Diuretika (z.B. Triamteren, Amilorid) oder Aldosteron-Rezeptor-Antagonisten, aber auch bei Heparin.
→ II: Nichtsteroidale Antirheumatika führen über die Hemmung der Prostaglandin-Synthese zu reduzierten Na+-/Flüssigkeitsretention mit konsekutiv verminderter Blutdruck-Senkung.
→ III: Bei einer gleichzeitigen Behandlung mit Lithium wird die renale Lithium-Elimination deutlich herabgesetzt. Folge ist ein verstärkter Lithium-Effekt.
→ IV: Die Kombination mit weiteren blutdrucksenkenden Pharmaka (wie z.B. Beta-Blockern, Nitraten, trizyklischen AD, etc.) führt zu einer additiven Blutdrucksenkung.