→ Definition: Bei der fokalen-atrialen Tachykardie handelt es sich um eine durch ektope Loki, verursachte Sinusknoten-unabhängige Vorhofdepolarisation und -erregung. Die atriale Frequenz liegt zwischen 100-250 Schlägen/min. Sie machen 10-15% der paroxysmalen supraventrikulären Tachykardien aus.
→ Lokalisation: Es gibt im Bereich des Vorhofs Zentren mit gesteigerter Autonomie-Wahrscheinlichkeit; hierzu gehören:
→ I: Crista terminalis,
→ II: Mündungsbereich der V. cava superior und inferior,
→ III: Mündungsstelle der Pulmonalvenen, etc.
→ Klassifikation:
→ I: Nach der Anzahl der ektopen Loki:
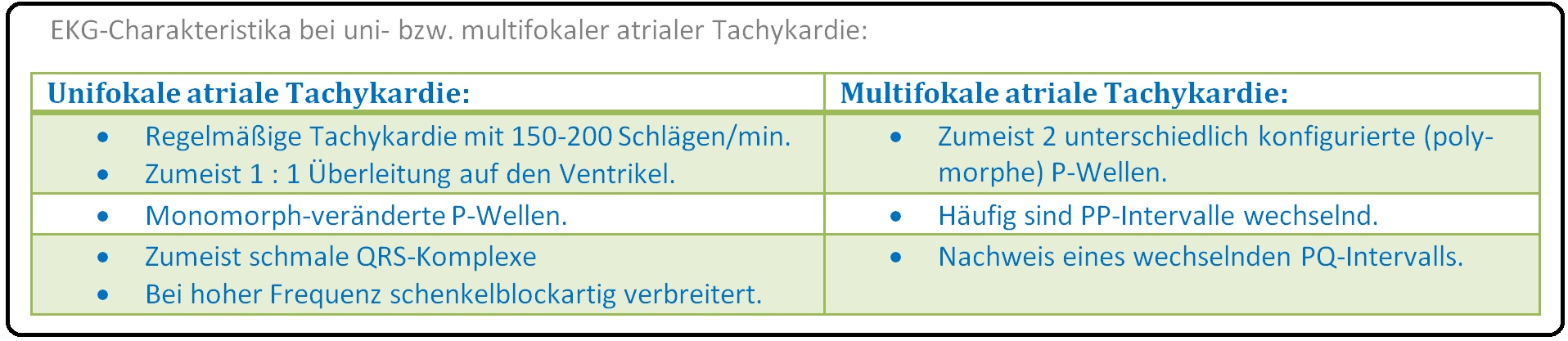
→ 1) Unifokale atriale Tachykardie: Hierbei besteht nur ein einzelner, solitärer, atrialer Entstehungsort. Man findet sie bei Herzgesunden oder nach Herz-OP. Charakteristisch ist eine deformierte monomorph-identische P-Wellenkonfiguration. Die AV-Übertragung ist meist 1:1, kann aber auch wechselnd als intermittierender AV-Block-II-Grades (EKG-Befund: AV-Block) erscheinen.
→ 2) Multifokale atriale Tachykardie: Tritt immer bei fortgeschrittenen kardialen Erkrankungen wie:
→ A) Schwerer Herzinsuffizienz sowie Z.n. Myokardinfarkt.
→ B) Akutes oder chronisches Cor pulmonale.
→ C) Aber auch bei einer Digitalis- oder Theophyllin-Intoxikation auf.
Charakteristisch sind sehr unterschiedlich konfigurierte P-Wellen, sowie ein häufiger Wechsel des PP-Intervalls bzw. der PQ-Zeit; die atriale Frequenz liegt bei 120-200/min und es besteht z.T. eine Blockierung der Kammerüberleitung. Der Übergang in ein Vorhofflimmern ist möglich. Digitalis-Präparate sind bei der multifokalen atrialen Tachykardie kontraindiziert.
→ II: Nach der Dauer:
→ 1) Eine persistierende atriale Tachykardie besteht bei einer Dauer von > 30sec. und ist zumeist Ausdruck einer kardialen Erkrankung.
→ 2) Hingegen kommen nicht-persistierende atriale Tachykardien (Dauer < 30 sec.) auch bei Herzgesunden vor.
→ Klinik: Das klinische Bild der fokalen atrialen Tachykardie kann stark variieren von Fehlen jeglicher Symptome bis:
→ I: Die fokalen atrialen Tachykardien treten paroxysmal auf und sind meist nur von kurzer Dauer; selten können sie auch über Stunden persistieren oder als permanente Sinustachykardien anhalten.
→ II: Sie weisen charakteristischerweise einen langsamen Beginn (= warming-up) und ein schleichendes Ende (= cooling-down) auf.
→ III: Die Betroffenen geben Herzrasen, Schwindel und Dyspnoe an.
→ Komplikation: Bei häufigem Auftreten bzw permanenter Tachykardie kann es zur Ausbildung einer reversibler tachykardie-induzierten Kardiomyopathie mit Herzinsuffizienz-Zeichen kommen, die bei adäquater Therapie wieder remittiert.
→ Diagnose:
→ I: Anamnese und klinische Untersuchung.
→ II: Glykosidspiegel-Bestimmung bei vorbestehender Digitalis-Therapie,
→ III: Langzeit-EKG und
→ IV: EKG:
→ Klinisch-relevant:
→ A) Eine Vorhoftachykardie mit intermittierendem AV-Block (EKG-Befund: AV-Block) ist bis zum Beweis des Gegenteils immer durch eine Digitalisintoxikation verursacht.
→ B) Bei den atrialen Tachykardien ist elektrokardiographisch eine isoelektrische Linie nachweisbar, die sie vom Vorhofflattern unterscheidet.
→ Therapie:
→ I: Kausale Therapie der Grunderkrankung z.B. Therapie einer Digitalisintoxikation.
→ II: Medikamentöse Therapie:
→ 1) Durch Applikation eines Beta-Blockers oder Kalziumantagonisten vom Verapamil-Typ; beide verzögern die AV-Überleitung.
→ 2) Bei einigen Patienten kann die atriale Tachykardie auch durch ein Klasse-Ic- oder Klasse-III-Antiarrhythmikum (z.B. Amiodaron) terminiert werden.
→ III: Bei Gefahr der Ausbildung einer Tachykardie-induzierten Kardiomyopathie bzw. bei medikamentösem Therapieversagen ist die Behandlung der 1. Wahl die interventionelle Hochfrequenzablation (Erfolgsrate liegt bei > 80%).