- Details
- Geschrieben von: CF
- Kategorie: Gichtmittel
- Zugriffe: 2183
→ Definition: Wichtigster Vertreter der Urikolytika ist das rekombinante Uratoxidase Enzym, Rasburicase, das beim Menschen physiologisch nicht vorkommt.
→ Wirkungsmechanismus:
→ I: Das Endprodukt des Purinstoffwechsels ist beim Menschen die Harnsäure.
→ II: Jedoch kann bei einigen anderen Säugetieren Urat in das wasserlösliche Allantoin oxidiert werden, welches wiederum wesentliche effizienter eliminiert werden kann.
→ III: Folge ist ein sehr rasanter Abfall des Harnsäurespiegels im Blut.
→ Indikation:
→ I: Rasburicase ist eine Alternative zu Allopurinol in der Therapie und Prophylaxe der Hyperurikämie bei Tumor Patienten (insbesondere hämatologischen Malignomen wie Leukämie, Lymphome, aber auch solide Tumoren mit hoher Tumorlast, etc.) zur Verhinderung des Tumorlyse-Syndroms.
→ II: Ein weiteres Urikolytikum ist die Pegloticase die insbesondere bei schwerer therapieresistenter Gicht eingesetzt wird.
→ Klinisch-relevant: Rasburicase wird überwiegend in der Prophylaxe eines akuten Nierenversagens bei akuter sekundärer Hyperurikämie zytostatisch behandelter Patienten mit hoher Tumorlast eingesetzt.
→ Pharmakokinetik:
→ I: Rasburicase wird in einer Dosis von 0,20mg/kgKG/Tag ausschließlich intravenös als Kurzinsfusion verabreicht. Die Applikation erfolgt zu Beginn der Chemotherapie über einen Zeitraum von 5-7 Tagen.
→ II: Die Eliminationshalbwertszeit beträgt 19 Stunden und erfolgt extrarenal und extrahepatisch.
→ Nebenwirkungen: Wichtige unerwünschte Wirkungen aber auch Kontraindikationen sind u.a.:
→ I: Nebenwirkungen:
→ 1) Allergischer Bronchospasmus.
→ 2) Allgergisches Exanthem und Urtikaria bis hin zur
→ 3) Anaphylaktischen Reaktion durch Bildung von Anti-Rasburicase-Antikörpern.
→ II: Kontraindikation: Wichtige Kontraindikationen sind ein hereditärer Mangel von Glukose-6-phosphat-Dehydrogenase oder weitere Zellstoffwechselstörungen, die zu einer hämolytischen Anämie führen.
Colchicin:
→ Definition: Bei Colchicin handelt es sich ein Alkaloid der Herbstzeitlosen und wird seit Jahrhunderten in der Behandlung des akuten Gichtanfalls eingesetzt (es ist jedoch eine sehr toxische Substanz).
→ Wirkungsmechanismus: Colchicin ist ein Mitosehemmstoff und blockiert zusätzlich die Aktivität und Motilität der phagozytierenden Leukozyten (insbesondere die Neutrophilen).
→ I: Colchicin bindet an Tubulin und hemmt die Polymerisation von Mikrotubuli; durch Störung der Spindelbildung wird die Zellteilung blockiert.
→ II: Darüber hinaus wird der intrazelluläre Transport gestört (= Funktionseinschränkung der Phagozyten).
→ III: Weitere Wirkungen:
→ 1) Abnahme der Motilität der neutrophilen Granulozyten und
→ 2) Verminderte Freisetzung von Chemokinen (= chemotaktische Zytokine).
→ Klinisch-relevant: Colchicin senkt den Harnsäurespiegel nicht und hat auch keine analgetische und antiphlogistische Wirkung. Colchicin ist eine toxische Substanz, die letale Dosis liegt bei 20mg.
→ Indikation: Aufgrund der erheblichen Nebenwirkungen ist Colchicin immer nur das Mittel der 2. Wahl. Indikationen sind u.a.:
→ I: Akuter Gichtanfall mit einer Dosierung von 1mg/h (die maximale Tagesdosis liegt bei 6mg/d).
→ II: Prophylaxe des akuten Gichtanfalls in niedrigerer Dosierung bis 1,2mg/d.
→ III: Weitere Indikationen: Sind u.a.:
→ 1) Diagnostikum bei unklaren Fällen z.B. bei Pseudogicht (= Chondrocalcinose).
→ 2) Off-label-Therapie bei der akuten Perikarditis.
→ 3) In Erprobung steht der Einsatz von Colchicin als Zytostatikum.
→ Pharmakokinetik: Colchicin wird nach oraler Applikation rasch aus dem Gastrointestinaltrakt resorbiert und weist eine hohe Plasma-Eiweißbindung auf. Die Plasma-Halbwertszeit beträgt 9-20 Stunden. Ein Teil des Colchicins wird unverändert renal und
biliär eliminiert ein weiterer Teil wird in der Leber metabolisiert und schließlich unterliegt der letzte Anteil der enterohepatischen Rezirkulation.
→ Nebenwirkungen: Colchicin weist eine geringe therapeutische Breite auf und führt frühzeitig zu unerwünschten Wirkungen wie:
→ I: Gastrointestinaltrakt: Bereits in therapeutischer Dosierung kommt es nicht selten zu Diarrhö mit Wasser- und Elektrolytverschiebungen. Des Weiteren abdominelle Schmerzen, Übelkeit und Erbrechen (durch gastrointestinale Schleimhautschädigung).
→ II: Nierenschädigung bis akutes Nierenversagen bei toxischer Dosierung.
→ III: Bei längerer Applikation myelodepressive Wirkung mit Panzytopenie und Agranulozytose.
→ IV: Weitere Nebenwirkungen: Sind u.a.:
→ 1) Myopathien, Neuropathien bis hin zu Paralysen bei chronischer Anwendung.
→ 2) Haarausfall.
→ 3) Insbesondere bei akuter Intoxikation kann sich eine ausgedehnte Rhabdomyolyse entwickeln.
→ Kontraindikation: Wichtige Kontraindikationen für eine Behandlung mit Colchicin sind vor allem:
→ I: Leber und Niereninsuffizienz.
→ II: Schwangerschaft und Stillzeit sowie allgemein Kinder und Jugendliche.
→ III: Weitere Kontraindikationen sind
→ 1) Blutbildveränderungen aber auch
→ 2) Chronische Magen-Darm-Erkrankungen wie Morbus Crohn, Colitis ulcerosa, etc.
→ Wechselwirkungen: Insbesondere bei CYP 3A4-Hemmern wie Clarithromycin, Itraconazol, etc. kommt es zum Anstieg der Colchicin-Konzentration. Auch eine Kombination mit P-Glykoprotein-Inhibitor Ciclopsorin führt durch verminderte Elimination von Colchicin zu vermehrten Nebenwirkungen. Bei der Kombination mit Statinen sind vermehrte Myopathien beschrieben worden.
- Details
- Geschrieben von: CF
- Kategorie: Gichtmittel
- Zugriffe: 2107
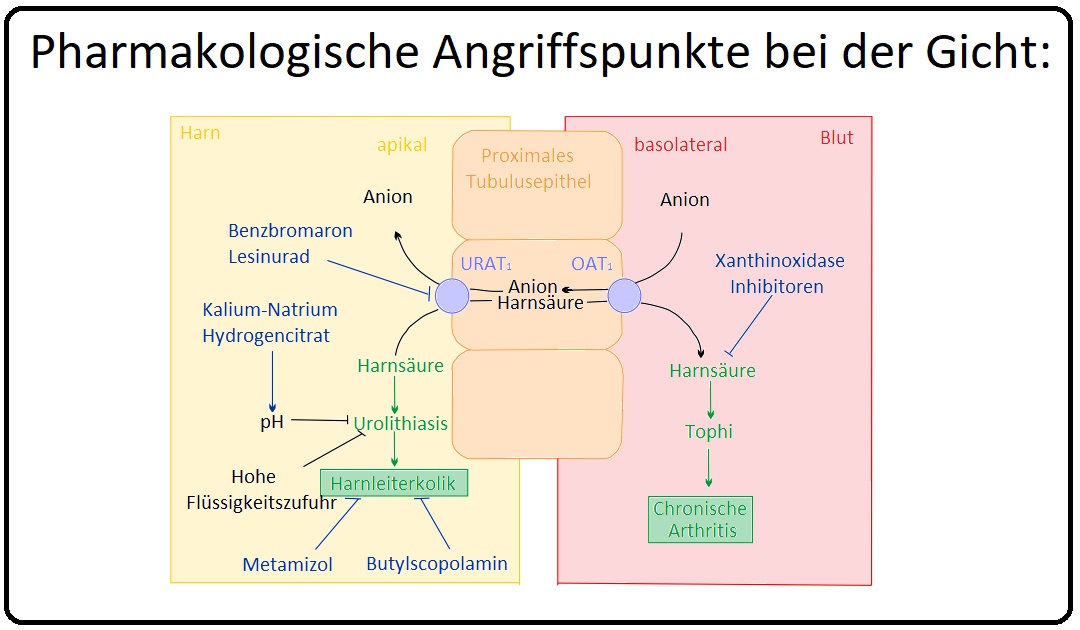
→ Definition: Bei den Urikosurika handelt es sich um Medikamente, die die renale Harnsäureausscheidung steigern (Abb.: Therapie der Gicht), indem sie die tubuläre Rückresorption hemmen. Die Wirkung ist insbesondere an die Nierenfunktion gebunden und nimmt bei Niereninsuffizienz deutlich ab. Wichtige Vertreter der Urikosurika sind v.a.:
→ I: Probenecid,
→ II: Benzbromaron und
→ III: Lesinurad.
→ Wirkungsmechanismus:
→ I: Probenecid ist ein Sulfonamid-Derivat der Benzoesäure und Benzbromaron wiederum ein bromsubstituiertes Phenol-Derivat. Als organische Säuren werden sie vom proximalen Tubulus sezerniert.
→ II: Die Wirkung der Urikosurika ist die kompetitive Hemmung der Transporter, die auf der luminalen Seite für die tubuläre Rückresorption (URAT1) von Harnsäure verantwortlich sind.
→ III: Folge ist eine deutliche Steigerung der Urat-Clearance (gesteigerter renale Harnsäureausscheidung) mit konsekutiver Reduktion des Serum-Harnsäurespiegels sowie eine Auflösung der Uratablagerung in den Geweben.
→ IV: Lesinurad:
→ 1) Ist ein neu zugelassenes Urikosurikum bei der chronischen Hyperurikämie.
→ 2) Die Substanz darf jedoch nur in Kombination mit einem Urikostatikum appliziert werden, da bei solitärer Anwendung ein vermehrtes Auftreten von Nierenversagen nachgewiesen wurde.
→ Indikation: Die Urikosurika werden in der Intervalltherapie der chronischen Hyperurikämie appliziert. Sie werden zudem in der Prophylaxe des Tumorlyse-Syndroms vor Zytostatikatherapie bei Unverträglichkeit von Allopurinol eingesetzt (Ausnahme bildet hierbei das Lesinurad). Jedoch im akuten Gichtanfall ist die urikosurische Therapie kontraindiziert.
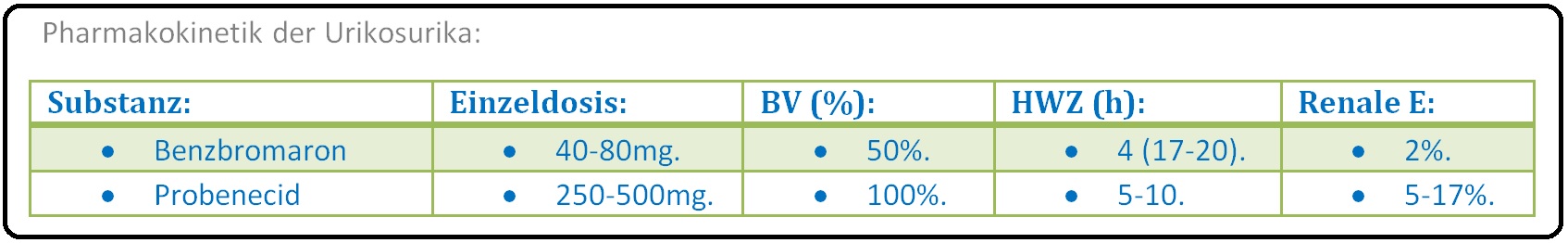
→ Pharmakokinetik: Charakteristischerweise unterliegen die Urikosurika einer ausgeprägten Metabolisierung mit Bildung aktiver Metaboliten.
→ I: Benzbromaron: Wird nach oraler Applikation nur langsam und mäßig resorbiert und hat eine Bioverfügbarkeit von 50%.
→ 1) Der Wirkungseintritt erfolgt nur langsam, da Benzbromaron erst in seinen aktiven Metaboliten umgewandelt wird.
→ 2) Die Wirkungsdauer beträgt 12 Stunden, die Elimination erfolgt schließlich zu 95% über die Galle und Darm und zu 5 % renal.
→ II: Probenecid: Wird nach oraler Applikation sehr gut resorbiert und erlangt sein Wirkungsmaximum nach 2-4 Stunden. Probenecid wird hepatisch metabolisiert (z.T. in aktive Metaboliten) und hauptsächlich über die Galle eliminiert (ein kleiner Anteil wird unverändert renal ausgeschieden).
→ Nebenwirkungen: Urikosurika können insbesondere zu Therapiebeginn einen akuten Gichtanfall induzieren und sollten daher einschleichend verabreicht werden.
→ I: Harnsäureausfällung mit der Gefahr von Uratkristallen in Nieren und Harnwegen (bei Überschreitung des Löslichkeitsprodukts; Konkrementprophylaxe durch ausreichend Diurese > 2l H2O).
→ II: Gastrointestinale Beschwerden mit Völlegefühl, Übelkeit und Erbrechen.
→ III: Weitere Nebenwirkungen: Seltene unerwünschte Wirkungen sind u.a.:
→ 1) Allgemein allergische Reaktionen insbesondere auch ein immun-allergisches Exanthem, aber auch Haarausfall.
→ 2) Kopfschmerzen und Konjunktivitis.
→ 3) Sehr selten kann es unter der Therapie mit Benzbromaron zu einer letal verlaufenden hepatotoxischen Reaktion kommen.
→ Kontraindikationen: Wichtige Kontraindikationen für die Urikosurika sind insbesondere:
→ I: Der akute Gichtanfall.
→ II: Eingeschränkte Nierenfunktion und Neigung zur Bildung von Nierensteinen.
→ III: Kinder unter 2 Jahren.
→ IV: Benzbromaron sollte v.a. nicht bei Lebererkrankungen (auch in der Anamnese) sowie bei Bromid-Überempfindlichkeitsreaktionen verabreicht werden.
→ Wechselwirkungen:
→ I: Durch z.B. Acetylsalicylsäure, Pyrazinamid und Diuretika (insbesondere Thiazide und Schleifendiuretika) kommt es zur Hemmung der tubulären Sekretion der Urikosurika.
→ II: Probenecid:
→ 1) Es hemmt die renale Elimination vieler saurer Pharmaka wie Penicilline, Cephalosporine, NSAR, Methotrexat, etc.
→ 2) Zudem hemmt es die biliäre Sekretion von Rifampicin und steigert die renale Clearance von Oxipurinol. Folge ist eine verminderte Wirkung von Allopurinol.
→ III: Potenziell hepatotoxische Pharmaka erhöhen das Risiko für eine letal endende hepatotoxische Reaktion durch Benzbromaron.
- Details
- Geschrieben von: CF
- Kategorie: Gichtmittel
- Zugriffe: 3866
→ Definition: Bei den Urikostatika (= Xanthinoxidase-Hemmstoffe) handelt es sich pharmakologische Substanzen, die die Bildung von Harnsäure aus Xanthin hemmen. Hauptvertreter der Urikostatika sind insbesondere:
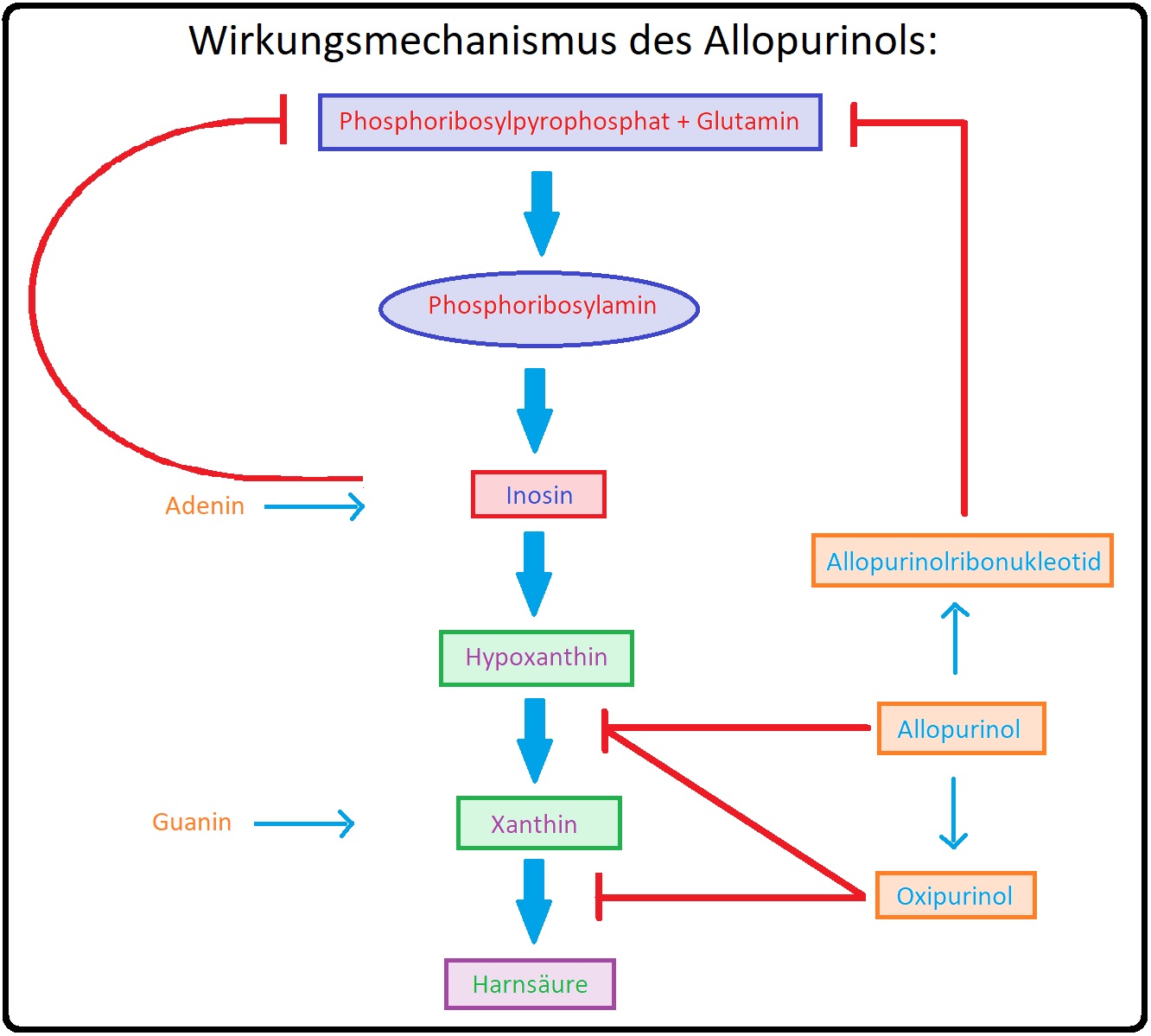
→ I: Allopurinol: Stellt ein Isomer (= Strukturanaloga) des Hypoxanthins und hemmt kompetitiv die Xanthinoxidase und damit die Bildung von Xanthin und Harnsäure. Darüber hinaus hemmt Allopurinol die De-Novo-Synthese der Purinbase aus PRPP (= 5-Phosphoribosyl-1-Pyrophosphat).
→ II: Febuxostat: Ist ein weiterer (neuer) Xanthinoxidasehemmer, bei dem es sich nicht um ein Purinderivat handelt. Febuxostat hemmt die Xanthinoxidase selektiv und führt hierüber zu einem vermehrten Anfall von Hypoxanthin und Xanthin, die wasserlöslicher sind und im Vergleich zur Harnsäure deutlich besser renal eliminiert werden können.
→ Wirkungsmechanismus:
→ I: Allopurinol:
→ 1) Allopurinol ist eine kompetitiver Antagonist der Xanthinoxidase (und konsekutiv die Harnsäuresynthese).
→ 2) Für die Hauptwirkung ist der aktive Metabolit Oxipurinol verantwortlich (nicht kompetitiv v.a. in hoher Dosierung).
→ 3) Allopurinol bzw. sein aktiver Metabolit blockiert nicht nur den Reaktionsschritt Hypoxanthin zu Xanthin, sondern auch die Folgereaktion, da die Xanthinoxidase beide Reaktionen katalysiert.
→ 4) Weitere hemmende Wirkungen des Allopurinols sind die Hemmung der Ribosyltransferasen sowie der vermehrte Verbrauch von Phosphoribosyl-1- Pyrophosphat durch Bildung bzw. Bindung zu einem falschen Nukleotid.
→ II: Febuxostat: Ist kein Substrat (= Purinderivat), hemmt als kompetitiver Antagonist auch die Xanthinoxidase und bewirkt die Senkung des Serum-Harnsäurespiegels.
→ Wirkung: Die Behandlung mit den Urikostatika führt durch Senkung des Serumharnsäurespiegels zu:
→ I: Auflösung bzw. Reduktion der Tophi und
→ II: Präventiv vor einer Gichtarthritis sowie Uratsteinen in den ableitenden Harnwegen.
→ Indikationen: Die Urikostatika sind (neben den Urikosurika) wichtige Medikamente in der Behandlung der Hyperurikämie. Unter adäquater Therapie sollte sich der Harnsäurespiegel nach 1-3 Wochen normalisieren:
→ I: Allopurinol ist das Mittel der ersten Wahl in der Behandlung der Hyperurikämie jeglicher Genese.
→ II: Prophylaxe einer Hyperurikämie bei Tumoren- bzw. Zytostatikatherapie, die z.T mit einem massiven Zellverfall einhergehen.
→ III: Weitere Indikationen: Sind insbesondere:
→ 1) Gichtnephropathie und
→ 2) Uratsteine.
→ IV: Bei Unverträglichkeit oder unzureichender Wirkung kann alternativ Febuxostat appliziert werden (Abb.: Therapie der Gicht).
→ Klinisch-relevant: Die Hemmung der Xanthinoxidase durch Urikostatika verhindert den Abbau einiger Zytostatika wie z.B. 6-Mercaptopurin, Azathioprin, etc.; dies führt zu einer Kumulation und verstärkten Wirkung der Substanzen mit der Gefahr der Entwicklung einer Knochenmarksapalsie. Deshalb sollten Urikostatika und Zytostatika nicht kombiniert werden bzw. bei Kombination einer Dosisreduktion des Zystostatikums um 75% erfolgen.
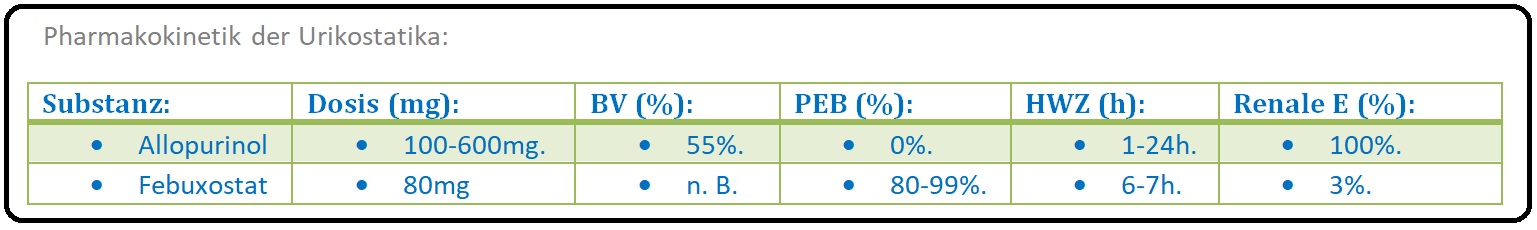
→ Pharmakokinetik: Allopurinol und Febuxostat werden nach orale Applikation gut resorbiert und weisen mit 70-90% eine gute Bioverfügbarkeit auf.
→ I: Allopurinol:
→ 1) Wird zu 10-30% unverändert über die Nieren ausgeschieden. Der Großteil jedoch wird präsystemisch in Dünndarm und Leber in seinen aktiven Metaboliten Oxipurinol oxidiert und anschließend renal eliminiert. Um einer Intoxikation vorzubeugen, ist bei Nierenfunktionsstörung die Dosisanpassung obligat.
→ 2) Obwohl die Halbwertszeit von Allopurinol nur 1-2 Stunden beträgt, muss das Pharmakon nur einmal am Tag substituiert werden, da der aktive Metabolit mit 18-30 Stunden eine deutlich längere HWZ aufweist.
→ II: Febuxostat: Es besitzt eine Halbwertszeit von 5-8 Stunden, wird über die UDP-Glucuronyltransferase und das Cytochrom-P-450-System (CYP 1A2, CYP 2C6 und CYP 2C7) metabolisiert und anschließend hepatisch sowie renal eliminiert.
→ Nebenwirkungen: Wichtige und z.T. schwerwiegende Nebenwirkung unter der Therapie der Urikostatika sind insbesondere:
→ I: Hypersensitivitätsreaktionen mit allergischem Fieber, Pruritus und Dermatitis, die vor allem zu Therapiebeginn, bei Allopurinol aber auch noch Monate bis Jahre danach auftreten können.
→ II: Gastrointestinal: GIT-Beschwerden mit Übelkeit, Erbrechen und Diarrhö.
→ III: Selten manifestiert sich eine generalisierte allergische Vakulitis.
→ IV: Vor allem bei Allopurinol kann es in Einzelfällen zum Auftreten des Steven-Johnson-Syndroms oder einer toxisch epidermalen Nekrolyse kommen.
→ Klinisch-relevant: Zu Beginn einer Allopurinol-Behandlung kann es zum akuten Gichtanfall kommen. Ursache hierfür ist die Mobilisation von Harnsäure aus den Geweben sowie die Hemmung der Sekretion. So ist insbesondere zu Beginn einer Behandlung mit Allopurinol auf eine ausreichende Diurese zu achten oder prophylaktisch Cholchicin zu verabreichen.
→ Kontraindikationen: Da sowohl Allopurinol als auch Febuxostat gut verträglich und untoxische Medikamente sind, existieren auch keine absoluten Kontraindikationen, sondern nur relative wie:
→ I: Strenge Indikationsstellung bei Niereninsuffizienz mit Dosisreduktion.
→ II: Schwangerschaft und Stillzeit (teratogene sowie embryotoxische Wirkungen sind bei beiden Substanzen nicht bekannt).
→ Wechselwirkungen:
→ I: Allopurinol verzögert (hemmt) die Metabolisierung bzw. Inaktivierung der Purinderivate Azathioprin und Mercaptopurin. Bei gleichzeitiger Gabe muss die Dosis der beiden Zytostatika um 50-75% reduziert werden.
→ II: Die Wirkung von Phenprocoumon (z.B. Macumar) oder Salizylaten wird durch Allopurinol verstärkt.
→ III: Probenecid, Benzpromaron sowie die Thiaziddiuretika reduzieren die Allopurinolwirkung.
→ IV: Auch wird der Theophyllin-Effekt durch die Hemmung der Xanthinoxidase verstärkt.
→ V: Eine additive Knochenmarkstoxizität sowie vermehrte Blutbildveränderungen zeigt sich bei Kombination mit Zytostatika.