→ Definition: Bei der dilatativen Kardiomyopathie handelt es sich um eine Dilatation des linken, später auch des rechten Ventrikels mit zunehmender Ausdünnung der Ventrikelwand, Funktionseinschränkung und konsekutiver Entwicklung einer Herzinsuffizienz. Es kommt zu einer systolischen Funktionsstörung mit eingeschränkter Ejektionsfraktion (und konsekutiv eingeschränktem Herzzeitvolumen).
→ Epidemiologie:
→ I: Die dilatative CM stellt die häufigste Kardiomyopathieform dar und weist eine Prävalenz von 40/100000 auf.
→ II: Männer sind doppelt so häufig wie Frauen betroffen, wobei der Manifestationsgipfel zwischen dem 20.-50. Lebensjahr liegt.
→ Ätiologie: Bei der dilatativen Kardiomyopathie werden 2 Formen unterschieden:
→ I: Primär idiopathische DCM:
→ 1) Die autosomal-dominant vererbte DCM mit Erregungsleistungsstörungen und dem Sick-Sinus-Syndrom stellt die häufigste Form dar.
→ 2) X-chromosomal-rezessive Form mit Mutation des Dystrophin-Gens (z.B. bei Muskeldystrophie Duchenne).
→ II: Sekundäre erworbene DCM:
→ 1) Viral: Coxsackie, Adeno-, Parvovirus B19, Entero-, Influenzaviren, EBV, CMV, HIV, etc.
→ 2) Weitere potenzielle Erreger sind u.a. Toxoplasmose, Lyme-Krankheit (Borrelia burgdorferi) sowie Chagas-Krankheit (Trypanosoma cruzi).
→ 3) Hypertensive DCM: Durch langanhaltende arterielle Hypertonie.
→ 4) Tachymyopathie: Aufgrund persistierender unkontrollierter Tachykardien in einem Frequenzbereich von 130-220/min, bei Vorhofflattern oder supraventrikulären Tachykardien.
→ 5) Weitere Herzerkrankungen wie Valvulopathie oder ischämisch bedingt nach z.B. Myokardinfarkt.
→ 6) Systemerkrankungen: Nich selten sind SLE, Sarkoidose, aber auch Akromegalie, Hyperthyreose, Phäochromozytom, etc. mit einer dilatativen Kardiomyopathie vergesellschaftet.
→ 7) Medikamentös/toxisch induziert: Bei Alkoholabhängigkeit und Kokainabusus; aber auch Chemotherapeutika wie Doxorubicin, Anthrazykline sowie durch trizyklische Antidepressiva, Lithium, oder eine thorakale Bestrahlungstherapie hervorgerufen.
→ 8) DCM bei Mangelernährung (z.B. Anorexia nervosa, etc.) durch Mangel an Selen, Thiamin oder Carnitin.
→ Pathophysiologie: Das pathophysiologische Charakteristikum ist eine Addition von Umbauvörgängen der Herzmuskulatur infolge unterschiedlichster destruierender Faktoren, die zur Dilatation führen. Folge ist eine Reduktion der Kontraktionsfähigkeit mit konsekutiver Abnahme der Punpleistung. Die sich entwickende Linkskherzinsuffizienz führt zu einem Vorwärts- und Rückwärtsversagen. Zudem kann die Ventrikeldilatation infolge einer Erweiterung des Mitralklappenringes eine relative Mitralklappeninsuffizienz induzieren. Die mechanisch bedingte Wandspannung des Herzmyokards steigert die Autonomiebereitschaft mit Ausbildung von supraventrikuläre und ventrikulären Rhythmusstörungen.
→ Klinik: Die Symptomatik bleibt lange Zeit asymptomatisch. Häufig entwicheln sich über Monate und Jahre Zeichen eine Rechts-, Linksherzinsuffizienz oder Global-; sie kann jedoch auch fulminant mit Rhythmusstörungen und plötzlichem Herztod (häufige Todesursache einer DCM) verlaufen.
→ I: Allgemeine Leistungsminderung mit rascher Ermüdbarkeit aufgrund eines verminderten HZV ("Low-output"); in diesem Zusammenhang auch Manifestation einer Belastungsdyspnoe (z.T. Initialsymptom), die mit fortschreitender Progredienz der Herzinsuffizienz in eine Ruhedyspnoe und Orthopnoe übergeht.
→ II: Weitere Symptome sind insbesondere chronischer Husten mit/ohne Auswurf (= Stauungshusten), Hämoptysis sowie Atrophie der Skelettmuskulatur (kardiale Kachexie).
→ III: Typische oder aber auch atypische Thoraxschmerzen in bis zu 50% der Fälle, die klinische Zeichen einer Angina pectoris sind.
→ IV: Evtl. begleitende stenosierende KHK.
→ V: Komplikationen: Wichtige und z. T. schwerwiegende Komplikationen sind u.a.:
→ 1) Arterielle und pulmonale Embolien (z.B. Lungenembolie) aufgrund von Thrombenbildung in den erweiterten Herzhöhlen.
→ 2) Enwicklung eines Lungenödems.
→ 3) Herzrhythmusstörungen wie Vorhofflimmern, ventrikuläre Tachykardien und plötzlicher Herztod.
→ Klinisch-relevant: Initialsymptom ist die Luftnot (Dyspnoe), gefolgt von Palpitationen, Synkopen aufgrund von Rhythmusstörungen; im weiteren Krankheitsverlauf nehmen die Symptome der Linksherzinsuffizienz zu und es können sich Zeichen einer Globalinsuffizienz mit:
→ A) Peripheren Ödemen,
→ B) Hepatosplenomegalie und
→ C) Anasarka (= Flüssigkeitsansammlung in der Unterhaut, gerade im Bereich der Flanken und des Os sacruum), ausbilden.
→ Diagnose:
→ I: Anamnese/klinische Untersuchung: Klinische Symptome wie Belastungsdyspnoe, Schwindel und Synkopen weisen auf eine Linksherzinsuffizienz hin.
→ 1) Auskultation: Typische Auskultationsbefunde sind der 3. Herzton, ein bandförmiges Holosystolikum mit Weiterleitung in die Axilla aufgrund eines dilatierten Klappenrings mit relativer Mitralklappeninsuffizienz sowie ein möglicher Nachweis von fein- bis mittelblasigen feuchten Rasselgeräuschen als Zeichen einer Lungenödems.
→ 2) Palpation: Ruhetachykardie, der Herzspitzenstoß ist nach lateral, evtl. kaudal verlagert.
→ 3) EKG: Bei der DCM manifestieren sich keine spezifischen EKG-Veränderungen, jedoch ist das EKG meist pathologisch (Siehe auch EKG-Befund: dilatative CM):
→ A) Sinustachykardie,
→ B) Linksschenkelblock (ist prognostisch ungünstig),
→ C) Evtl. Vorhofflimmern,
→ D) Andere Rhythmusstörungen wie supraventrikuläre ES oder ventrikuläre Extrasystolen bzw. ventrikuläre Tachykardien.
→ II: Bildgebende Verfahren:
→ 4) Röntgen: (Abb.: Projektionen der Herz- und Gefäßkonturen im Röntgen-Thorax):
→ A) Kardiomegalie: Sie besteht, wenn das Herz mehr als > 50% des Thorax-Querdurchmessers einnimmt.
→ B) Verkleinerung des Retrosternalraumes in der Seitenaufnahme bei Rechtsherzinsuffizienz.
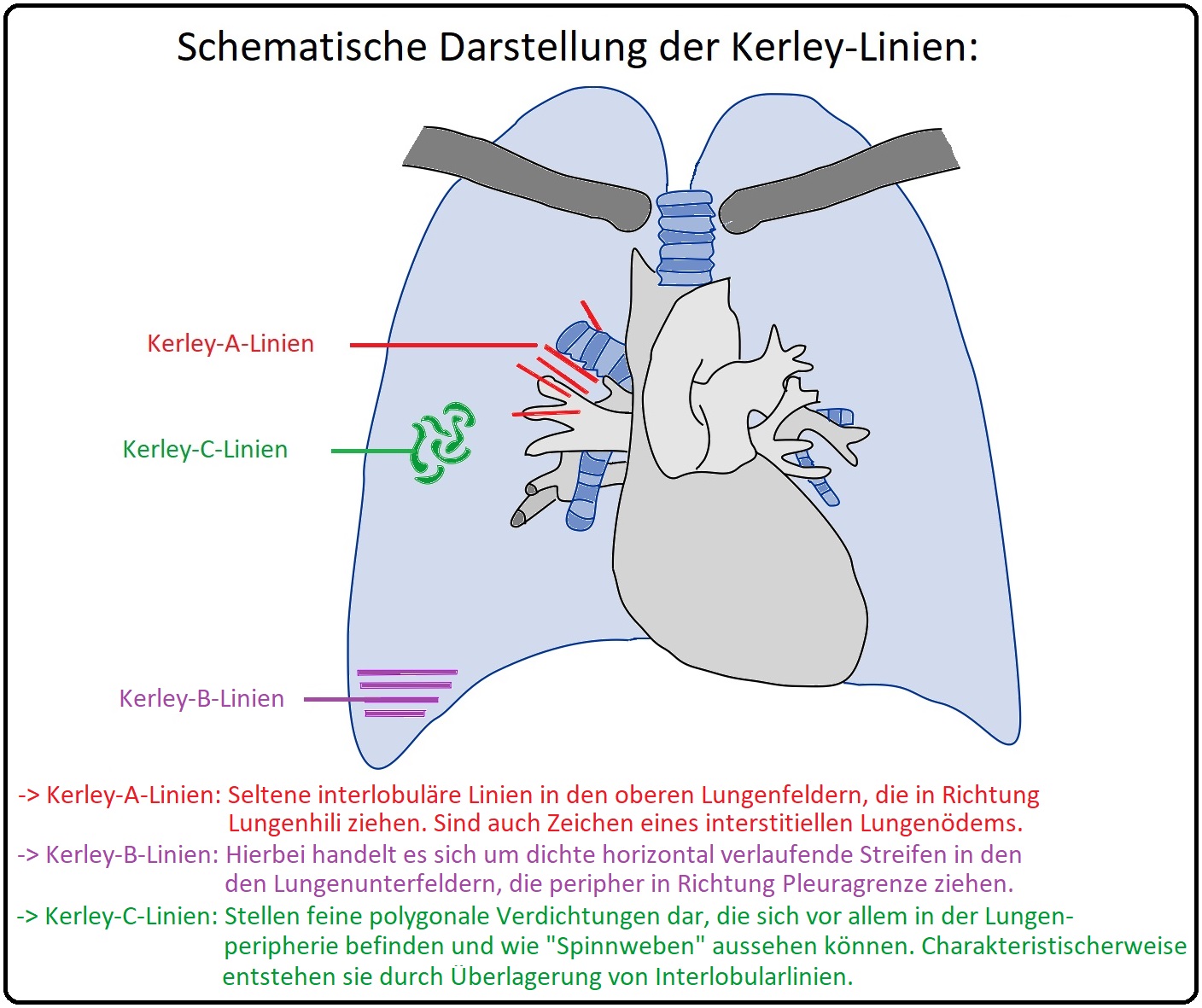
→ C) Pulmonale Stauungszeichen: Mit möglichem Nachweis eines interstiellen - (Kerley-A- und Kerley-B-Linien) oder alveolären Lungenödems (steigt der pulmonalkapilläre Druck über einen längeren Zeitraum > 25mmHg an, kann sich ein alveoläres Lungenödem entwickeln).
→ 5) Echo: Es manifestiert sich primär eine Dilatation des linken Ventrikels, später beider. Bei relativer Mitralklappeninsuffizienz ist der linke Vorhof vergrößert. Nicht selten erfolgt der Nachweis von Thromben im Bereich des Vorhofs oder Ventrikels. Bei ischämischer dilatativer Kardiomyopathie zeigen sich Wandbewegungsstörungen mit Hypokinesien.
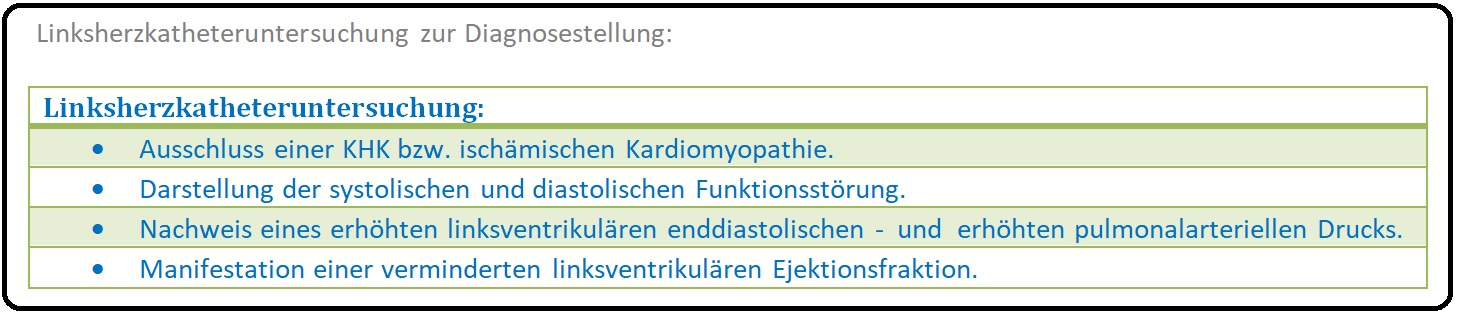
→ 6) Invasive Diagnostik: Insbesonere die Linksherzkatheteruntersuchung:
→ Therapie:
→ I: Allgemeinmaßnahmen: Weglassen kardiotoxischer Noxen wie Alkohol, Medikamente und Drogen (Kokain), aber auch körperliche Schonung.
→ II: Kausale Therapie von Grunderkrankungen: Interferontherapie bei virusbedingter DCM Genese. Gabe von Immunsuppressiva bei autoimmunologischer Genese.
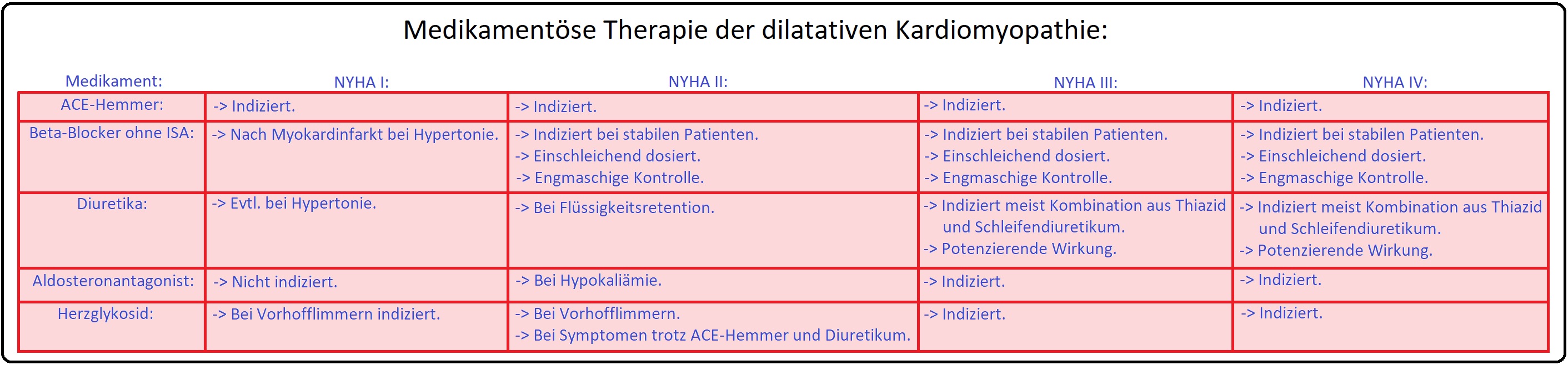
→ III: Medikamentöse Therapie:
→ 1) Thromboembolieprophylaxe mit oralen Antikoagulantien (z.B. Macumar).
→ 2) Therapie der Herzinsuffizienz:
→ A) Mit ACE-Hemmer wie Enalapril: Initial 2x2,5mg/d und langsamer Steigerung auf die Zieldosis von 2x10mg.
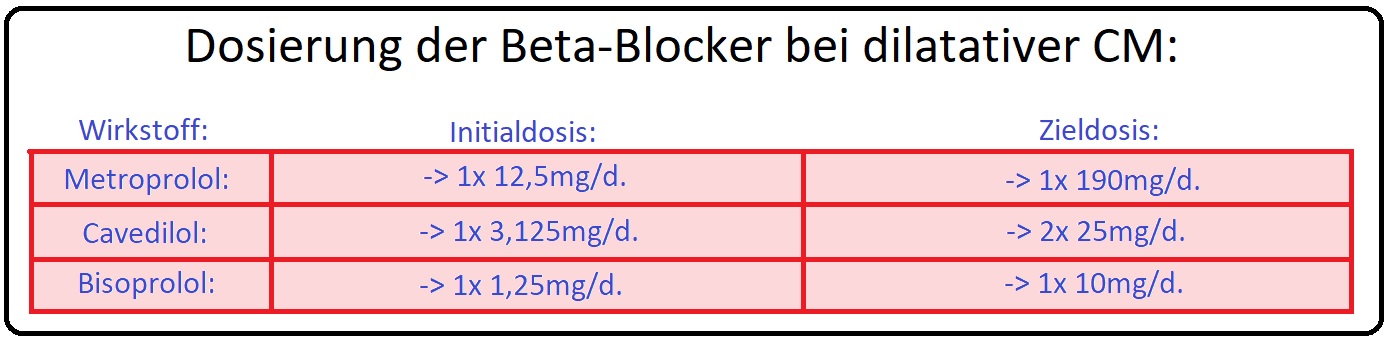
→ B) Beta-Blocker sind gut einsetzbar bei ischämisch oder durch Kardiomyopathie verursachter Herzinsuffizienz. Es erfolgt die Applikation einer Initialdosis, die alle 2 Wochen auf eine Zieldosis erhöht wird:
→ 3) Weitere Medikamente: Sind u.a. Diuretika, Digitalis und gegebenenfalls Amiodaron.
→ IV: Weitere Therapieoptionen:
→ 1) Bei fortgeschrittener Herzinsuffizienz kommt es häufig zu einer intraventrikulären Erregungsleitungsstörung mit asynchroner Kontraktilität der Ventrikel und weiterer Verschlechterung der Herzinsuffizienz. Zur Verbesserung der synchronen Kontraktion und somit zur Senkung der Mortalität kann ein biventrikulärer Schrittmacher (BVS) implantiert werden.
→ 2) Indikation:
→ A) Therapierefraktäre symptomatische Herzinsuffizienz NYHA III/IV.
→ B) Linksschenkelblock >130ms,
→ C) Linksventrikulärer enddiastolischer Durchmesser > 55mm,
→ D) Ejektionsfraktion < 35mmHg.
→ 3) Bei anhaltenden ventrikulären Tachykardien oder Z.n. Reanimation, Implantation eines ICD (= implantierbarer-Kardioverter-Defibrillator).
→ 4) Bei terminaler Herzinsuffizienz steht die Entlastung des Herzens durch einen temporären, mechanischen Herzersatz mittels left-ventricular-assist-device (= LVAD) im Vordergrund.
→ 5) Ultima-ratio ist die Herztransplantation.
→ Prognose:
→ I: Generell ist die Prognose ungünstig und insbesondere vom Schweregrad der Herzinsuffizienz abhängig. Die 10-Jahresüberlebenschance liegt bei etwa 10-30%.
→ II: Eine behebbare sekundäre CM weist eine bessere Prognose auf als eine primäre dilatative Kardiomyopathie (DCM).