- Details
- Geschrieben von: CF
- Kategorie: Antisympathotonika
- Zugriffe: 3775
→ Definition: Bei Reserpin handelt es sich um ein Alkaloid aus der südasiatischen Pflanze Rauwolfia serpentia. Es zählt neben den Alpha2-Rezeptor-Agonisten zu den Antisympathotonika und gilt als Reservemittel in der Behandlung der arteriellen Hypertonie.
→ Wirkungsmechanismus:
→ I: Reserpin ist eine sehr lipophile Substanz und weist aufgrund ihrer extrem hohen Affinität eine (selektive) irreversible Bindung an den VMAT-2 mit konsekutiver Blockade der Transportfunktion noradrenalinspeichernder Vesikel auf.
→ II: Folge ist die Hemmung der Wiederaufnahme (Speicherung) von Noradrenalin, Dopamin (und Serotonin) in die Granula sowie der vermehrte Abbau der Neurotransmitter durch die Monoaminooxidase und Catechol-O-Methyltransferase.
→ III: Zudem zeigt sich eine verminderte Neusynthese von Noradrenalin (da auch Dopamin fehlt).
→ Wirkung: Die charakteristische Wirkung von Reserpin ist lang anhaltend und wird nur durch Neusynthese der Speichervesikel beendet.
→ I: Kardial:
→ 1) Antisympathikotone Wirkung mit Abnahme des peripheren Widerstand und Herzzeitvolumens mit konsekutivem Blutdruckabfall.
→ 2) Bradykardie.
→ II: Durch Abnahme des Dopamins antipsychotische -, aber auch parkinsonoide Wirkung.
→ III: GIT: Aufgrund des erhöhten Vagtonus wird die gastrointestinalen Motilität gesteigert. Es zeigen sich klinische Symptome wie Diarrhö und vermehrter HCl-Produktion.
→ IV: Müdigkeit und Sedation, etc.
→ Indikation: Reserpin gilt als Reservetherapeutikum in der Behandlung der arteriellen Hypertonie in Kombination mit weiteren Antihypertensiva (z.B. Beta-Blockern, Calciumantagonisten, ACE-Hemmern), hat jedoch aufgrund der unerwünschten Wirkungen an therapeutischer Bedeutung deutlich verloren.
→ Pharmakokinetik:
→ I: Nach oraler Applikation wird Reserpin gut resorbiert (Bioverfügbarkeit 50%) und hat nach einer verzögerten Wirkungslatenz eine lange Wirkungsdauer (Halbwertszeit 5-50 Stunden), sodass die Gefahr der Kumulation besteht.
→ II: Freies ungebundenes Reserpin wird schnell eliminiert.
→ III: Reserpin kann gut die Blut-Hirn-Schranke überwinden.
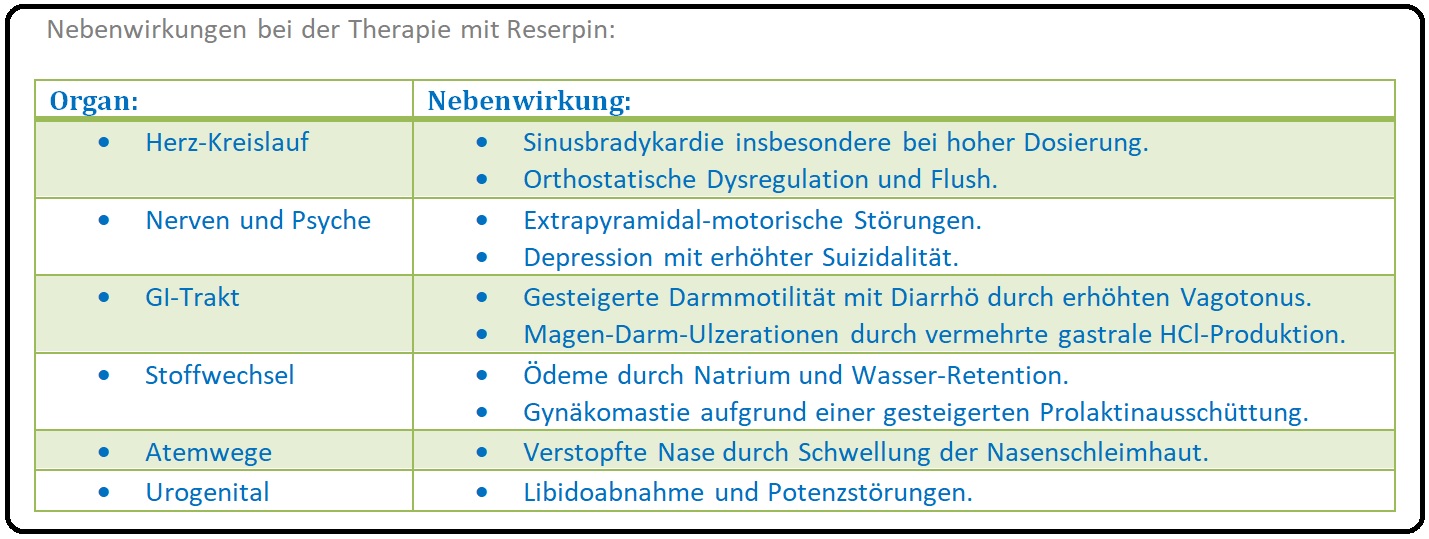
→ Nebenwirkungen: Es wird bei den unerwünschten Wirkungen der Reserpin-Therapie 2 Typen unterschieden:
→ I: Kardial:
→ 1) Mit Bradykardie, orthostatische Dysregulation (orthostatische Hypotonie) und Flush.
→ 2) Insbesondere bei hoher Dosierung und parenteraler Applikation kann es initial zu einer Erhöhung des Sympathikotonus mit Blutdruckanstieg kommen.
→ II: Zentral:
→ 1) Massive Sedation und Entwicklung einer Depression mit deutlich erhöhter Suizid-Gefahr.
→ 2) Gastrointestinale Störungen mit Diarrhö, aber auch erhöhtem Risiko für die Entstehung eines Ulcus ventriculi bzw. Ulcus duodeni.
→ 3) Gynäkomastie und Spontanlaktation durch vermehrte Prolaktinausschüttung.
→ Kontraindikation: Wichtige Kontraindikationen für die Applikation von Reserpin sind insbesondere:
→ I: Depression auch in der Eigenanamnese,
→ II: Kombination mit MAO-Hemmern.
→ III: Ulcus ventriculi und Ulcus duodeni.
→ IV: Neurologisch: Vor allem die neurologische Erkrankungen:
→ 1) Morbus Parkinson und
→ 2) Die Epilepsie.
→ Interaktionen:
→ I: Eine Kombination mit Digitalis ruft eine deutliche Bradykardie hervor.
→ II: Bei gleichzeitiger Anwendung von Alkohol, Hypnotika, Psychopharmaka kommt es zu Verstärkung der zentral dämpfenden Reserpin-Wirkung.
→ III: Reserpin verstärkt massiv die kardiodepressiven Effekt des Antiarrhythmikums der Klasse I, Chinidin.
- Details
- Geschrieben von: CF
- Kategorie: Antisympathotonika
- Zugriffe: 3668
→ Definition: Das Antisympathotonikum, Alpha-Methyldopa zählt neben Clonidin und Moxonidin zu den zentralen Alpha2-Rezeptor-Agonisten. Es reduziert die Noradrenalinfreisetzung in (zentralen und peripheren) postganglionären sympathischen Nervenzellen und wird insbesondere als Reservetherapeutikum in der Behandlung der arteriellen Hypertonie eingesetzt.
→ Wirkungsmechanismus:
→ I: Alpha-Methyldopa wird in den sympathischen Neuronen zu Alpha-Methylnoradrenalin metabolisiert und weist als „ falscher Transmitter“ eine höher Affinität zum Alpha2-Rezeptor auf als Noradrenalin. Zudem erfolgt die Desaminierung nicht über die MAO (= Monoaminooxydase), sodass es langsamer abgebaut wird.
→ II: Die Stimulation der zentralen Alpha2-Rezeptoren erhöht die Empfindlichkeit des Barorezeptorenreflexes und senkt somit den peripheren Widerstand sowie das Herzzeitvolumen mit konsekutiver Abnahme des arteriellen Blutdrucks.
→ III: Einzig die L-Form des Alpha-Methydopa ist pharmakologisch und therapeutisch wirksam.
→ Indikation:
→ I: Als Reservemittel in der Kombinationstherapie der arteriellen Hypertonie.
→ II: Mittel der Wahl in der Behandlung der chronischen Schwangerschaftshypertonie.
→ Pharmakokinetik: Nach oraler Applikation wird Alpha-Methyldopa nur mäßig resorbiert (25-50%). Der Wirkungseintritt erfolgt aufgrund der Metabolisierung in seinen aktiven Metaboliten verzögert (ca. 6 Stunden). Alpha-Methyldopa wird überwiegend renal eliminiert, sodass bei Niereninsuffizienz eine Dosisreduktion obligat ist.
→ Nebenwirkungen: Wichtige unerwünschte Wirkungen in der Behandlung mit Alpha-Methyldopa sind insbesondere:
→ I: Relativ häufig zeigt sich unter der Therapie eine orthostatische Dysregulation.
→ II: Retention von Natrium und Wasser, sodass die antihypertensive Wirkung des Alpha-Methydopa teilweise aufgehoben wird (eine Kombination mit Diuretika wird empfohlen).
→ III: Müdigkeit, Sedierung und deutlich verminderte Leistungsfähigkeit.
→ IV: Weitere Nebenwirkungen: Sind u.a.:
→ 1) Libido- und Potenzstörungen sowie eine vermehrte Prolaktinausschüttung mit Gynäkomastie und Spontanlaktation.
→ 2) Schlafstörungen, psychische Verstimmung, Depression bis hin zu psychotischen Symptomen.
→ 3) Medikamten-induzierter Parkinsonismus.
→ 4) Autoimmunologische Reaktionen mit häymolytischer Anämie (positiver Coombs-Test) und Fieber.
→ Kontraindikationen: Wichtige Kontraindikationen in der Behandlung mit Alpha-Methyldopa sind insbesondere:
→ I: Sowohl akute als auch aktive Lebererkrankungen und fortgeschrittene Niereninsuffizienz (relativ).
→ II: Depression sowie das
→ III: Phäochromozytom.
→ Wechselwirkungen:
→ I: Bei Kombination mit blutdrucksenkenden Pharmaka wie Diuretika, Beta-Blocker, Nitrate, weitere Vasodilatatoren, aber auch Barbiturate, Phenothiazine, Alkohol kommt es zu einer additiven Blutdruck-Senkung.
→ II: Alkohol verstärkt die sedierende Wirkung von Alpha-Methyldopa deutlich.
→ III: In Kombination mit MAO-Hemmern können sich Symptome wie Kopfschmerzen, Blutdruckanstieg sowie Halluzinationen manifestieren.
→ IV: Weitere Wechselwirkungen:
→ 1) Trizyklische Antidepressiva schwächen die blutdrucksenkende Wirkung des Alpha-Methyldopa ab.
→ 2) Eine Kombination mit L-Dopa kann Parkinson-Symptome hervorrufen und hat zudem einen toxischen Effekt auf das zentrale Nervensystem.
- Details
- Geschrieben von: CF
- Kategorie: Antisympathotonika
- Zugriffe: 4208
→ Definition: Bei Clonidin handelt es sich um ein Imidazolderivat, das zu der Gruppe der zentralen Alpha2-Rezeptoragonisten zählt und u.a. als Reservetherapeutikum in der Behandlung arteriellen Hypertonie eingesetzt wird.
→ Wirkungsmechanismus: Die blutdrucksenkende Wirkung des Clonidins wird durch nachfolgende Mechanismen erreicht:
→ I: Stimulation der postsynaptischen Alpha2-Rezeptoren von zentralen inhibitorischen Neuronen, die zu einer Hemmung der efferenten sympathischen Fasern mit konsekutiver Abnahme des Sympathikotonus führen.
→ II: Erregung der Imidalzol-Rezeptoren, die zu einer Senkung des systemischen Gefäßwiderstands und somit zur Blutdrucksenkung beitragen.
→ III: Stimulation der peripheren präsynaptischen Alpha2-Rezeptoren die eine verminderte Noradrenalinfreisetzung induzieren.
→ IV: Auch die Reninfreisetzung wird deutlich gedrosselt.
→ Pharmakokinetik:
→ I: Clonidin ist eine sehr lipophile Substanz und passiert diesbezüglich sehr leicht die Blut-Hirn-Schranke.
→ II: Es kann sowohl oral als auch parenteral verabreicht werden.
→ III: Die Plasma-Habwertszeit beträgt bei Clonidin etwa 10 Stunden und wird schließlich überwiegend renal (60-70%) eliminiert.
→ Indikation:
→ I: Reservemittel als Kombinationstherapeutikum in der Behandlung der arteriellen Hypertonie (peroral) oder intravenös im Rahmen eines hypertensiven Notfalls (unter EKG-Monitoring).
→ II: Behandlung der Entzugssymptome (Entzugssyndroms) beim Alkoholabhängigkeit und/oder Opiaten-.
→ III: Analgosedation von Intensivpatienten (zur Basissedierung und zur Therapie von sympatho-adrenergen Aufwachreaktionen.
→ IV: Weitere Indikationen: Für die Applikation von Clonidin sind u.a.:
→ 1) Lokal beim chronischen Offenwinkelglaukom und
→ 2) Adjuvant in der Schmerztherapie bei neuropathischen Schmerzen und in der Migräne-Behandlung.
→ Nebenwirkungen:
→ I: Durch Senkung des Sympathikotonus kann es zu ausgeprägten Bradykardien oder einer Verstärkung einer bestehenden AV-Überleitungsstörung kommen.
→ II: Rebound-Phänomen: Mit schwerer arterieller Hypertonie nach plötzlichem abruptem Absetzen von Clonidin (durch Up-Regulation der Rezeptoren, sodass dieses Pharmakon immer ausschleichend abgesetzt werden muss).
→ III: Insbesondere bei schneller intravenöser Applikation kann des durch Erregung der peripheren präsynaptischen Alpha-1-Rezeptoren zu einem passageren Blutdruckanstieg kommen.
→ IV: Weitere Nebenwirkungen: Sind u.a.:
→ 1) Relativ häufig ausgeprägte Müdigkeit, Leistungsminderung und Sedierung durch zentral dämpfende Wirkung.
→ 2) Mundtrockenheit, Obstipation sowie verminderte Speichel- und Magensaftsekretion durch reduzierte Acetylcholin-Freisetzung.
→ 3) Libido- und Potenzstörungen.
→ Kontraindikation: Wichtige Kontraindikationen in der Clonidin-Therapie sind insbesondere:
→ I: Kardial: Bradykardie, Sick-Sinus-Syndrom, AV-Block II und III Grades (EKG-Befund: AV-Block) sowie Zustand nach Myokardinfarkt.
→ II: Vaskulär: Vor allem fortgeschrittene pAVK, Raynaud-Syndrom und Thrombangitis obliterans.
→ III: (Endogene) Depression.
→ IV: Weitere Kontraindikationen: Sind zerebrovaskuläre Insuffizienz und fortgeschrittene Niereninsuffizienz.
→ Wechselwirkungen: Es können in der Kombinationstherapie mit Clonidin schwerwiegende Wechselwirkungen auftreten:
→ I: In Kombination mit Beta-Blockern oder Herzglykosiden kann es zu ausgeprägter Bradykardie und AV-Blockierung kommen.
→ II: Verstärkung der zentral dämpfenden Wirkung von Clonidin durch Alkohol, Benzodiazepine, Antihistaminika, etc.
→ III: Trizyklische Antidepressiva schwächen die Wirkung von Clonidin ab.
→ IV: Clonidin verstärkt wiederum die Wirkung von Diuretika und Vasodilatatoren (z.B. Calciumkanal-Blocker, Nitrate, NO-Donatoren, etc.)
- Details
- Geschrieben von: CF
- Kategorie: Antisympathotonika
- Zugriffe: 5964
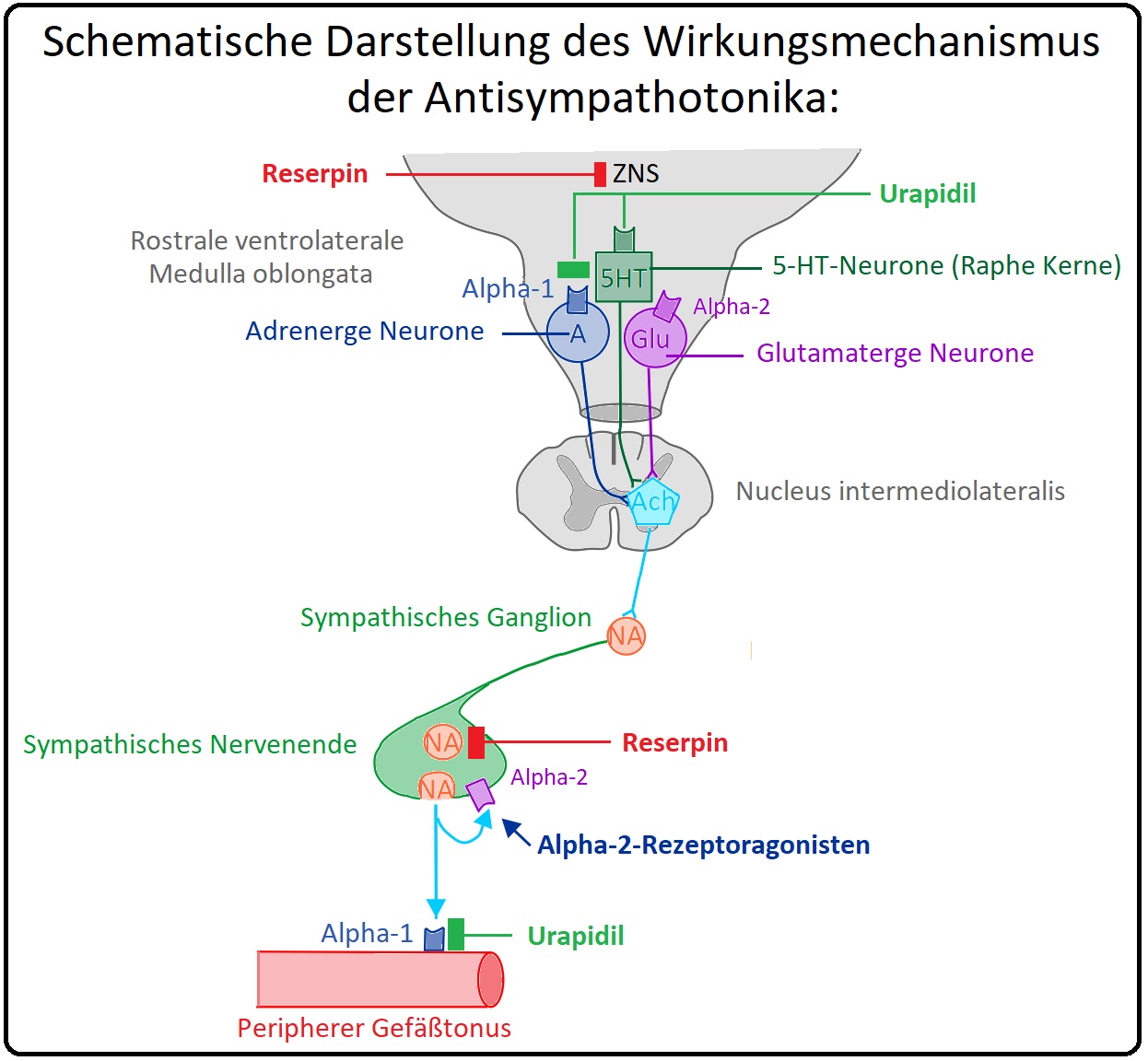
→ Definition: Bei den Alpha2-Rezeptor-Agonisten handelt es sich um Antisympathothonika zu deren Gruppe die Imidazolderivate Clonidin, Moxonidin und das Dopa-Analogon Alpha-Methyldopa zählen. Als Antisympathotonika hemmen sie die Synthese, Speicherung und Freisetzung von Noradrenalin.
→ Wirkungsmechanismus:
→ I: Clonidin, Moxonidin und Alpha-Methyldopa aktivieren zentrale postsynaptische Alpha2-Rezeptoren in der ventrolateralen und rostralen Medulla oblongata, wodurch es zur Frequenzabnahme der Aktionspotenziale im Sympathikus und Zunahme in den parasympathischen Neuronen kommt.
→ II: In der Peripherie bewirken diese Pharmaka eine Stimulation der präsynaptischen Alpha2-Rezeptoren mit konsekutiver Abnahme der Noradrenalinfreisetzung. Den ausschlaggebenden blutdrucksenkenden Effekt der Apha2-Rezeptoragonisten wird jedoch ausschließlich über ihre zentrale Wirkung erreicht.
→ Wirkung:
→ I: Die Antisympathotonika induzieren eine Reduktion der Noradrenalinkonzentration in den sympathisch innervierten Zielzellen.
→ II: Folgen sind insbesondere:
→ 1) Herz: Abnahme des peripheren Widerstands, Herzminutenvolumens, Blutdrucks und der Herzfrequenz. Die Wirkung setzt bei Clonidin und Moxonidin sofort bei Alpha-Methyldopa mit einer Latenz ein.
→ 2) Eine sedativ hypnotische Wirkung durch Aktivierung der zentralen Alpha2-Rezeptoren.
→ 3) Analgetischer Effekt werden durch die Aktivierung von Alpha2-Rezeptoren im absteigenden antinozizeptiven Neuronensystem erreicht.
→ Indikation:
→ I: Arterielle Hypertonie: Aufgrund des ungünstigen Nebenwirkungsprofils sind Antisympathotonika in der Behandlung der arteriellen Hypertonie nur Mittel der 2.-3. Wahl und werden in der Regel nur in niedriger Dosierung, ausschließlich in der Kombinationstherapie des Bluthochdrucks als Reserveantihypertensiva eingesetzt.
→ 1) Clonidin (intravenös) eignet sich zur vorübergehenden Applikation beim hypertensiven Notfall.
→ 2) Alpha-Methyldopa p.o. zur passageren Anwendung bei arterieller Hypertonie in der Schwangerschaft.
→ II: Abhängigkeit: Die Alkohol- und Opiatabhängigkeit stellt die wichtigste Indikation für Clonidin dar, da es bei den Patienten die klinischen Symptome wie erhöhter Sympathikotonus und/oder die Entzugssymptomatik deutlich lindert.
→ III: Beim chronisches Offenwinkelglaukom senkt Clonidin, lokal appliziert, den Augeninnendruck durch Drosselung der Kammerwasserproduktion.
→ IV: Clonidin kann zudem in der adjuvanten Schmerztherapie bei neuropathischen Schmerzen eingesetzt werden.
→ Pharmakokinetik: Bei Alpha-Methyl-Dopa ist zu erwähnen, dass es sich um eine Pharmakon-Vorstufe handelt, die im ZNS und in der Periphere zu Alpha-Methyl-Noradrenalin metabolisiert wird und im Gegensatz zu Noradrenalin als selektiver Alpha2-Agonist wirkt („falscher Transmitter“).
→ Nebenwirkungen: Wichtige unerwünschte Wirkungen in der Behandlung der Alpha2-Rezeptoragonisten sind u.a.:
→ I: Mundtrockenheit und Obstipation aufgrund der Stimulation der präsynaptischen Alpha2-Rezeptoren an den parasympathischen Neuronen des GIT. Es kommt nämlich über die Alpha2-Rezeptoren zur Hemmung der der Acetylcholinfreisetzung zur Drosselung der Drüsen- und Darmtätigkeit.
→ II: Krisenhafter Blutdruckanstieg und Sinustachykardie nach abrupter Beendigung der Behandlung von Clonidin und Moxodinin.
→ III: Libido- und Potenzstörungen.
→ IV: Weitere Nebenwirkungen: Sind u.a.:
→ 1) Bei Alpha-Methyldopa kommt es durch die Hemmung der Synthese von Noradrenalin und Dopamin zu Depression und Entwicklung eines medikamentösen Parkinsonismus.
→ 2) Bei Alpha-Methyl-Dopa kann es zur Retention von Natrium und Wasser kommen, sodass die antihypertensive Wirkung teilweise aufgehoben wird.
→ Kontraindikationen: Wichtige Kontraindikationen sind insbesondere:
→ I: Bei Moxonidin ist die Herzinsuffizienz eine wichtige Kontraindikation durch Erhöhung der Mortalität.
→ II: Weitere Kontraindikationen: Sind unter anderem:
→ 1) Das Sick-Sinus-Syndrom,
→ 2) Sinusbradykardie,
→ 3) Endogene Depression und nicht zuletzt
→ 4) Die Schwangerschaft und Stillzeit (v.a. für Moxonidin).
→ Wechselwirkungen:
→ I: Clonidin verstärkt die bradykarde und AV-blockierende Wirkung (AV-Block) von Beta-Rezeptor-Antagonisten und Herzglykosiden.
→ II: Trizyklische Antidepressiva vermindern die Wirkung von Clonidin (der Mechanismus ist noch nicht genau geklärt).
→ III: Der sedierende Effekt von zentral-dämpfenden Arzneimitteln wird durch Alkohol deutlich verstärkt.