- Details
- Kategorie: Essstörungen
- Zugriffe: 10838
→ Definition:
→ I: Bei der Bulimia nervosa handelt es sich um eine Ess-Brech-Sucht, die gekennzeichnet ist durch das Auftreten regelmäßiger (bzw. episodischer) Fressattacken mit nachfolgenden gegenregulatorischen Maßnahmen.
→ II: Charakteristischerweise werden große Mengen hochkalorischer Nahrungsmittel (bis zu 15000 Kilokalorien) innerhalb eines kurzen Zeitintervalls aufgenommen und anschließend wieder erbrochen.
→ III: Während der Fressattacke findet ein Kontrollverlust über die Menge, Art und Beendigung der Nahrungsaufnahme statt. Nach dem Erbrechen entstehen Gefühle wie Scham, Schuld und depressive Verstimmung.
→ IV: Zur Gewichtskontolle bzw. -reduktion werden Diuretika oder Laxantien eingenommen bzw. Diätphasen eingelegt.
→ Epidemiologie:
→ I: Die Prävalenz, an Bulimie zu erkranken, liegt bei 1-4,2% und ist somit eine deutlich häufigere Essstörung als Anorexia nervosa.
→ II: Frauen sind mit 20:1 deutlich häufiger betroffen als Männer.
→ III: Der Manifestationsgipfel liegt in der frühen Adoleszenz (später als bei der Anorexia).
→ Ätiologie:
→ I: Die Entstehung der Bulimia ist multifaktoriell im Sinne des Vulnerabilitäts-Stress-Modells und entspricht weitestgehend den Faktoren der Anorexia nervosa.
→ II: Es bestehen Erklärungsversuche und Hypothesen; hierzu zählen:
→ 1) Neuerobiologische Faktoren: Störungen im serotonergen System mit verminderter Serotonintransmission.
→ 2) Psychodynamische Faktoren: Bei den Betroffenen herrscht eine primäre Selbstunsicherheit, einer Störung des Körperbildes sowie eine verminderte Frustrationstoleranz. Es kommt häufig zu einer Verleugnung der eigenen Wünsche und Bedürfnisse durch eine frühkindliche Ambivalenz zwischen Symbiose und Separation.
→ III: Häufig findet man in den Familien von Bulimie Patienten psychische Störungen wie Angsterkrankungen, affektive Störungen, Alkoholabhängigkeit und andere Suchterkrankungen.
→ Klinik:
→ I: Psychische Symptome:
→ 1) Störungen der eigenen Körperwahrnehmung mit dem Gefühl, zu dick zu sein.
→ 2) Auftreten rezidivierender Essattacken mit nachfolgenden gegenregulatorischen Maßnahmen wie Erbrechen oder Einnahme von Laxantien bzw. Diuretika. Die Essanfälle treten zumeist beim Alleinsein, in der Regel im Geheimen und abends auf. Sie können durch negative Stressoren, die mit Gefühlzuständen wie Depression, Wut, Angst, aber auch durch Einsamkeit, etc. getriggert werden.
→ 3) Während der Essattacken besteht ein vollständiger Kontrollverlust und nach dem Erbrechen, Gefühle wie Scham und Schuld. Das Erbrechen wird initial selbst durch Auslösen des Würgereflexes induziert, im weiteren Krankheitsverlauf funktioniert es dann reflexartig, unterstützt durch z.B. Trinken von größeren Wassermengen.
→ 4) Permanente Beschäftigung mit dem Thema Essen.
→ 5) Die Betroffenen sind meist normal- bis leicht übergewichtig und legen zur Gewichtskontrolle bzw. -reduktion intermittierend Diäten ein.
→ 6) Die Patienten weisen eine deutliche Selbstwertproblematik auf.
→ Klinisch-relevant: Im Vergleich zur Anorexia weisen Patienten mit Bulimie eine extrovertierte und impulsive Charakterstruktur auf.
→ II: Somatische Symptome:
→ 1) Schwellung der Speicheldrüsen, Parotitis und Schmelzdefekte der Zähne mit konsekutiver Kariesentwicklung aufgrund des sauren Mageninhaltes.
→ 2) Pharyngitis, Ösophagitis, Gastritis,
→ 3) Dehydratation, Elektrolytverschiebungen mit Hypomagnesiämie, Hypokaliämie und hypochlorämisch Alkalose, aber auch Herzrhythmusstörungen, arterielle Hypotonie und Herzinsuffizienz.
→ 4) Gastrointestinal: Mit Meterorismus, Obstipation oder Diarrhoe.
→ 5) Russel-Zeichen: Hierbei handelt es sich um Hyperkeratosen über den Fingergrundgelenken (durch regelmäßigen Kontakt mit den Schneidezähnen), zumeist verursacht durch selbstinduziertes Erbrechen.
→ 6) Diabetische Entgleisung,
→ 7) Rezidivierende Pankreatitiden,
→ 8) Nierenfunktionsstörungen bis hin zur chronischen Niereninsuffizienz.
→ 9) Weitere Symptome: Sind trockene Haut, Menstruationsstörungen und Muskelschwäche.
→ Einteilung: Die Bulimia nervosa wird nach DSM-IV in 2 Subtypen unterteilt:
→ I: Non-Purging-Typ: Bei diese Form sind die gegenregulatorischen Maßnahmen (nach einer Fressattacke) sportliche Aktivität oder vorübergehende Diät.
→ II: Purging-Typ: Hier sind die gegenregulatorischen Maßnahmen Erbrechen oder die Einnahme von Laxantien, Diuretika z.B. Schleifendiuretika etc.
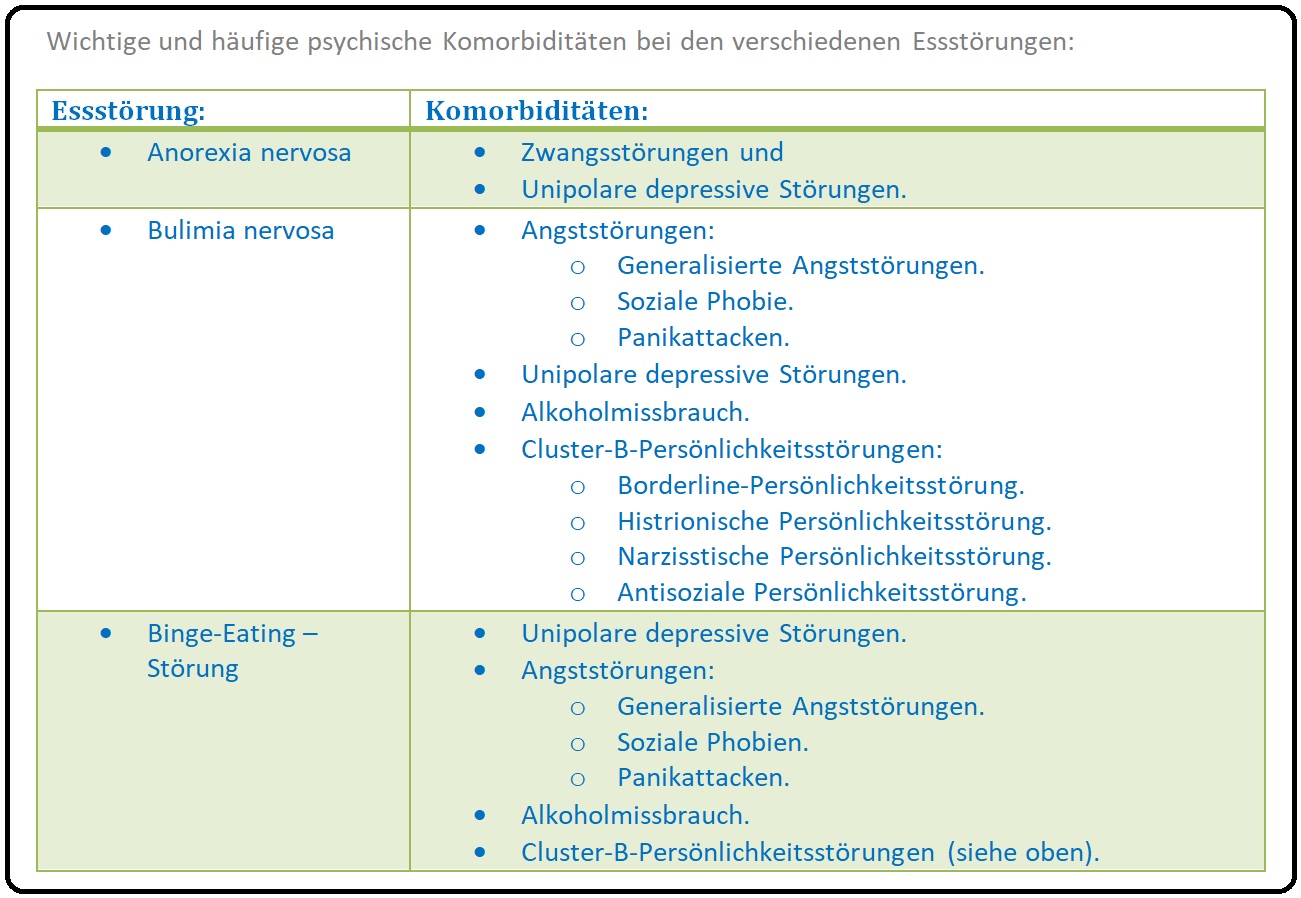
→ Komorbiditäten: Sind bei der Bulimia nervosa insbesondere:
→ I: Affektive Störungen, insbesondere die Depression,
→ II: Angststörungen (gerade soziale Phobien), aber auch Zwangsstörungen.
→ III: Alkoholabhängigkeit, Substanzenmissbrauch.
→ IV: Persönlichkeitsstörungen (Borderline PS), aber auch Störungen der Impulskontrolle wie Stehlen, pathologisches Kaufverhalten und Selbstverletzung.
→ Diagnose: Nach ICD-10 besteht eine Bulimie, wenn folgende Kriterien vorhanden sind:
→ I: Störung der Selbstwahrnehmung mit dem Gefühl, zu dick zu sein bzw. zu werden.
→ II: Permanente Beschäftigung mit dem Thema Essen und dauerhaftes Verlangen nach großen Mengen Nahrung, ohne bestehendes Hungergefühl.
→ III: Vorhandensein gegenregulatorischer Maßnahmen wie selbstinduziertes Erbrechen, Einnahme von Abführmitteln, Diuretika, Schilddrüsen-Medikamenten, Appetitzüglern, etc.
→ IV: Diese Symptome müssen mindestens über 3 Monate und mindestens 2x/Woche bestehen.
→ Differenzialdiagnose: Von der Bulimia nervosa müssen u.a. nachfolgende somatische und psychische Störungen abgegrenzt werden:
→ I: Somatische Erkrankungen: Hyperthyreose, Diabetes mellitus (D.m. Typ 1/ D.m. Typ 2), Tumoren im Bereich Hypothalamus oder der Hypophyse.
→ II: Psychische Erkrankungen: Andere Essstörungen wie die Anorexia nervosa und Binge-eating-Störung, aber auch affektive Störungen (atypische Depression) und die Schizophrenie.
→ Therapie: Bulimische Patienten werden zumeist ambulant behandelt (Abb.: Kriterien für die stationäre Behandlung bei bestehender Esstörung). Das multimodale Therapiekonzept ähnelt dem der Anorexia nervosa und beinhaltet sowohl die Ernährungsrehabilitation mit Ernährungsberatung und Behandlung somatischer Komplikationen, als auch die psychosoziale Rehabilitation.
→ I) Allgemein: Eine stationäre Behandlung der Bulimia nervosa ist vor allem bei nachfolgenden Komorbiditäten indiziert:
→ 1) Schwerwiegenden somatischen Komplikationen (z.B. Elektrolytentgleisungen),
→ 2) Komorbiden, psychischen Störungen (wie Substanzmissbrauch, Impulskontrollstörungen, Suizidalität, etc.),
→ 3) Psychosozialen Stressoren (z.B. massiv gestörte Familienbeziehungen, sexueller Missbrauch etc) und nicht zuletzt
→ 4) Ausbleiben einer erfolgreichen ambulanten Therapie.
→ II: Psychotherapie:
→ 1) Mittel der Wahl ist die kognitive Verhaltenstherapie, die folgende Punkte beinhaltet:
→ A) Psychoedukation durch u.a. Informationsvermittlung sowie motivationsfördernde Interventionen (niederschwellige Therapie wie z.B. Selbsthilfebücher, internetgestützte Therapien, CD-Rom),
→ B) Erarbeitung eines individuellen Störungsmodells,
→ C) Interventionen bezüglich der Selbstwahrnehmung, des Selbstwertgefühls durch Umstrukturierung und Modifikation dysfunktionaler Grundannahmen bzw. Kognitionen.
→ D) Steigerung der Selbstkontrolle durch Selbstbeobachtung (Ess-Protokolle) und Einhalten einer strukturierten Nahrungsaufnahme zur Normalisierung des Essverhaltens (z.B. auch durch Modelllernen).
→ E) Aufbau interpersoneller Fähigkeiten durch z.B. Aufbau sozialer Kompetenz und nicht zuletzt
→ F) Methoden zur Rückfallprophylaxe.
→ 2) Weitere Therapieverfahren: Sind unter anderem:
→ A) Interpersonelle Psychotherapie
→ B) Psychodynamische Therapie und
→ C) Gerade bei jungen Patientinnen kann primär auch eine Familientherapie erfolgen.
→ III: Medikamentöse Therapie: Sie ist immer nur eine Begleittherapie; das Mittel der 1. Wahl ist Fluoxetin aus der Gruppe der SSRI.
→ 1) Fluoxetin: Frühzeitige Minderung der Fressattackenfrequenz und des Erbrechens.
→ 2) Dosierung: Die Dosierung ist mit 60mg/d deutlich höher als bei der Behandlung der Depression (20mg/d) und sollte über ein Zeitintervall von mindestens 4 Wochen erfolgen. Bei Ansprechen auf die Behandlung liegt die mittlere Therapiedauer bei 6-12 Monaten (der klinische günstige Therapieerfolg sollte sich nach etwa 1 Woche einstellen).
→ Verlauf/Prognose:
→ I: Unbehandelt verläuft die Bulimie chronisch-fluktuierend.
→ II: Behandelte Patienten sind in 50% der Fälle nach 5 Jahren symptomfrei, 30 % weisen einen Wechsel zwischen symptomfreien Intervallen und Rezidiven auf und ca. 20% gehen in einen chronischen Krankheitsverlauf über.
→ III: Ein Übergang in eine Zwangsstörung, affektive Störung oder Abhängigkeitsstörung ist möglich.
→ IV: Die Prognose wird durch nachfolgende Faktoren beeinflusst:
→ 1) Prognostisch günstig: Ist ein früher Krankheitsbeginn.
→ 2) Prognostisch ungünstig: Sind komorbide, psychische Störungen, Impulsivität und später Krankheitsbeginn.
→ Exkurs: Eine erhöhte Prävalenz für die Bulimie-Erkrankung findet man bei Patientinnen mit Diabetes mellitus Typ I (im Vergleich zu Gesunden). Dabei beginnt die Essstörung erst nach Manifestation der Diabetes. Äthiologisch stehen u.a. nachfolgende Ursachen für die Entstehung zur Diskussion:
→ I: Die Belastung einer chronischen Erkrankung,
→ II: Eine häufig durch die Insulin-Substitution initial-auftretende Gewichtszunahme,
→ III: Eine Veränderung der familiären Interaktion durch die Diabetes-Erkrankung und
→ IV: Insulin Purging: Das bewusste Herabsetzten der Insulindosis (gerade der abendliche Dosis) zur Gewichtsreduktion. Im Alter nimmt das Insulin-Purging zu.
→ Klinisch-relevant: Bei jungen Frauen mit schlecht einstellbarem Diabetes immer auch an eine komorbide Essstörung denken.
- Details
- Kategorie: Essstörungen
- Zugriffe: 12913
→ Definition: Die Binge-Eating-Störung beschreibt eine psychische Essstörung, bei der es zu rezidivierenden Episoden von "Fressattacken" kommt. Charakteristischerweise wird eine große Menge von Lebensmitteln zu sich genommen mit dem Gefühl des Kontrollverlustes und ohne nachfolgende gegenregulatorische Maßnahmen zur Gewichtsreduktion (im Gegensatz zur Bulimia nervosa).
→ Epidemiologie: Die Binge-Eating-Störung stellt die häufigste Essstörung dar.
→ I: Die Lebensprävalenz liegt bei 2,8%, wobei Frauen etwas häufiger als Männer betroffen sind (F : M = 1,5 : 1).
→ II: SIe tritt vorwiegend in der Jugend bis jungen Adoleszenz auf.
→ Ätiologie:
→ I: Die Pathogenese der Binge-Eating-Störung ist bis heute noch nicht genau bekannt.
→ II: Genetische Fakoren: Zwillingsstudien belegen eine erhöhte Konkordanzrate (41%) bei Essanfällen ohne nachfolgende kompensatorische Maßnahmen.
→ III: Auch lässt sich ein Zusammenhang zwischen depressiver Verstimmung bzw. psychosozialen Belastungen und der Anzahl der Essanfälle pro Zeiteinheit aufweisen.
→ IV: Eine vermehrte Beschäftigung mit der Figur, dem Gewicht, fehlende soziale Unterstützung, sowie vermindertes Selbstwertgefühl und depressive Verstimmungen können eine Rolle spielen.
→ V: Bei den Betroffenen wird das Essverhalten zusätzlich durch äußere Reize wie Geruch, Aussehen sowie situativ Gegebenheiten, wie Ärger, Anspannung, Ängste reguliert.
→ VI: Des Weiteren spielen intermittierende Diäten bei der Entwicklung dieser Essstörung eine Rolle.
→ Klinik:
→ I: Innerhalb eines begrenzten Zeitintervalls (z.B. 1,5 Stunden) kommt es zu einer extrem großen Zufuhr von Nahrungsmitteln.
→ II: Innerhalb dieses Intervalls findet man einen Kontrollverlust sowohl über die Menge und Art der zugeführten Lebensmittel, als auch über die Beendigung der Zufuhr. Die Heißhungeranfälle werden als Belastung empfunden.
→ III: Nachfolgende gegenregulatorische Maßnahmen (wie Erbrechen) fehlen.
→ IV: Weitere Charakteristika: Sind
→ 1) Es besteht meist kein Hungergefühl,
→ 2) Es wird alleine gegessen, weil die Zufuhr einer solch überdimensionierten Menge als peinlich angesehen wird.
→ 3) Es wird zu schnell gegessen.
→ 4) Es wird bis zu einem unangenehmen Völlegefühl gegessen.
→ 5) Nach der „Fressattacke“ fühlt sich der Betroffene abstoßend und schuldig. Zwischen den Anfällen zeigt sich ein normales Essverhalten.
→ V: Adipositas.
→ Klassifikation: Nach den DSM-IV-Kriterien besteht eine Binge-eating-Störung:
→ I: Wenn die Symptome mindestens 2/ Woche über 6 Monate bestehen.
→ II: Wenn sie nicht ausschließlich während eine Anorexia nervosa oder einer Bulimia nervosa auftreten.
→ Komplikationen: Diese sind meist Folgeerkrankungen der Adipositas mit arterieller Hypertonie, Diabetes mellitus, Hypercholesterinämie, Arteriosklerose, etc.
→ Komorbiditäten: Sind gerade:
→ I: Affektive Störungen, insbesondere die Depression,
→ II: Angststörungen und
→ III: Substanzmissbrauch.
→ Diagnose: Patienten mit einer Binge-Eating-Störung begeben sich meist nicht aufgrund ihrer Essstörung (zu großes Schamgefühl) in Behandlung, sondern vielmehr wegen des Übergewichtes.
→ I: Klinische Untersuchung:
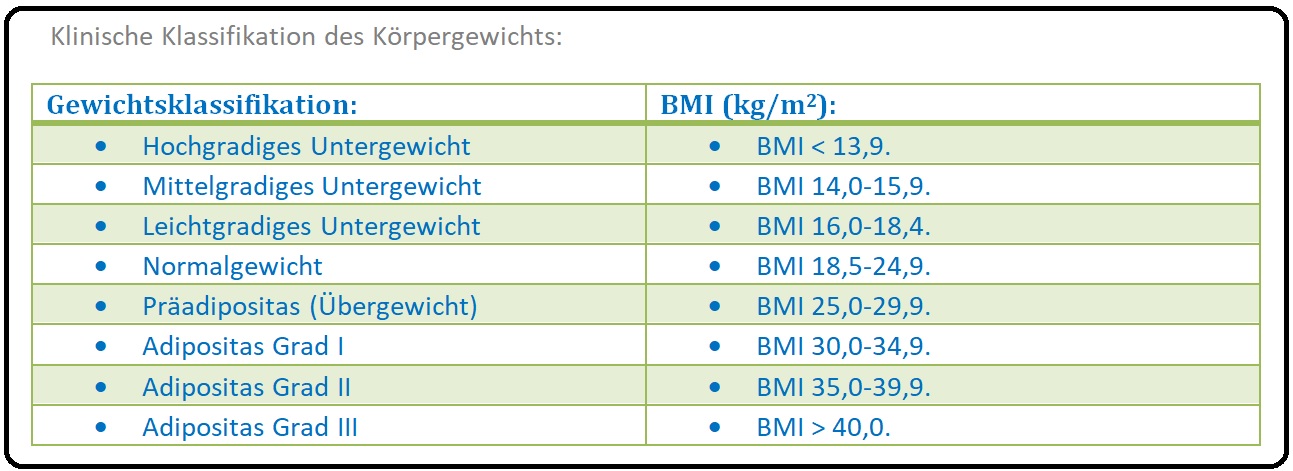
→ 1) Bestimmung des Body-Mass-Index (= Körpergewicht/Körpergröße zum Quadrat). Der Body-Mass-Index beschreibt das Ausmaß des Über-/Untergewichtes einer Person. Folglich spricht ein Body-Mass-Index unter 17,5kg/m2 spricht für Untergewicht; bei einem BMI > 30 kg/m2 handelt es sich wiederum um Adipositas.
→ 2) Eigen-/Fremdanamnese: Zur Erfassung von Auffälligkeiten des Essverhaltens (Being-eating-disoder: Die Betroffenen fühlen sich meist schlecht, schuldig nach der Essattacke), von körperlichen Wahrnehmungsstörungen, emotionalen Belastungen sowie von weiteren psychischen Störungen.
→ 3) Körperliche Untersuchung: Zur Eruierung von weiteren Ursachen für eine Adipositas einschließlich Labor und EKG.
→ Differenzialdiagnose: Von der Binge-Eating-Störungen müssen insbesondere nachfolgende Erkrankungen abgegrenzt werden:
→ I: Somatische Erkrankungen: die zu einer Heißhungerattacke führen, wie bestimmte Epilepsieformen (Epilepsie allgemein), Hirntumoren, Kleine-Levine-Syndrom (Hypersomnie-Bulimie-Syndrom),
→ II: Medikamentös induziert: Neuroleptika, trizyklische Antidepressiva, Lithium sowie Kortikosteroide, etc.
→ Therapie:
→ I: Allgemein: Die Therapie der Binge-Eating-Essstörung kann ambulant erfolgen und sollte folgende Themen beinhalten:
→ 1) Essbezogene Symptome wie Fressanfälle und Adipositas,
→ 2) Komorbide Störungen wie vermindertes Selbstwertgefühl, Störungen im Affekt und in der Impulskontrolle sowie weitere psychische Erkrankungen.
→ 3) Rückfallprophylaxe (Abb.: Kriterien für eine stationäre Behandlung bei bestehender Essstörung).
→ II: Gewichtsreduktionsmanagement: Mit Psychoedukation, Ernährungsberatung, Reduktionsdiät und Bewegungstraining.
→ III: Psychotherapie: Die Behandlung der 1. Wahl ist die kognitive Verhaltenstherapie mit ihren unterschiedlichen Techniken wie:
→ 1) Selbstbeobachtung, bezüglich des pathologischen Essverhaltens und der Gefühle bzw. Gedanken dabei.
→ 2) Aufbau eines Alternativ-Verhaltens bzw. -handlungen.
→ 3) Selbstsicherheitstraining,
→ 4) Erlernen von Problemlösestrategien,
→ 5) Kognitives Umstrukturierung
→ IV: Weitere Therapieverfahren: sind eine interpersonelle Therapie oder eine modifizierte Form der dialektisch-behavioralen Therapie.
→ V: Medikamentöse Therapie: Zwar ist diese Therapieform in Deutschland nicht zugelassen und muss als Off-Lable-Anwendung erfolgen, jedoch können unterstützend Antidepressiva wie die SSRI oder die SSNRI (Venlafaxin, Duloxetin) verabreicht werden. Unter Medikamenteneinnahme zeigt sich eine deutliche Reduktion der Frequenz von Fressanfällen.
- Details
- Kategorie: Essstörungen
- Zugriffe: 17045
→ Definition:
→ I: Die Anorexia nervosa ist eine gerade im Pubertätsalter und in der jungen Adolenszenz auftretende schwere Essstörung. Sie ist gekennzeichnet durch das extreme Streben nach Schlanksein, wobei Untergewicht (BMI < 17,5) und deren körperlichen Folgen (z.B. Amenorrhö) geleugnet werden. Häufig ist das Selbstwertgefühl/-erleben an das Körpergewicht gekoppelt.
→ II: Wichtige Charakteristika der Anorexia nervosa sind:
→ 1) Gestörte Körperwahrnehmung,
→ 2) Ausgeprägte Angst vor dem Dick werden,
→ 3) Restriktives Essverhalten,
→ 4) Übertriebene Beschäftigung mit dem eigenen Körpergewicht, den Lebensmitteln und der Nahrungsaufnahme,
→ 5) Weitere Kennzeichen sind ein vermindertes Selbstwertgefühl, Probleme in zwischenmenschlichen Beziehungen und der Kommunikation sowie extreme Leistungsorientierung.
→ Epidemiologie:
→ I: Die Lebensprävalenz bei der Anorexia liegt bei 1% und stellt somit eine seltene Erkrankung dar, wobei vorwiegend junge Frauen im Alter zwischen 15.-25. Jahren betroffen sind (es existieren 2 Erkrankungsgipfel zwischen dem 14.-15. Lebensjahr und dem 18. Lebensjahr).
→ II: Die Betroffenen kommen meist aus der mittleren bis oberen Gesellschaftsschicht und sind überdurchschnittlich intelligent.
→ III: Besondere Berufsgruppen wie Models und Balletttänzer weisen eine deutlich höhere Prävalenz auf.
→ Ätiologie: Die Anorexia nervosa beruht auf einem multifaktoriellen Geschehen:
→ I: Biologische Aspekte:
→ 1) Verwandte ersten Grades weisen ein 8-fach erhöhtes Erkrankungsrisiko auf. Die Konkordanzrate liegt bei eineiigen Zwillingen bei 50%, bei zweieiigen bei 10%. Nicht selten findet man eine serotonerge Dysfunktion.
→ 2) Des Weiteren wird das Essverhalten bzw. die Gewichtsregulation durch das Hypothalamische-Hypophysäre-Periphere Drüsen-System kontrolliert. Hierbei bestehen u.a. Interaktion zwischen dem im lateralen Bereich des Hypothalamus gelegenen Hungerzentrums und dem ventromedial lokalisierten Sättigungszentrum, aber auch periphere Regulationsmechanismen wie Hormone und Botenstoffe (wie z.B. Serotonin, Corticotropin-Releasing-Faktor und Leptin).
→ II: Psychosoziale Aspekte: Neben dem weiblichen Geschlecht und der überdurchschnittlichen Intelligenz, spielen Störungen in der familiären Interaktion und Kindheitserlebnisse, wie erhöhte Rigidität, fehlende intrafamiliäre Konflikbewältigung, Störungen in der Nähe-Distanz-Regulation und vorbestehendes Übergewicht mit abwertenden Äußerungen, eine wichtige Rolle.
→ III: Soziokulturelle Aspekte: Seit den 50-iger Jahren hat sich das Körperbewusstsein in Richtung Schlank, als Schönheitsideal, verändert. Gesellschaftlich ist Schlankheit an Schönheit, Erfolg und Kompetenz gekoppelt.
→ IV: Kognitive Aspekte: Bei Patienten mit Essstörungen zeigen sich häufig kognitive Denkfehler (nach Beck) wie:
→ 1) Selektive Abstraktion: Nur wenn ich schlank bin, bin ich attraktiv und liebenswert.
→ 2) Dichotomes Denken: Wenn ich das jetzt esse, verliere ich die Kontrolle total und werde fett.
→ 3) Übertreibung: Wenn ich noch 1 Kilo zunehme, kann ich kein Badeanzug tragen.
→ V: Psychodynamische Aspekte: Intrapsychische, unbewusste Konflikte äußern sich in Form einer Essstörung. Inhaltlich handelt es sich bei den Konflikten z.B. um sexuelle Wünsche oder gegensätzliche Bestrebungen wie Autonomiebestrebung und Abhängigkeitswunsch. Nicht selten charakterisieren sich die Patienten als lähmend und ineffektiv.
→ Klinisch-relevant: Im Zuge von „life-events“ als belastende Lebensereignisse wie Trennung von wichtigen Bezugspersonen, Leistungsversagen, neue Anforderungen kommt es schließlich zum Auftreten der typischen Symptome.
→ VI: Aufrechterhaltende Faktoren: Hierzu zählen:
→ 1) Gezügeltes Essverhalten: Zur Gewichtsreduktion bzw. -erhaltung; das Essverhalten ist kontrolliert und richtet sich nicht nach dem Hungergefühl. Langfristig führt dies zu einer endokrinen und hormonellen Umstellung des Körpers zur Aufrechterhaltung der Funktionsfähigkeit.
→ 2) Positiver Verstärker: Durch die Gewichtreduktion erlangen die Patienten Anerkennung und Zuwendung durch Dritte, die ihr Selbstbewusstsein steigern. Dieser Anreiz führt zum Beibehalten des gezügelten Essverhaltens.
→ Klinik: Von einer Anorexie spricht man, wenn es zu einem Gewichtsverlust von > 15% des Körpergewichts bzw. der BMI < 17,5 liegt. Im Vordergrund der klinischen Symptomatik anorektischer Patienten steht das gezügelte Essverhalten sowie die alles beherrschende Angst vor dem "Dickwerden" (= Gewichtsphobie).
→ I: Störungen im Essverhalten:
→ 1) Pedantisches Kalorienzählen der Nahrungsmittel.
→ 2) Einteilung der Nahrungsmittel in erlaubte und verbotene (hochkalorische, fettreiche) und somit Verzicht auf bestimmte Nahrungsmittel.
→ 3) Umgang mit den Lebensmittel: Mit Zerteilen in kleinste Stücken, Zerpflücken der Lebensmittel, langes Kauen, Horten und Verstecken von Essen, Verweigern von gemeinsamen Mahlzeiten, etc.
→ II: Weitere Methoden zur Gewichtsreduktion: Sind selbst-induziertes Erbrechen und exzessive sportliche Aktivität (z.B. Joggen, Aerobic, Schwimmen, etc.).
→ III: Weitere Charakteristika: (Der Anorexia nervosa) Die betroffenen Patienten sind fast ausschließlich angepasst, gewissenhaft, leistungsorientiert und ehrgeizig, eine Krankheiteinsicht besteht zumeist nicht.
→ IV: Körperliche Symptome: Sind Kachexie,
→ 1) Kardiovaskulär: Arterielle Hypotonie, Bradykardie, Hypothermie, orthostatische Dysregulation,
→ 2) Dermatologisch: Brüchige Nägel und Haare, Haarausfall und Entwicklung einer Lanugo-Behaarung
→ 3) Elektrolytverschiebungen: Wie Hypokaliämie (Rhythmusstörungen), Hyponatriämie, Hypochlorämie und konsekutivem sekundärem Hyperaldosteronismus.
→ 4) Endokrinologisch: Störungen in der Hypothalamus-Hypophysen-Achse mit Amenorrhoe (LH, FSH und Östradiol erniedrigt), bei Männern Libidoverlust und Potenzstörungen, erhöhten Cortisolspiegel, verminderter T3-Serumkonzentration (Low-T3-Syndrom mit normalen TSH-Werten).
→ 5) Blutbildveränderungen: Wie Anämie, Leukopenie, Thrombozytopenie, etc.
→ 6) Gastrointestinale Störungen: Mit verlängerter Magenentleerung, Völlegefühl, Obstipation und Meterorismus.
→ 7) Weitere Störungen: Osteoporose infolge erniedrigter Östrogenspiegel, Minderwuchs und evtl. Verzögerung der Pubertät.
→ Klinisch-relevant:
→ A) Bei den Patienten fehlt charakteristischerweise die Krankheitseinsicht infolge einer schweren Körperschemastörung mit Fehleinschätzung der eigenen Proportionen.
→ B) Nicht selten kommt es aufgrund der massiven Kachexie mit einem Körpergewicht von 25-35kg zu lebensbedrohlichen Komplikationen.
→ Klassifikation: der Anorexia nervosa: Nach der DSM-IV werden zwei Subtypen unterschieden:
→ I: Restriktiver/Asketischer Typ: Bei diesem wird das massive Untergewicht nur durch strikte Diät-Einhaltungen erreicht und aufrechterhalten.
→ II: Purging/bulimischer Typ: Intermittierend kommt es zu Heißhungerattacken mit nachfolgendem Erbrechen, Missbrauch von Diuretika, Laxantien und anderen Substanzen.
→ Komorbiditäten: Bei Patienten mit Anorexia nervosa besteht ein erhöhtes Risiko für weitere psychische Erkrankungen:
→ I: Affektive Störungen, vor allem Depressivität,
→ II: Angststörungen, insbesondere die sozialen Phobien,
→ III: Zwangsstörungen,
→ IV: Substanzmissbrauch und -abhängigkeit,
→ V: Persönlichkeitsstörungen aus dem Cluster C (dependente PS, ängstlich-vermeidende PS, zwanghafte PS).
→ VI: Deutlich erhöhte Suizidalitäts-Rate (sodass die Patienten bei jeder Essstörung routiemäßig nach Suizidgedanken befragt werden sollten).
→ Diagnose: Die Diagnose der Anorexia nervosa wird in der Regel klinisch gestellt.
→ I: Anamnese/klinische Untersuchung: Bei der Eurierung der Eigenamanese existiert ein Interviewleitfaden der folgende Inhalte umfasst:
→ 1) Gewicht: Aktuelles Gewicht, Gewicht vor der Essstörung, Gewichtsverlauf (Maximal/Minimal), Subjektive Gewichtsgrenze etc.
→ 2) Körperwahrnehmung: Subjektive Wahrnehmung (zu dick, normal, zu dünn), objektive Körperwahrnehmung durch Andere.
→ 3) Essgewohnheiten: Allgemeine Nahrungaufnahme (z.B. Angabe der Nahrungsmittel, Verbot bestimmter Nahrungsmittel, tägliche Beschäftigung mit dem Thema Essen, Essanfälle mit Klärung der Häufigkeit etc.), isolierte Nahrungsaufnahme, bestehen Fastenperioden, postprandiales selbstinduziertes Erbrechen mit Angabe der Häufigkeit, etc.)
→4) Weitere Bereiche: Einnahme von Laxanzien, Appetitzüglern, Klärung der sportlichen Aktivität (Veränderungen bezüglich der freien Aktivitäten), Abklärung organischer Veränderungen wie Menstruation.
→ 5) Bestimmung des Body-Mass-Index (Körpergewicht kg/ Körpergröße m2; Normalbereich zwischen 18,5 und 25kg/m2), bei der Inspektion evtl. Nachweis einer Lanugo-Behaarung, peripherer Ödeme etc.
→ II: Labor: Bestimmung des Differenzialblutbildes (z.B. Anämie, Leukopenie, Thrombozytopenie), der Elektrolyte (Elektrolytverschiebungen; eine chronische Hypokaliämie kann eine Nephropathie induzieren), Hormonspiegels (Östradiol, FSH, LH), aber auch Erhöhung des hypophysären Wachstumshormons und des Kortisols, Schilddrüsenwerte (T3 erniedrigt), Nierenparameter, Transaminasen, Lipase, Amylase etc.
→ III: Bildgebende Verfahren: cCT/kranial MRT; Evtl. Nachweis einer kortikalen Atrophie, die bei Gewichtsnormalisierung reversibel ist.
→ Differenzialdiagnose: Hierbei müssen insbesondere somatische und andere psychische Erkankungen ausgeschlossen werden. Hierzu zählen u.a.:
→ I: Somatische Erkrankungen: die mit einem Gewichtsverlust einhergehen wie konsumierende Malignome, Erkrankungen des Magen-Darm-Traktes z.B. gastroduodenale Ulcuskrankheit, Malabsorptionssyndrom, Zöliakie, Morbus Crohn und Colitis ulcerosa, Hormonelle Störungen z.B. Morbus Addison, Diabetes mellitus, Schilddrüsenfunktionsstörungen (Hyperthyreose),
→ II: Psychische Erkrankungen:
→ 1) Schizophrenie: Und andere Psychosen aus dem schizophrenen Formenkreis können aufgrund eines Vergiftungswahns zu bizarrem Essverhalten mit ausgeprägten Gewichtsverlust.
→ 2) Affektive Störungen: Insbesondere kommt es in der depressiven Episode zu einer deutlichen Appetitminderung.
→ 3) Zwangsstörungen,
→ Therapie: Bei der Therapie der Anorexia nervosa müss immer auch der konsekutiven, somatischen Folgeschäden bedacht werden, sodass eine primär stationäre Behandlung besonders bei einem BMI < 15,0, einem forcierten restriktiven Krankheitsverlauf, pathologischer Familienstruktur etc. indiziert ist (Abb.: Kriterien für eine stationäre Behandlung bei bestehender Essstörung). Die Therapie sollte somit folgende 3 Bereiche abdecken:
→ I: Ernährungsrehabilitation: Mit Behandlung organischer Folgeschäden, Gewichtsnormalisierung und Ernährungsberatung:
→ 1) Behandlung von Folgeschäden: Sie richtet sich nach der internistischen Befundlage und beinhaltet u.a. Substitution von H2O und Elektrolyten wie Kalium, Natrium etc. Des Weiteren muss bei lebensbedohlichem Untergewicht und fehlender Krankheitseinsicht mit Hilfe einer richterlichen Anordnung (als ultima ratio) eine Zwangsernährung erfolgen.
→ 2) Gewichtsnormalisierung: Voraussetzung hierfür sind:
→ A) Die Renutrition sollte nicht forciert erfolgen.
→ B) Die Gewichtszunahme sollte bei 500-1000g/Wochen liegen und
→ C) Das Zielgewicht sollte sich an dem Gewicht vor der Erkrankung orientieren (mindestens BMI von 18,0kg/m2).
Für den Patienten wird ein strukturierter Therapieplan erarbeitet, der folgende Inhalte umfasst: Aufstellung eines Essenplans mit mehreren täglichen Portionen z.B. 3 Hauptmahlzeiten, 2-3 Nebenmahlzeiten, der in die Alltagsrhythmik eingebunden wird und gemiedene Nahrungsmittel mit aufnimmt. Weitere Aspekte sind gemeinsames Kochen, Ernährungsberatung mit Darstellung einer ausgewogenen Ernährung, evtl. Schließen von Therapieverträgen, die bei Erreichen der vereinbarten Gewichtszunahme belohnt werden etc. Zudem sollte eine regelmäßige jedoch nicht zu häufig Gewichtskontrolle z.B. 2-3x/Woche erfolgen.
→ II:Psychotherapeutische Rehabilitiation: Initial steht das Erlangen der Krankheitseinsicht und die Behandlungsmotivation im Vordergrund. Zu den besonders wirksamen Verfahren zur Behandlung der Anorexia nervosa gehören u.a. die kognitive Verhaltenstherapie, die interpersonelle Psychotherapie (z.B. interpersonelle Therapie nach Klerman), aber auch psychodynamische und familientherapeutische Aspekte. Hierzu zählen:
→ 1) Psychoedukation im Sinne einer Aufklärung über die Erkrankung und mögliche Therapiestrategien, da bei den Patienten die Gewichtszunahme massiv angstbesetzt ist.
→ 2) Anlegen von Esstagebüchern zur Eruierung der Triggermechanismen von Fressattacken.
→ 3) Kognitive Verhaltenstherapie: Zur Umstrukturierung und Modifikation von pathologische Verhaltensweisen (der Körperschemastörung, des Selbstwertgefühls etc.) und konsekutiver Entwicklung von Alternativen, die eine positive Befriedigung induzieren. Zusätzlich kann durch operante Konditionierung (positiver Verstärker, Modelllernen) bestehende bzw. neu entwickelte Verhaltensweisen in ihrer Häufigkeit positiv beeinflusst werden. Auch der Aufbau von neuen Konfliktbewältigungsstrategien ist ein Thema der kognitiven Verhaltenstherapie.
→ 4) Infolge der ausgeprägten Störung der eigenen Körperwahrnehmung sind körperorientierte Therapieformen wie Tanz-, Bewegungstherapie indiziert.
→ 5) Training sozialer Kompetenz: Die Patienten sind zumeist sehr selbstunsicher und weisen deutliche Defizite bezüglich des Erwachsenwerdens und der Geschlechterrolle auf.
→ 6) Eine weitere unterstützende und zugleich hilfreiche Maßnahme ist die Entspannungstherapie.
→ 7) Psychodynamische Therapie: Erst nach Stabilisierung des Patienten mit positiver Gewichtsentwicklung und gleichzeitiger Bereitschaft, intrapsychische Konflikte zu bearbeiten, ist die tiefenpsychologische Psychotherapie indiziert. Hierbei stellen frühere Traumatisierungen, die individuelle Ich-Entwicklung, Ablösekonflikte, sexuelle Defizite und Wünsche etc. wichtige Bearbeitungsinhalte dar.
→ 8) Familientherapie: Bei den Betroffenen besteht eine massive Störung in der familiären Interaktion, sodass die Erkrankung zumeist nicht infolge einer intrapsychischen Störung entsteht, sondern wird vielmehr durch eine Störung im familiären Sozialgefüge determiniert. Der Patient ist somit Symptomträger.
→ III: Medikamentöse Therapie: Sie spielt bei der Behandlung der Anorexia nervosa eine untergeordnete Rolle. Eine Neuroleptika-Applikation von 5mg/d abends zur Unterstützung der initialen Gewichtszunahme, aber auch bei extremen Körperschemastörungen oder starker kognitiver Einengung kann versucht werden. Bei der Gabe von Fluoxetin zur Rückfallprophylaxe sind positive Effekte beschrieben worden.
→ Prognose:
→ I: Die Anorexia nervosa weist in 10-20% der Fälle einen chronischen Krankheitsverlauf auf. Als prognostisch ungünstig gelten insbesondere folgende Faktoren:
→ 1) Höheres Alter bei Erkrankungsbeginn und extremer Gewichtsverlust,
→ 2) Lange Krankheitsdauer vor Behandlungsbeginn sowie hohes Ausmaß an psychischen und sozialen Symptomen.
→ 3) Stark gestörte Familienbeziehungen sowie
→ 4) Weitere Faktoren: Wie gleichzeitiges Bestehen von bulimischen Symptomen, prämorbides Übergewicht, schlechte prämorbide soziale Anpassung etc.
→ II: Bei 30-40% der Patienten kommt es zu einer vollständigen Remission. Klinische Parameter für den Krankheitsverlauf/-erfolg sind das normalisierte Gewicht und der monatliche Menstruationszyklus.
→ III: In weiteren 10-20% findet ein Wechsel in die Bulimia nervosa statt.
→ IV: Patienten mit einem frühen Beginn haben zumeist eine bessere Prognose (auch eine frühzeitig eingesetzte adäquate Therapie verbessert sie). Tritt die Störung jedoch vor dem 11. Lebensjahr (präpubertär) auf ist die Prognose wiederum deutlich schlechter.
→ V: Es versterben bis heute noch 5-10% der Patienten an den Folgen der Anorexia nervosa.
- Details
- Kategorie: Essstörungen
- Zugriffe: 9386
→ Definition: Unter die Esstörungen fallen nach ICD-10 die Anorexia nervosa und die Bulimia nervosa. Des Weiteren fällt hierunter nach DSM-IV die Binge-Eating-Störung. Allen gemeinsam ist eine Störung im Ess- und Gewichtskontrollverhalten, in der Körperwahrnehmung sowie ein ausgeprägt vermindertes Selbstwertgefühl. Folge ist eine zwanghafte Beschäftigung mit dem Essen. Wichtig hierbei ist auch, dass die Symptomatik nicht auf eine organische oder andere psychische Erkrankung zurückzuführen ist.
→ I: Anorexia nervosa: Absichtliche Gewichtsreduktion und Aufrechterhaltung eines für das Alter zu niedrigen Körpergewichtes, aus Angst zu dick zu sein/werden.
→ II: Bulimia nervosa: Episodische Heißhungerattacken mit Kontrollverlust und nachfolgenden Gegenmaßnahmen wie Erbrechen, Laxanzienabusus, Fasten..
→ III: Binge-eating-Störung: Wiederholte Heißhungerattacken mit Fressanfällen und Kontrollverlust ohne nachfolgende Gegenmaßnahmen.
→ IV: Zu den Essstörungen zählt unter anderem auch die Adipositas, die bei einem Body-Mass-Index von > 30 diagnostiziert wird.
→ Klinisch-relevant:
→ A) Auch wenn die klinischen Symptome zwischen Bulimia - und Anorexia nervosa sehr unterschiedlich sind, so können sie doch kombiniert auftreten und/oder ineinander übergehen (= Bulimarexie).
→ B) Als klinisches Maß zur Einschätzung der Körperfettmasse hat sich der Body-Mass-Index (BMI = Körpergewicht kg/Körpergröße m2) etabliert:
→ Epidemiologie:
→ I: Anorexia nervosa: In der Gesamtbevölkerung liegt das Erkrankungsrisiko bei 1%, wobei junge Frauen deutlich häufiger als Männer betroffen sind (12:1). Das Manifestationsalter liegt zwischen dem 15.-25. Lebensjahr. In den letzten Jahren nahm die Prävalenz bei Männern jedoch deutlich zu (hohe Dunkelziffer).
→ II: Bulimia nervosa: Das Erkrankungsrisiko liegt deutlich höher mit 1-3%. Auch hier sind Frauen häufiger betroffen als Männer (20:1), wobei das Manifestationsalter zwischen dem 20.-30. Lebensjahr höher ist.
→ III: Binge-Eating-Störung: Sie ist die häufigste Esstörung. Die Lebensprävalenz liegt bei Frauen bei > 3%, bei Männern bei 2%.
→ Klinisch-relevant: Bei der Anorexia besteht eine hohe Sterberate, infolge von extremer Unterernährung, Elektrolytverschiebungen (Rhythmusstörungen) und Suizidalität.
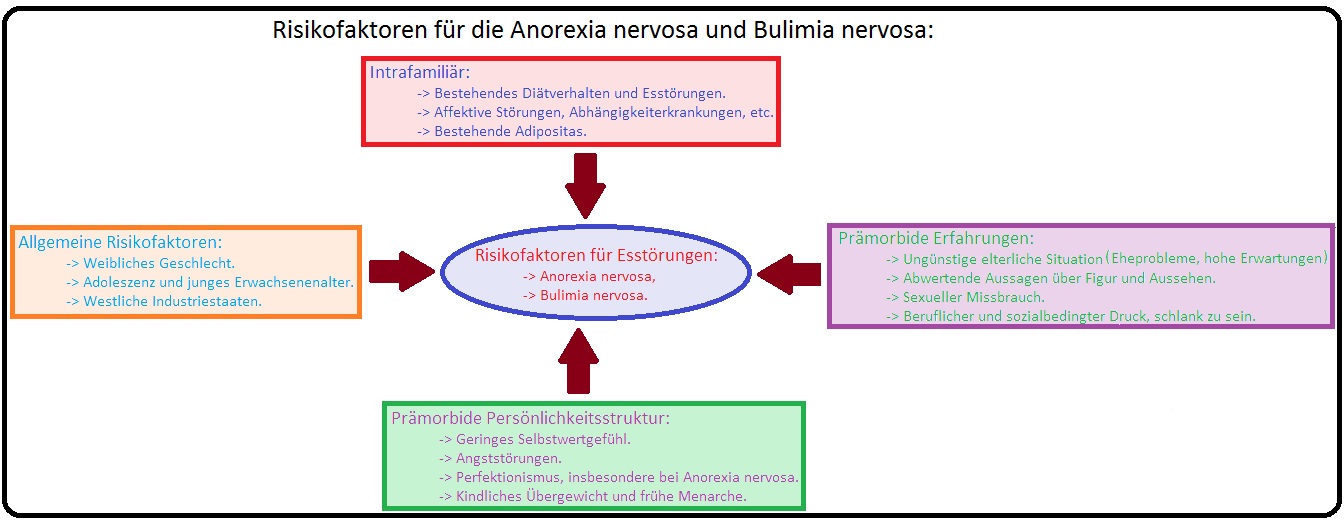
→ Ätiologie: Bei den Essstörungen handelt es sich um ein multifaktorielles Geschehen, wobei eine deutlich erhöhte individuelle Vulnerabilität der Persönlichkeit von Bedeutung ist.
→ I: Genetische Faktoren: Für die Anorexia und Bulimia sind genetische Faktoren belegt. Bei der Anorexia weisen Zwillingsstudien eine Konkordanzrate von 50% und bei zweieiigen Zwillingen immerhin von 10% auf.
→ II: Biologische Faktoren: Bekannt ist, dass das Hunger- und Sättigungsgefühl in Zentren des Hypothalamus reguliert werden. Weitere Regulationsmechanismen für das Essverhalten liegen im Bereich des Magendarmtraktes, bei denen bestimmte Hormone wie CRF, Leptin und Serotonin ein wichtige Rolle spielen. Es werden Störungen innerhalb der verschiedenen Regulationsmechanismen angenommen, die zu einer Essstörung führen können.
→ III: Soziokulturelle Faktoren: Tatsachen, wie das Schlanksein als neues Schönheitsideal, die einen gesellschaftlichen Druck auf das Individuum aufbauen, sind ausschlaggebend.
→ IV: Psychosoziale Faktoren: Auch spielen ungünstige Familienverhältnisse wie überbehütender Erziehungsstil, Rigidität, hoher Leistungsanspruch, Konfliktvermeidung eine wichtige Rollen bei der Entstehung. Aber auch entwichlungspsychologische Faktoren wie Verlusterlebnisse (z.B. der Tod eines nahen Angehörigen oder engen Freundes) oder traumatisierende Ereignisse wie z.B. sexuelle Misshandlungen oder massive Kränkungserlebnisse etc. können die Genese einer Essstörung triggern.
→ V: Prämorbide Persönlichkeitsstruktur: Die Betroffenen sind meist ängstlich, haben ein geringes Selbstwertgefühl, haben Misstrauen gegenüber zwischenmenschlichen Beziehungen und eine Ineffektivität bei der Bewältigung von Alltagsproblemen. Weitere wichtige Persönlichkeitsmerkmale der Betroffenen sind u. a.:
→ 1) Leistungsorientiertheit,
→ 2) Ehrgeiz,
→ 3) Beharrlichkeit, aber auch
→ 4) Depressive Verstimmung,
→ 5) Introvertiertheit etc.
→ VI: Psychoanalytische Faktoren: Hierbei wird die Essstörung durch einen Autonomie-Abhängigkeits-Konflikt, im Sinne eines Versuchs der verzögerten elterlichen Trennung bzw. Autonomie und Kontrolle bei fehlender Trennung, begründet.
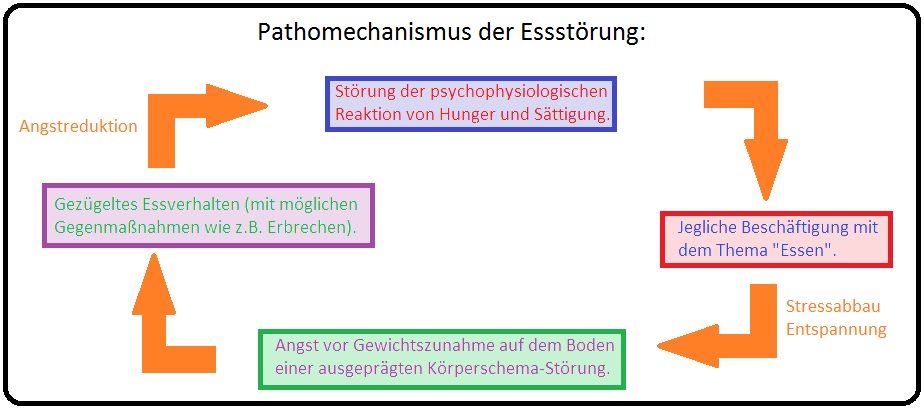
→ VII: Verhaltenstherapeutische Faktoren: Entwicklung eines Teufelskreislaufes zwischen gezügeltem Essverhalten, einer Störung der psychophysiologischen Reaktion auf Hunger und Sättigung und nicht zuletzt der Angst vor Gewichtszunahme.
→ Klinisch-relevant: Gemeinsame zentrale Charakteristika von Anorexia und Bulimia sind:
→ A) Gestörte Körperwahrnehmung,
→ B) Restriktives Essverhalten,
→ C) Übermäßige Beschäftigung mit Nahrungsaufnahme, Körpergewicht und Figur.
→ D) Ausgeprägte Angst vor der Gewichtszunahme.
→ Komorbiditäten: Insbesondere bei der Anorexia und der Bulimia nervosa findet man sowohl somatische als auch psychische Komorbiditäten häufig:
→ I: Somatische Komorbiditäten: Mit den Esstörungen assoziierte Erkrankungen:
→ 1) Elektrolytstörungen vor allem die Hypokaliämie, aber auch Hypokalzämie und Hypomagnesiämie infolge eines Laxanzien- bzw. Diuretikaabusus rezidivierenden Erbrechens.
→ 2) Hypovolämie durch Flüssigkeitsrestriktion Laxanzien- und Diuretikaabusus.
→ 3) Kardiale Störungen: Wie bradykarde Herzrhythmusstörungen, orthostatische Hypotonie, Kardiomyopathie, selten Perikarderguss.
→ 4) Gastrointestinale Störungen: Zahnschmelzdefekte, Karies v.a. bei der Bulimia, Ösophagitis, Motilitätsstörungen etc.
→ 5) Endokrine-Störungen: Amenorrhö, Eniedrigung der Trijodthyronin-Werte, sowie erhöhte Kortisolspiegel insbesondere bei der Anorexia und Osteoporose durch erniedrigte Östrogenspiegel.
→ 6) Blutbildveränderungen: Mit Anämie, Leukozytopenie und Thrombozytopenie.
→ II: Psychiatrische Störungen:
→ 1) Depression,
→ 2) Angststörungen,
→ 3) Zwangsstörungen,
→ 4) Persönlichkeitsstörungen,
→ 5) Substanzmissbrauch.